REVISÃO DE LITERATURA
Psychological Aspects of the Phenomenon of the Phantom Limb in Cancer Patients Undergoing Amputation Surgery: Integrative Literature Review
Aspectos Psicológicos del Fenómeno del Miembro Fantasma en Pacientes con Cáncer Sometidos a Cirugía de Amputación: Revisión Integradora de la Literatura
doi: https://doi.org/10.32635/2176-9745.RBC.2022v68n1.1602
Betina Carnevale Nessimian¹; Rosilene Souza Gomes²
1,2Instituto Nacional de Câncer José Alencar Gomes da Silva (INCA). Rio de Janeiro (RJ), Brasil. E-mails: betinacarnevalen@gmail.com; rosilenegomespsi@gmail.com. Orcid iD: https://orcid.org/0000-0003-1326-8498; Orcid iD: https://orcid.org/0000-0003-0733-9544
Endereço para correspondência: Betina Carnevale Nessimian. Programa de Residência Multiprofissional em Oncologia e Física Médica do INCA. Avenida Binário do Porto, 831 – Santo Cristo. Rio de Janeiro (RJ), Brasil. CEP 20081-250. E-mail: betinacarnevalen@gmail.com
RESUMO
Introdução: Entre os tipos de câncer existentes, estão os tumores ósseos e de tecidos moles. Muitos pacientes acometidos por essas neoplasias são submetidos à cirurgia de amputação e relatam a ocorrência da sensação e/ou dor do membro fantasma. Objetivo: Identificar, sintetizar e discutir estudos realizados acerca dos aspectos psicológicos do fenômeno do membro fantasma em pacientes oncológicos submetidos à cirurgia de amputação. Método: Revisão integrativa da literatura publicada nos últimos 25 anos. Realizou-se a busca de estudos experimentais, ensaios clínicos e revisões de literatura nas bases de dados MEDLINE, LILACS e Embase. Resultados: Foram selecionados sete artigos para compor esta revisão. Três estudos estabeleceram correlações entre os fatores psicológicos e a ocorrência do fenômeno do membro fantasma após a amputação, quatro abordam aspectos psicológicos e emocionais envolvidos na cirurgia de amputação e aspectos psicológicos envolvidos no fenômeno do membro fantasma, entretanto não estabeleceram relações entre eles. Alguns autores defendem a correlação entre os aspectos psicológicos e a ocorrência do fenômeno do membro fantasma em pacientes amputados. Sua explicação neurofisiológica ainda permanece desconhecida pela comunidade científica. Conclusão: O fenômeno do membro fantasma pode sofrer influências de aspectos psicológicos e emocionais provocados pelo adoecimento e seu tratamento. Ressalta-se a necessidade de mais pesquisas sobre o fenômeno em pacientes oncológicos, principalmente, no que refere aos seus aspectos psicológicos, dada a sua relevância no cuidado oncológico.
Palavras-chave: membro fantasma/psicologia; amputação; amputados/psicologia; neoplasias.
ABSTRACT
Introduction: Many patients affected by bone and soft tissue tumors, undergo amputation surgery and report the sensation and/or pain of the phantom limb. Objective: Identify, summarize and discuss studies on the psychological aspects of the phantom limb phenomenon in oncological patients who underwent amputation surgery. Method: Integrative review of the literature published in the last 25 years. Experimental studies, clinical trials and literature review were searched in the databases MEDLINE, LILACS and Embase. Results: Seven articles were selected for this review. Three studies established correlations between psychological factors and the occurrence of the phantom limb phenomenon after amputation, four addressed psychological and emotional aspects involved in the amputation surgery and psychological aspects involved in the phantom limb phenomenon, however, they did not establish relationships among them. Some authors defend the correlation between psychological aspects and the occurrence of the phantom limb phenomenon in amputee patients. Its neurophysiological explanation remains unknown to the scientific community. Conclusion: The phantom limb phenomenon can be influenced by psychological and emotional aspects caused by the illness and its treatment. Further studies about the phenomenon in cancer patients are necessary, especially about the psychological aspects, given its relevance in cancer care.
Key words: phantom limb/psychology; amputation; amputees/psychology; neoplasms.
RESUMEN
Introducción: Entre los tipos de cáncer existentes se encuentran los tumores de huesos y tejidos blandos. Muchos pacientes afectados por estas enfermedades se someten a una cirugía de amputación y notifican la aparición de sensación y/o dolor en el miembro fantasma. Objetivo: Identificar y analizar estudios realizados sobre aspectos psicológicos del fenómeno del miembro fantasma en pacientes oncológicos sometidos a cirugía de amputación. Método: Revisión integradora de la literatura publicada en los últimos 25 años. La búsqueda de artículos se realizó en las bases de datos MEDLINE, LILACS y Embase. Resultados: Se seleccionaron siete artículos para componer esta revisión. Tres estudios establecen correlaciones entre factores psicológicos y la ocurrencia del fenómeno del miembro fantasma después de la amputación, cuatro abordan aspectos psicológicos y emocionales involucrados en la cirugía de amputación y aspectos psicológicos involucrados en el fenómeno del miembro fantasma, sin embargo, no establecen relaciones entre ellos. Algunos autores defienden la correlación entre los aspectos psicológicos y la ocurrencia del fenómeno del miembro fantasma en pacientes amputados. La explicación neurofisiológica sigue siendo desconocida para la comunidad científica. Conclusión: El fenómeno del miembro fantasma puede verse influido por aspectos psicológicos y emocionales provocados por la enfermedad y su tratamiento. Se destaca la necesidad de profundizar en la investigación del fenómeno en pacientes oncológicos, especialmente en sus aspectos psicológicos, dada su relevancia en la atención oncológica.
Palabras clave: miembro fantasma/psicología; amputación; amputados/psicología; neoplasias.
INTRODUÇÃO
O atual perfil epidemiológico do câncer no Brasil ressalta sua relevância e importância como um problema e responsabilidade de saúde pública. Estima-se que, para cada ano do triênio 2020-2022, sejam diagnosticados 625 mil novos casos da doença¹. O câncer é o conjunto de mais de 100 doenças que são caracterizadas pelo crescimento rápido e desordenado de células que acometem os tecidos e órgãos, tendem a ser agressivas e incontroláveis, e originam a formação dos tumores. A variedade dos tipos de câncer corresponde aos diversos tipos de células do corpo. Quando são originados de tecidos epiteliais, como pele ou mucosas, recebem o nome de carcinomas, tendo início em tecidos conjuntivos, como osso, músculo ou cartilagem, são denominados sarcoma².
Os tumores ósseos são considerados raros quando comparados aos outros tipos de câncer. Possuem maiores chances de cura quando são diagnosticados precocemente e recebem o tratamento adequado3. A classificação desse tipo de tumor considera a sua histologia, sendo os mais comuns o osteossarcoma, condrossarcoma e sarcoma de Ewing. São encontrados também o histiocitoma fibroso maligno, fibrossarcoma, tumor ósseo de células gigantes e cordoma. Os principais sintomas são o aumento de volume no local da tumoração e a dor, que inicialmente podem melhorar com a administração de analgésicos. Os sintomas podem ser confundidos com lesões comuns e há os casos assintomáticos, o que também dificulta o diagnóstico inicial3,4. Ainda não se sabe ao certo a causa dos tumores ósseos, acredita-se que a genética e acidentes que ocasionam lesões podem ser fatores de risco para o seu desenvolvimento3.
O diagnóstico dos tumores ósseos é feito por meio de exames de imagem, como radiografia, cintilografia óssea, tomografia e ressonância magnética, que avaliam se a lesão é primária ou metastática e benigna ou maligna. Posteriormente, é realizada a biópsia, que consiste na retirada de um pequeno fragmento do tumor para avaliação laboratorial, e, por fim, a elaboração do laudo histopatológico e do estadiamento, que representa o estado clínico do paciente4.
Por ser compreendido como uma ameaça à vida, o controle e o manejo do câncer demandam ações integradas de prevenção e detecção precoce. A sobrevida dos pacientes acometidos pelos tumores ósseos e de partes moles obteve um aumento significativo após melhorias na eficácia das drogas quimioterápicas e do tratamento neoadjuvante, aquele anterior à cirurgia, impactando diretamente na preservação do membro acometido pela doença4. No entanto, quando o tratamento farmacológico exclusivo não é eficaz, muitos pacientes podem, ainda, ser submetidos a cirurgias de transposição óssea, aloenxerto, endoprótese, ressecção e amputação do membro comprometido. As indicações de amputação são baseadas na localização e extensão do tumor. Pacientes que são submetidos a essa cirurgia, como uma primeira alternativa de tratamento, em razão ao tamanho extenso do tumor, possuem maiores riscos de desenvolverem metástases pelo possível estágio avançado da doença. A amputação pode ser considerada pela equipe de saúde a solução cirúrgica de melhor manejo, quando são levados em consideração os riscos significativos de comorbidades consequentes da cirurgia conservadora e de um resultado funcional desfavorável5,6. Entretanto, em um primeiro momento, muitos pacientes e seus familiares tendem a não aceitar essa opção de intervenção, muitas vezes, justificado pela incapacidade que a amputação acarreta ao indivíduo, além das repercussões emocionais provocadas por ela, como na autoimagem corporal, autoestima, sensação de bem-estar psicológico e social, e satisfação com o resultado cirúrgico.
Cerca de 80% dos indivíduos que são submetidos a uma cirurgia de amputação, seja em razão de diabetes, tumores ósseos, traumas acidentais ou infecções generalizadas, relatam a ocorrência da sensação do membro fantasma após o procedimento7. Esse fenômeno é caracterizado pela experiência da percepção do membro ausente que se comporta de forma semelhante ao membro real, podendo despertar sensações como dor, dormência, formigamento, ardência, aperto, compressão, câimbra, pontadas e ilusão vívida de movimento. Pode ser uma sensação transitória, vaga e parestésica e ocorrer tanto no momento imediato após a cirurgia, como também após semanas, meses ou anos. Muitos pacientes não relatam a ocorrência da dor fantasma por medo de serem considerados mentalmente perturbados e mantêm em segredo a ocorrência de seus sintomas, o que contribui para uma subnotificação quanto à incidência e à prevalência do fenômeno7,8.
A experiência do fenômeno do membro fantasma pode ser entendida como resultado da interação de diversos efeitos neuronais. Estímulos internos, como atenção, emoção e reflexos autônomos, e externos, como toque ou pressão no coto, mudança de temperatura, dor de outra origem e colocação recente da prótese, podem agravar a dor fantasma. Já o descanso, a distração, movimentos e massagem no coto, e o uso contínuo de uma prótese podem promover o alívio da dor. Possível explicação neurofisiológica refere-se à existência de uma superposição cortical de áreas vizinhas. Essa organização cortical é alterada após alguma perda sensorial e, com isso, as áreas, que antes eram ativadas pelo membro que foi amputado, passam a ser invadidas por neurônios de áreas não alteradas, cujas representações tenham localizações próximas no córtex. Com a perda da inervação sensorial de uma região ou a amputação do membro, as informações sensoriais periféricas se tornam completamente ausentes e, consequentemente, os neurônios do sistema nervoso central que recebiam as informações daquela parte do corpo se tornam hiperativos8.
Muitas informações sensoriais estão relacionadas a áreas específicas do córtex pós-central, viabilizando a elaboração de mapas sensoriais e, consequentemente, a formação da imagem corporal, que é construída a partir das percepções e emoções acerca do corpo e experiências vivenciadas, podendo ser constantemente alterada. Com isso, estima-se que o membro fantasma do paciente amputado seria a reativação de um padrão perceptivo anterior ao procedimento cirúrgico, fomentado por aspectos emocionais8.
Flor7 afirma que aspectos psicológicos, como o estresse emocional, aparentemente, não contribuem para a causa da dor do membro fantasma em si, mas podem interferir no curso e na sua intensidade. Há a suposição de que o fenômeno do membro fantasma está relacionado ao luto não resolvido da perda do membro e poderia ser uma manifestação psicossomática de uma personalidade pré-mórbida. No entanto, estudos sobre as características psicológicas de pacientes que sentem dor em membro fantasma e o grupo controle mostram que estes tendem a ter perfis psicológicos considerados normais. Fatores cognitivos também exercem papel importante na modulação da dor do membro fantasma; pacientes que apresentam estratégias de enfrentamento disfuncionais e temem o pior quando confrontados com episódios de dor são mais afetados pela dor quando comparados aos pacientes que possuem melhores estratégias de enfrentamento. Pacientes que recebem menos suporte no momento anterior à cirurgia tendem a reportar mais dor quando relacionados àqueles que recebem apoio e suporte. Pode-se supor também que memórias de dor estabelecidas anteriormente à amputação são fortes eliciadores da dor do membro fantasma. Importante destacar que amputações ocasionadas pelo câncer ou traumas são mais propensas a desencadear dor fantasma do que amputações de causas congênitas9.
Segundo Demidoff et al.8, os pacientes que apresentam maior dificuldade para aceitar a nova condição de vida, inconscientemente, mantêm a imagem de integridade anterior do corpo. Assim, o fenômeno do membro fantasma pode ser compreendido como uma interação entre o que é detectado pelo corpo fisicamente e o que é integrado pela mente. Como o indivíduo está acostumado a possuir um corpo por completo, o membro fantasma é entendido como a expressão de uma possível dificuldade de adaptação à nova realidade corporal. Além disso, o córtex cerebral ainda possui uma área de representação sensorial da região amputada, dificultando o cessar das sensações corporais8.
Para o autor supracitado, o fenômeno do membro fantasma caracteriza-se tanto por fatores fisiológicos como psicológicos que atuam concomitantemente em sua ocorrência8. A reabilitação do paciente amputado deverá, portanto, contar com uma equipe multidisciplinar composta por médicos, enfermeiros, fisioterapeutas, psicólogos e terapeutas ocupacionais, garantindo uma atenção integral10. A atuação do psicólogo visa a manejar o impacto psicológico que a perda do membro pode ocasionar na vida do paciente, auxiliar em sua adaptação à nova realidade e a lidar com as decorrentes dificuldades emocionais, visto que o amputado pode ainda se sentir diferente do restante da sociedade e pertencente a um grupo estigmatizado11. Horgan e MacLachlan12 apontam que o preconceito sentido pela pessoa amputada pode provocar um mal-estar e, consequentemente, uma diminuição na realização de suas atividades sociais. A sensação de isolamento social e estigma surgem a partir da percepção de discriminação pela condição física gerada pela mutilação. No caso de a amputação ser decorrente de uma doença oncológica, como tumor ósseo ou de tecidos moles, ocorre um duplo estigma, tanto pela amputação como pelo câncer, contribuindo para que o indivíduo se afaste de seus papéis sociais, relacionamentos interpessoais e, muitas vezes, dificultando a sua adesão ao tratamento.
O temor ao câncer é grande por representar a possibilidade de invalidez, desfiguramento, sofrimento prolongado e, principalmente, morte, gerando o sentimento de angústia nos pacientes e em seus familiares. Repercute ainda na sociedade a crença de que o câncer é uma ‘doença maldita’ despertando conotações negativas quando comparada a outras enfermidades13. Quando associado à necessidade de uma amputação, esse temor e estigmas podem ser potencializados.
Este trabalho visa a identificar, a sintetizar e a discutir resultados de estudos experimentais, ensaios clínicos e revisões de literatura realizados acerca de aspectos psicológicos relacionados à ocorrência do fenômeno do membro fantasma em pacientes oncológicos submetidos à cirurgia de amputação.
MÉTODO
Trata-se de uma revisão integrativa da literatura desenvolvida em seis etapas: a primeira consta na elaboração da questão norteadora; a segunda etapa, na busca da literatura; a terceira, na coleta de dados, que é seguida pela análise crítica dos estudos selecionados para inclusão. A quinta etapa é a discussão dos resultados; e a sexta, a apresentação da revisão integrativa14.
Esta revisão foi realizada nos meses de janeiro de 2020 a janeiro de 2021 e a pergunta que norteou a pesquisa foi elaborada a partir da estratégia PCC (População: pacientes oncológicos; Contexto: submetidos à cirurgia de amputação; Conceito: aspectos psicológicos e fenômeno do membro fantasma): “Há relação entre aspectos psicológicos e a ocorrência do fenômeno do membro fantasma em pacientes oncológicos submetidos à cirurgia de amputação?”. Para a busca e coleta dos artigos, utilizaram-se as bases de dados MEDLINE, LILACS e Embase, com os descritores: psico-oncologia; membro fantasma; neoplasias de tecidos moles, neoplasias de tecido conjuntivo e de tecidos moles, neoplasias de tecido ósseo, neoplasias de tecido conjuntivo, neoplasias; amputação; e os seus correspondentes nas línguas inglesa e espanhola, de acordo com os Descritores em Ciências da Saúde (DECS); como estratégia de busca, foram utilizados os operadores booleanos OR e AND. Delimitou-se o período dos últimos 25 anos (1995-2020), a fim de buscar mais material para compor a revisão.
Foram considerados como critérios de inclusão: 1) amputações decorrentes de neoplasias oncológicas do tecido conjuntivo e de tecidos moles; 2) descrição da sensação ou dor do membro fantasma; 3) discussão sobre aspectos psicológicos; 4) estudos realizados em adultos; 5) estudos experimentais, ensaios clínicos, relatos de experiência, relato de caso, estudos observacionais e revisões de literatura. Foram excluídos artigos duplicados, não disponibilizados na íntegra, aqueles que versavam sobre amputações decorrentes de causas não oncológicas e realizados em crianças e adolescentes.
RESULTADOS
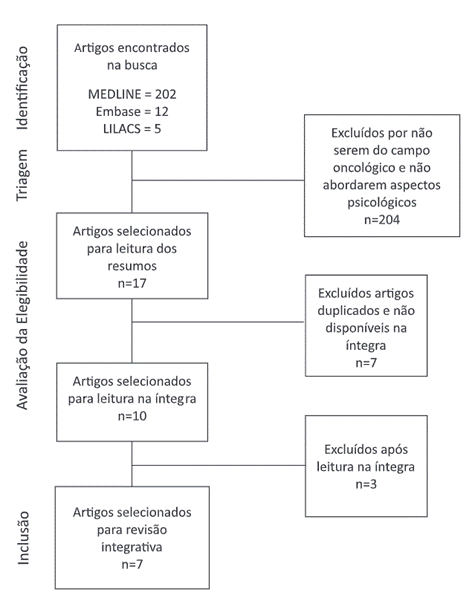
Na busca inicial, foram encontrados 219 artigos. Destes, 204 foram excluídos por não abordarem o fenômeno do membro fantasma no campo oncológico ou por não discutirem acerca de aspectos psicológicos. Posteriormente, 17 estudos foram selecionados para leitura dos resumos de acordo com os critérios de inclusão e exclusão. Após a análise dos resumos, foram eliminados os artigos duplicados e não disponíveis na íntegra, restando dez estudos. Ao final, foram selecionados sete artigos para compor esta revisão (Figura 1).
|
|
|
Figura 1. Seleção dos artigos |
Em sua maioria, os estudos selecionados para esta revisão são internacionais (6) e foram realizados pelas áreas da medicina (6) e da fisioterapia (1). Três estudos estabeleceram correlações entre fatores psicológicos e a ocorrência do fenômeno do membro fantasma após a amputação, quatro abordaram aspectos psicológicos e emocionais envolvidos na cirurgia de amputação e relataram a ocorrência de sensação e/ou dor do membro fantasma; no entanto, não há relação entre eles.
Os artigos selecionados estão dispostos no Quadro 1.
|
Quadro 1. Artigos incluídos na revisão |
||||
|
Autor/Ano/Nacionalidade |
Título |
Objetivo |
Metodologia |
Resultado |
|
Ottaviani et al., 20095 EUA |
Reunir dados acerca de resultados funcionais e de qualidade de vida após o tratamento para osteossarcoma de membro inferior com as duas principais opções cirúrgicas, amputação ou cirurgia conservadora |
Revisão da literatura |
Não estabelece relação direta de causalidade entre aspectos psicológicos e a ocorrência do fenômeno do membro fantasma |
|
|
Tomeno et al., 199815 França |
Psychological management, prevention and treatment of phantom pain after amputations for tumours |
Analisar aspectos psicológicos envolvidos no fenômeno do membro fantasma, assim como tratamento e prevenção |
Relato de experiência |
A intensidade da dor é influenciada por aspectos psicológicos envolvidos na amputação. A dor pode ser prevenida com a administração de psicotrópicos. Ressaltam a importância do manejo psicológico |
|
Wittig et al., 200116 Estados Unidos/Israel |
Descrever indicações para desarticulação de ombro paliativa, revisar a técnica cirúrgica e os resultados dos pacientes |
Análise retrospectiva |
Os pacientes apresentaram alívio das dores, melhora na mobilidade e das funções gerais. Não foram encontrados sintomas de dores do membro fantasma e reações psicológicas adversas e associam tal resultado à analgesia perioperatória adequada |
|
|
Probstner et al., 201017 Brasil |
Phantom limb phenomena in cancer amputees |
Determinar a prevalência de dor fantasma e condições correlatas, como sensações fantasma e dor no coto em pacientes com câncer submetidos à amputação de um membro |
Estudo transversal |
Dor e sensação fantasma são altamente prevalentes em pacientes oncológicos. Identificou-se uma subutilização do serviço de psicologia |
|
Furtado et al., 201518 Reino Unido |
Physical functioning, pain and quality of life after amputation for musculoskeletal tumours: a national survey |
Descrever os resultados relatados pelos pacientes, incluindo funcionamento físico, dor e qualidade de vida após amputação por sarcoma; comparar os resultados por nível de amputação; investigar as relações entre as medidas e comparar os resultados com outras publicações |
Estudo transversal |
Pacientes com amputações mais proximais apresentam níveis mais baixos de função física, utilizam menos o membro protético e dependem mais de ajuda para caminhar, entretanto apresentam qualidade de vida e escores de dor semelhantes independentemente do nível de amputação
|
|
Ahmed et al., 201719 Índia |
Prevalence of phantom limb pain, stump pain, and phantom limb sensation among the amputated cancer patients in India: a prospective, observational study |
Quantificar a prevalência da dor e sensação do membro fantasma e dor no coto em pacientes oncológicos amputados |
Estudo prospectivo observacional |
Maior incidência de dor e sensação fantasma em pacientes que relataram dor no pré-operatório e complicações no pós-operatório. Alta prevalência de depressão em pacientes com dor fantasma e moderada em pacientes com sensação fantasma |
|
Bornemann-Cimenti et al., 201720 Áustria |
Early onset and treatment of phantom limb pain following surgical amputation |
Investigar e relatar a ocorrência de dor no membro fantasma no pós-operatório imediato da cirurgia de amputação |
Estudo qualitativo (relato de caso) |
Fatores genéticos e psicossociais podem contribuir para a ocorrência do fenômeno do membro fantasma. Dor no período pré-operatório como possível preditivo da dor fantasma |
DISCUSSÃO
Manejo dos aspectos psicológicos na amputação e a ocorrência da sensação do membro fantasma
No estudo de Tomeno et al.15, ressalta-se a importância do manejo dos aspectos psicológicos do paciente, tanto no momento em que este é informado sobre a necessidade da realização de uma amputação, como no momento do pós-operatório, a fim de possibilitar uma melhor aceitação e possível prevenção de um membro fantasma doloroso. Os autores15 recomendam que exista um intervalo de alguns dias ou semanas entre a notícia da amputação e a realização da cirurgia, caso a situação em vigência permita. Deve-se conceder espaço para que o paciente encontre seus próprios recursos de enfrentamento para um consentimento voluntário do procedimento. Destacam também que deve ser explicado ao paciente sobre a possibilidade de sensação do membro fantasma como uma forma de prevenção de sua ocorrência. Segundo esses autores15, a intensidade da dor fantasma pode variar para cada paciente e é fortemente influenciada por aspectos psicológicos. Uma amputação que é mal noticiada e que de certa forma não é aceita pelo paciente é mais suscetível a desencadear síndromes dolorosas persistentes, como a dor do membro fantasma. Apontam, ainda, como fator essencial de prevenção dessa dor, a administração de psicotrópicos, em virtude do seu efeito analgésico e ansiolítico, além do contexto psicológico da amputação.
Probstner et al.17 evidenciam em seu estudo o desconhecimento da fisiopatologia da dor fantasma. No entanto, apontam o desenvolvimento de estudos clínicos e experimentais e de teorias que envolvem diversos mecanismos dos sistemas nervosos centrais e periféricos como possíveis explicações para o fenômeno, associadas ainda a fatores psicológicos. O manejo terapêutico do membro fantasma pode ser dividido em três modalidades: farmacológico, de suporte e cirúrgico, que podem ser realizadas concomitante ou separadamente. O tratamento farmacológico é caracterizado pelo uso de medicamentos como antidepressivos tricíclicos, bloqueadores de canais de sódio, anticonvulsivantes, anestésicos, calcitonina, opioides e anti-inflamatórios não esteroides; o de suporte não invasivo abrange estimulação nervosa elétrica transcutânea, terapia vibratória, acupuntura, hipnose e biofeedback. O manejo cirúrgico é menos indicado, por mostrar resultados considerados insatisfatórios, e inclui cirurgia de revisão no coto ou neurectomia; lesões na zona de entrada da raiz dorsal (DREZ); cordotomia; talamotomia; e simpatectomia21.
Em estudo21 realizado com 75 pacientes oncológicos do Instituto Nacional de Câncer José Alencar Gomes da Silva (INCA) submetidos à amputação, 35 participantes relataram a ocorrência de dor fantasma (46,7%). Destes, mais da metade informaram ter recebido algum tipo de tratamento, porém a maioria (88,6%) relatou não ter recebido tratamento psicológico, sendo este aplicado apenas a quatro pacientes. Dois pacientes referiram, ainda, a persistência dos sintomas. Com relação à sensação fantasma, a maioria dos participantes relatou a sua ocorrência e algum tipo de intervenção, entretanto apenas quatro pacientes afirmaram ter recebido apoio e suporte psicológico e 21 pacientes (30,1%) relataram melhora do sintoma.
Em relação ao tratamento da dor e sensação do membro fantasma, portanto, constatou-se que a maioria dos pacientes que realizou acompanhamento psicológico relatou melhora significativa dos sintomas relacionados ao fenômeno. Constatou-se também a existência de uma subutilização de suporte e acompanhamento psicológico que, segundo os autores, pode ser justificada pela ideia enraizada de que esse tipo de tratamento deve ser prescrito somente quando são percebidas alterações de humor significativas. Essa constatação demonstra e reforça a necessidade de uma oferta ativa dos serviços de psicologia a esses pacientes, visto que a atuação do psicólogo no campo oncológico deve ocorrer em todas as etapas do tratamento, desde o confronto com o diagnóstico, as adversidades do tratamento, até a elaboração de estratégias funcionais de enfrentamento frente às situações de estresse e medo²².
Na pesquisa conduzida por Ahmed et al.19, encontrou-se maior incidência de dor e sensação do membro fantasma em pacientes que relataram dor ao longo do período pré-operatório e complicações no pós-operatório. Além disso, houve alta prevalência de depressão em pacientes com dor fantasma e prevalência moderada em pacientes com sensação do membro fantasma. Constatou-se alta prevalência de dor fantasma em pacientes que apresentaram distúrbios no sono.
A importância do manejo dos aspectos psicológicos frente à cirurgia de amputação do paciente oncológico é ressaltada nos estudos de Tomeno et al.15, Probstner et al.17 e Ahmed et al.19. Os autores afirmam que a intensidade da dor fantasma pode ser influenciada por questões psicológicas, como a não aceitação do procedimento cirúrgico e a presença de comorbidades, como a depressão. Flor7 vai ao encontro desses autores ao ressaltar que a dor do membro fantasma pode ser provocada ou exacerbada por fatores físicos, como mudanças na temperatura e pressão no coto; e psicológicos, como o estresse emocional provocado pelo adoecimento e tratamento.
O acompanhamento psicológico no período pré-operatório mostra-se relevante para a elaboração de estratégias de enfrentamento funcionais do paciente frente à amputação, assim como para uma psicoeducação acerca da possibilidade da ocorrência do fenômeno do membro fantasma. Quanto mais bem informado o paciente estiver em relação ao seu adoecimento, propostas de tratamento e consequências, possivelmente melhor será o seu enfrentamento à doença. Contudo, a atuação do psicólogo não se resume a informar, mas também a auxiliar o paciente a elaborar a experiência do adoecimento e ressignificar o processo saúde-doença, proporcionando um espaço de escuta e acolhimento ao longo de todas as etapas do tratamento22. Pode também proporcionar o alívio de sintomas emocionais, como estresse, medo, ansiedade, e em alguns casos de sintomas físicos, como a dor desencadeada pelo estresse emocional. A dor em pacientes oncológicos é uma característica significativa da doença e, muitas vezes, de difícil controle em razão do seu aspecto multifatorial23.
Desafios do tratamento oncológico no Sistema Único de Saúde
Ao realizar tratamento no Sistema Único de Saúde do Brasil, o paciente se depara com problemas estruturais que interferem no tempo decorrido para o diagnóstico e tratamento, o que, muitas vezes, faz com que a dor perdure por um longo período até que consiga a devida assistência. De acordo com a Política Nacional de Atenção Oncológica10, as ações de combate ao câncer envolvem cuidados desde a atenção primária, caracterizados por cuidados de saúde preventiva, até ações de alta tecnologia, como realização de exames diagnósticos e tratamentos cada vez mais modernos, caracterizados pela atenção de alta complexidade. No entanto, Teston et al.24 evidenciam que o fluxo da rede de atenção existente para atender ao paciente oncológico é frágil e falho, quando observada a dificuldade dos usuários em acessarem os serviços de saúde disponibilizados. Essa demora em conseguir atendimento especializado e adequado pode proporcionar um prolongamento da dor oncológica no período anterior ao tratamento e, consequentemente, eliciar a dor fantasma no pós-operatório, como é constatado pelos autores Bornemann-Cimenti et al.20 e Wittig et al.16.
O cuidado deve ser organizado a partir de um fluxo de referência e contrarreferência entre a atenção básica, que é a porta de entrada do usuário ao serviço público de saúde, e a atenção de média e alta complexidades. O acompanhamento do paciente por uma equipe multidisciplinar de Saúde da Família ao longo de todo o tratamento oncológico, por meio de visitas domiciliares, por exemplo, pode contribuir para uma melhor adesão às condutas terapêuticas. Assim como conceder informações acerca de todo o processo de cuidado e estabelecer um espaço para o paciente compartilhar as suas experiências e sentimentos desencadeados pelo adoecimento24.
Cabe ressaltar que, segundo as Diretrizes de Atenção à Pessoa Amputada25, a atenção básica não se resume às ações de prevenção e promoção de saúde. Apesar de o procedimento de amputação ser realizado pelos níveis de atenção de maior complexidade, apresenta uma estreita relação com a atenção básica. As pessoas amputadas deveriam ser atendidas e acompanhadas por esse nível de atenção, sendo oferecido a elas um cuidado integral, desde o fornecimento de medicamentos, cuidado multiprofissional, até encaminhamento para outras esferas de atenção quando necessário24. Em estudo realizado por Vargas et al.26, é evidenciada a inexistência de referência para a rede de atenção primária que, contudo, deveria ser o principal serviço de acompanhamento do usuário por causa da proximidade dos locais de moradia e das reais necessidades e dificuldades que as pessoas amputadas podem enfrentar. Marques e Stolt27 também destacam a importância do acompanhamento contínuo desses pacientes, mas reconhecem as dificuldades de tratar a sensação e/ou dor fantasma por conta da falta de conhecimento sobre o fenômeno pela equipe de atenção básica, além da ausência de homogeneização de critérios e instrumentos que caracterizem o fenômeno e classifiquem e as diferentes respostas terapêuticas27.
Repercussões funcionais e psicossociais da cirurgia de amputação
O estudo realizado por Ottaviani et al.5 discorre sobre as repercussões funcionais e psicossociais em pacientes com osteossarcoma de membros inferiores submetidos à cirurgia de amputação e/ou à cirurgia conservadora. Quando comparada à amputação, a cirurgia conservadora tende a proporcionar um maior benefício psicológico em razão da estética e da manutenção parcial ou total da função do membro preservado. Entretanto, é importante ressaltar as possíveis complicações tardias decorrentes dessa cirurgia, como uma má movimentação das articulações, não união óssea, falhas na endoprótese. Já com a amputação, o indivíduo poderá precisar utilizar uma prótese vitalícia e devem ser consideradas complicações como dores no coto, sangramentos e infecções, além da ocorrência da sensação do membro fantasma. Não foram encontradas diferenças significativas entre amputados e não amputados quanto à qualidade de vida, em termos psicológicos e sociais, e às metas estabelecidas profissionalmente e associadas a relacionamentos amorosos. Independentemente do tipo de cirurgia, os relatos de redução da funcionalidade e escores mais baixos de qualidade de vida foram associados a um baixo desempenho educacional.
Na pesquisa realizada por Furtado et al.18, afirma-se que as deficiências físicas e limitações nas atividades diárias são as sequelas mais significativas em tumores ósseos e de tecidos moles. Também se destacam aspectos psicológicos, como estresse emocional, depressão, falta de motivação e ansiedade; e sociais, como dificuldades em manter ou iniciar um vínculo empregatício e necessidades sociais, além de sintomas físicos tais como dor e fadiga. Os autores ressaltam a importância de serviços especializados de reabilitação, controle de dor e suporte psicológico após a amputação. Nos estudos de Ottaviani et al.5 e Furtado et al.18, são destacados os aspectos psicológicos dos pacientes oncológicos frente à amputação, assim como a ocorrência de sensação e/ou dor do membro fantasma, mas não são estabelecidas correlações entre esses dois fatores.
Bornemann-Cimenti et al.20 abordam em seu estudo que os mecanismos fundamentais do processo da dor fantasma são encontrados nos níveis periféricos, espinhal e supraespinhal e que fatores genéticos e psicossociais também podem contribuir para a sua ocorrência. Relatam que episódios de dor ao longo do pré-operatório podem prever o desenvolvimento da dor do membro fantasma no pós-operatório. Defendem que a contínua administração de anestesia local, via cateter peridural, facilita o manejo da dor, podendo reduzir a incidência da dor do membro fantasma.
No estudo de Wittig et al.16, os autores realizaram uma análise retrospectiva de oito pacientes que foram submetidos à desarticulação de ombro paliativa para carcinoma metastático na região escapular que apresentavam severa e intratável dor e um membro disfuncional. Relatam que, no período pré-operatório, todos os pacientes tinham dificuldades para realizar as suas atividades diárias em virtude das intensas dores, eram sedentários, acamados e depressivos. Após o procedimento cirúrgico, os autores descreveram que os pacientes não relataram mais dores, tornaram-se mais ativos e constataram uma melhora na qualidade de vida. Destacam que não foi reportada a ocorrência de dor do membro fantasma após a cirurgia por nenhum dos pacientes, tampouco apresentaram reações adversas à amputação, e atribuem esse resultado positivo ao fornecimento de uma analgesia perioperatória adequada.
Efeitos do controle da dor na ocorrência da dor fantasma
Wittig et al.16 enfatizam a importância do controle da dor perioperatória visando à redução do risco de dor fantasma no período do pós-operatório. Ressaltam que a dor fantasma é mais incidente em pacientes que experienciam dor prolongada ao longo do período pré-operatório e no pós-operatório imediato quando comparados àqueles que não relatam dor. Evidencia-se que a analgesia perioperatória pode diminuir a incidência e a gravidade da dor do membro fantasma. Os autores também afirmam que a incidência da dor do membro fantasma pode ser maior em pacientes oncológicos submetidos à amputação e ao tratamento quimioterápico quando comparada a amputações desencadeadas por causas não oncológicas.
Os estudos realizados por Probstner et al.17, Bornemann-Cimenti et al.20 e Wittig et al.16 destacam as intervenções farmacológicas que visam à redução do risco da dor do membro fantasma no pós-operatório. Probstner et al.17 enfatizam que o tratamento seja realizado por meio da administração de antidepressivos tricíclicos, bloqueadores de canais de sódio, anticonvulsivantes, anestésicos, calcitonina, opioides e anti-inflamatórios não esteroides. Bornemann-Cimenti et al.20 defendem a administração de anestesia local via um cateter peridural. Wittig et al.16 evidenciam a importância do manejo da dor no perioperatório.
A partir dos estudos discutidos, pode-se observar a existência de relação entre aspectos psicológicos e a intensidade da ocorrência do fenômeno do membro fantasma em pacientes oncológicos que são submetidos à cirurgia de amputação.
CONCLUSÃO
Neste estudo, realizou-se uma revisão integrativa da literatura acerca dos aspectos psicológicos do fenômeno do membro fantasma em pacientes oncológicos submetidos à cirurgia de amputação. É possível concluir que esse fenômeno pode ser influenciado e modulado por aspectos psicológicos e emocionais provocados pelo adoecimento e seu consequente tratamento, não existindo evidência de relação de causalidade entre fatores psicológicos e o fenômeno do membro fantasma. Evidencia-se, desta forma, a importância do acompanhamento psicológico do paciente ao longo de todo o período perioperatório, buscando proporcionar uma melhor aceitação do procedimento cirúrgico e possível prevenção da ocorrência do fenômeno, assim como contribuir para uma melhora significativa dos sintomas emocionais e físicos. Estudos constataram que os sintomas desse fenômeno podem ser mais intensos quando o paciente apresenta comorbidades, como depressão e distúrbios no sono, o que, por sua vez, pode reforçar a possível relação existente entre fatores psicológicos e o fenômeno do membro fantasma.
A intervenção psicológica visa ao manejo do impacto psicológico e emocional que a perda de um membro pode ocasionar, como o estigma que a sociedade impõe ao amputado, além de auxiliar na adaptação à nova realidade. Torna-se importante ressaltar a necessidade de mais estudos acerca dos aspectos psicológicos desse fenômeno, principalmente, no campo da Oncologia.
CONTRIBUIÇÕES
Betina Carnevale Nessimian contribuiu substancialmente na concepção e/ou no planejamento do estudo; na obtenção, análise e interpretação dos dados; assim como na redação e revisão crítica. Rosilene Souza Gomes contribuiu substancialmente na análise e interpretação dos dados; assim como na redação e revisão crítica. Ambas as autoras aprovaram a versão final a ser publicada.
DECLARAÇÃO DE CONFLITO DE INTERESSES
Nada a declarar.
FONTES DE FINANCIAMENTO
Não há.
REFERÊNCIAS
1. Instituto Nacional de Câncer José Alencar Gomes da Silva. Estimativas 2020: incidência de câncer no Brasil [Internet]. Rio de Janeiro: INCA; 2019 [acesso 2020 abr 15]. Disponível em: https://www.inca.gov.br/sites/ufu.sti.inca.local/files//media/document//estimativa-2020-incidencia-de-cancer-no-brasil.pdf
2. Instituto Nacional de Câncer José Alencar Gomes da Silva [Internet]. Rio de Janeiro: INCA; [data desconhecida]. O que é câncer?; [modificado 2020 nov 31; acesso 2020 abr 17]. Disponível em: https://www.inca.gov.br/o-que-e-cancer
3. Sociedade Brasileira de Ortopedia e Traumatologia [Internet]. São Paulo: SBOT; [data desconhecida]. Tumores ósseos malignos; [acesso 2020 abr 30]. Disponível em: https://sbot.org.br/tumores-osseos-malignos/
4. Instituto Nacional de Câncer. Abordagem inicial dos tumores ósseos [Internet]. Rio de Janeiro: INCA; 2004 [acesso 2020 mar 03]. Disponível em: http://bvsms.saude.gov.br/bvs/publicacoes/inca/abordagem_inicial_tumores_osseos.pdf
5. Ottaviani G, Robert RS, Huh WW, et al. Functional, psychosocial and professional outcomes in long-term survivors of lower-extremity osteosarcomas: amputation versus limb salvage. Cancer Treat Res. 2009;152:421-36. doi: https://doi.org/10.1007/978-1-4419-0284-9_23
6. Davis AM, Devlin M, Griffin AM, et al. Functional outcome in amputation versus limb sparing of patients with lower extremity sarcoma: a matched case-control study. Arch Phys Med Rehabil. 1999;80(6):615-8. doi: https://doi.org/10.1016/S0003-9993(99)90161-2
7. Flor H. Phantom-limb pain: characteristics, causes, and treatment. Lancet Neurol. 2002;1(3):182-9. doi: https://doi.org/10.1016/S1474-4422(02)00074-1
8. Demidoff AO, Pacheco FG, Sholl-Franco A. Membro-fantasma: o que os olhos não vêem, o cérebro sente. Ciênc Cogn [Internet]. 2007 [acesso 2020 mar 22];12:234-9. Disponível em: http://pepsic.bvsalud.org/pdf/cc/v12/v12a22.pdf
9. Gallagher P, Allen D, Maclachlan M. Phantom limb pain and residual limb pain following lower limb amputation: a descriptive analysis. Disabil Rehabil. 2001;23(12):522-30. doi: https://doi.org/10.1080/09638280010029859
10. Conselho Nacional de Secretários de Saúde (BR). Política Nacional de Atenção Oncológica [Internet]. Brasília (DF): CONASS; 2005 [acesso 2020 jan 05]. Disponível em: https://bvsms.saude.gov.br/bvs/publicacoes/politica_nacional_atencao_oncologica.pdf. Nota técnica 26a, revisada após CT de Atenção á Saúde.
11. Reis AH, Schwab JA, Neufeld CB. Relato de experiência de terapia cognitivo-comportamental em grupo com pacientes amputados. Rev Bras Ter Comport Cogn. 2014;16(2):148-64. doi: https://doi.org/10.31505/rbtcc.v16i2.695
12. Horgan O, MacLachlan M. Psychosocial adjustment to lower-limb amputation: a review. Disabil Rehabil. 2004;26(14-15):837-50. doi: https://doi.org/10.1080/09638280410001708869
13. Barbosa LNF, Francisco AL. A subjetividade do câncer na cultura: implicações na clínica contemporânea. Rev SBPH [Internet]. 2007 [acesso 2021 jan 05];10(1):9-24. Disponível em: http://pepsic.bvsalud.org/pdf/rsbph/v10n1/v10n1a03.pdf
14. Souza MT, Silva MD, Carvalho R. Integrative review: what is it? How to do it? Einstein (São Paulo). 2010;8(1):102-6. doi: https://doi.org/10.1590/s1679-45082010rw1134
15. Tomeno B, Anract P, Ouaknine M. Psychological management, prevention and treatment of phantom pain after amputations for tumours. Int Orthop. 1998;22(3):205-8. doi: https://doi.org/10.1007/s002640050243
16. Wittig JC, Bickels J, Kollender Y, et al. Palliative forequarter amputation for metastatic carcinoma to the shoulder girdle region: indications, preoperative evaluation, surgical technique, and results. J Surg Oncol. 2001;77(2):105-13. doi: https://doi.org/10.1002/jso.1079
17. Probstner D, Thuler LCS, Ishikawa NM, et al. Phantom limb phenomena in cancer amputees. Pain Pract. 2010;10(3):249-56. doi: https://doi.org/10.1111/j.1533-2500.2009.00340.x
18. Furtado S, Grimer RJ, Cool P, et al. Physical functioning, pain and quality of life after amputation for musculoskeletal tumours: a national survey. Bone Joint J. 2015;97-B(9):1284-90. doi: https://doi.org/10.1302/0301-620X.97B9.35192
19. Ahmed A, Bhatnagar S, Mishra S et al. Prevalence of phantom limb pain, stump pain, and phantom limb sensation among the amputated cancer patients in India: a prospective, observational study. Indian J Palliat Care. 2017;23(1):24-35. doi: https://doi.org/10.4103/0973-1075.197944
20. Bornemann-Cimenti H, Dorn C, Rumpold-Seitlinger G. Early onset and treatment of phantom limb pain following surgical amputation. Pain Med. 2017;18(12):2510-2. doi: https://doi.org/10.1093/pm/pnx111
21. Nikolajsen L, Jensen TS. Phantom limb pain. Br J Anaesth. 2001;87(1):107-16. doi: https://doi.org/10.1093/bja/87.1.107
22. Venâncio JL, Leal VMS. Importância da atuação do psicólogo no tratamento de mulheres com câncer de mama. Rev Bras Cancerol. 2004:50(1):55-63. doi: https://doi.org/10.32635/2176-9745.RBC.2004v50n1.2059
23. Pimenta CAM, Koizumi MS, Teixeira MJ. Dor no doente com câncer: características e controle. Rev Bras Cancerol [Internet]. 1997 [acesso 2021 jan 15];43(1). Disponível em: https://rbc.inca.gov.br/site/arquivos/n_43/v01/artigo2_completo.html
24. Teston EF, Fukumori EFC, Benedetti GMS, et al. Feelings and difficulties experienced by cancer patients along the diagnostic and therapeutic itineraries. Esc Anna Nery. 2018;22(4). doi: http://doi.org/10.1590/2177-9465-ean-2018-0017
25. Ministério da Saúde (BR), Secretaria de Atenção à Saúde, Departamento de Ações Programáticas Estratégicas. Diretrizes de atenção à pessoa amputada [Internet]. Brasília (DF): Ministério da Saúde; 2013 [acesso 2021 jan 05]. Disponível em: https://bvsms.saude.gov.br/bvs/publicacoes/diretrizes_atencao_pessoa_amputada.pdf
26. Vargas MAO, Ferrazzo S, Schoeller SD, et al. Rede de atenção à saúde à pessoa amputada. Acta Paul Enferm. 2014;27(6):526-32. doi: https://doi.org/10.1590/1982-0194201400086
27. Marques CCO, Stolt LROG. Perfil clínico de amputados de membro inferior provenientes do programa de saúde da família e sua percepção sobre o serviço de saúde. Rev APS [Internet]. 2012 [acesso 2021 mar 03];15(2):164-70. Disponível em: https://periodicos.ufjf.br/index.php/aps/article/view/14954
Recebido em 23/3/2021
Aprovado em 19/8/2021
Editor-associado: Fernando Lopes Tavares de Lima. Orcid iD: https://orcid.org/ 0000-0002-8618-7608
Editora-científica: Anke Bergmann. Orcid iD: https://orcid.org/0000-0002-1972-8777
![]()
Este é um artigo publicado em acesso aberto (Open Access) sob a licença Creative Commons Attribution, que permite uso, distribuição e reprodução em qualquer meio, sem restrições, desde que o trabalho original seja corretamente citado.
©2019 Revista Brasileira de Cancerologia | Instituto Nacional de Câncer José Alencar Gomes da Silva | Ministério da Saúde