Profile of the Medication Reconciliation Discrepancies in Oncology Patients: Integrative Literature Review
Perfil de las Discrepancias Obtenidas por la Conciliación de Medicamentos en Pacientes Oncológicos: Revisión Integradora de la Literatura
doi: https://doi.org/10.32635/2176-9745.RBC.2022v68n1.1660
Ana Rosa Navegantes de Sousa1; Andrea Almeida Tofani2; Carolina Lopes Martins3
1,2,3Instituto Nacional de Câncer José Alencar Gomes da Silva (INCA), Serviço de Farmácia. Rio de Janeiro (RJ), Brasil. E-mails: annasousa6@hotmail.com; atofani@inca.gov.br; carolinamartins0104@hotmail.com. Orcid iD: https://orcid.org/0000-0001-6169-4219; Orcid iD: https://orcid.org/0000-0003-2847-7145; Orcid iD: https://orcid.org/0000-0003-3236-0732
Endereço para correspondência: Ana Rosa Navegantes de Sousa. Rua Maués, 695 – Brás de Pina. Rio de Janeiro (RJ), Brasil. CEP 21235-650. E-mail: annasousa6@hotmail.com
RESUMO
Introdução: O cuidado ao paciente oncológico demanda ações de uma equipe multiprofissional em virtude da complexidade do seu tratamento. Um dos serviços oferecidos pelo farmacêutico, visando a contribuir para segurança do paciente, é a conciliação medicamentosa capaz de detectar discrepâncias nas prescrições e prevenir erros de medicação. Objetivo: Traçar o perfil das principais discrepâncias encontradas na literatura em pacientes oncológicos durante a prática da conciliação medicamentosa realizada por farmacêuticos. Adicionalmente, visa-se a uma abordagem descritiva sobre as intervenções farmacêuticas realizadas nos estudos. Método: Revisão integrativa da literatura. Foram utilizados os descritores: “Medication Reconciliation”, “Neoplasms”, “Pharmacists”, “Medication Errors” para as estratégias de busca. As bases de dados selecionadas foram: PubMed, Web of Science, Embase e Scopus. Resultados: Inicialmente, identificaram-se 141 artigos. Destes, foram selecionados 11 trabalhos para serem discutidos. A conciliação medicamentosa foi realizada em pacientes na admissão hospitalar (27,3%), alta hospitalar (18,2%), e acompanhamento ambulatorial (54,5%). A maior parte era de estudos observacionais (72,7%) seguidos dos estudos de intervenção (27,3%). A principal discrepância relatada foi a de omissão/necessidade de adição de um medicamento (81,5%). As intervenções farmacêuticas estavam descritas mais detalhadamente em 36,4% das publicações. Conclusão: O estudo demonstrou a necessidade de mais trabalhos que correlacionem a prática da conciliação medicamentosa com a detecção de discrepâncias e intervenções farmacêuticas em Oncologia. Os farmacêuticos, objetivando a segurança do paciente, devem estruturar essa prática na vivência clínica dos pacientes oncológicos.
Palavras-chave: reconciliação de medicamentos; segurança do paciente; prática farmacêutica baseada em evidências; serviço hospitalar de oncologia; assistência farmacêutica.
ABSTRACT
Introduction: Cancer patient care requires actions of a multi-professional team due to the complexity of the treatment. One of the pharmacist’s services to contribute for the patient safety is the medication reconciliation, able to detect discrepancies in prescriptions and preventing medication errors. Objective: Draw a profile of the main discrepancies found in the literature in cancer patients during the practice of medication reconciliation performed by pharmacists. Additionally, a descriptive approach of the pharmaceutical interventions found in the studies was also attempted. Method: Integrative review of the literature with descriptors “Medication Reconciliation”, “Neoplasms”, “Pharmacists”, “Medication Errors” utilized to search in the following databases: PubMed, Web of Science, Embase and Scopus. Results: Initially, 141 articles were found and eleven were selected for discussion. Medication reconciliation was performed in patients at admission (27.3%), discharge from hospital (18.2%), and outpatient follow-up (54.5%). Observational Studies were the majority (72.7%) followed by intervention studies (27.3%). The main discrepancy reported was Omission/Need to add a medicine (81.5%). Pharmaceutical interventions were described in more detail in 36.4% of the publications. Conclusion: This study demonstrates the need for more articles that correlates the practice of medication reconciliation with the detection of discrepancies and pharmaceutical interventions in Oncology. Pharmacists should structure the practice of medication reconciliation in the clinical experience with cancer patients to improve their safety.
Key words: medication reconciliation; patient safety; evidence-based pharmacy practice; oncology service, hospital; pharmaceutical services.
RESUMEN
Introducción: La atención a los pacientes con cáncer exige las acciones de un equipo multidisciplinario debido a la complejidad de su tratamiento. Uno de los servicios ofrecidos por el farmacéutico para contribuir a la seguridad del paciente es la conciliación de medicamentos, capaz de detectar discrepancias en las recetas y prevenir errores de medicación. Objetivo: Obtener un perfil de las principales discrepancias encontradas en la literatura en pacientes con cáncer durante la práctica de conciliación de medicamentos realizada por farmacéuticos. Además, también está dirigido a un enfoque descriptivo sobre las intervenciones farmacéuticas llevadas a cabo en los estudios. Método: Estudio de revisión integradora. Se ha utilizado los descriptores: "Medication Reconciliation", "Neoplasms", "Pharmacists", "Medication Errors" para las estrategias de búsqueda. Las bases de datos seleccionadas fueron: PubMed, Web of Science, Embase y Scopus. Resultados: Inicialmente, se encontraron 141 artículos. Se seleccionaron 11 documentos a ser discutidos. La conciliación de medicamentos se realizó en pacientes con ingreso hospitalario (27,3%), alta hospitalaria (18,2%) y seguimiento ambulatorio (54,5%). La mayoría fue de estudios observacionales (72,7%) seguidos de estudios de intervención (27,3%). La principal discrepancia reportada fue la Omisión/Necesidad de añadir un medicamento (81,5%). Las intervenciones farmacéuticas se describieron con más detalle en el 36,4% de las publicaciones. Conclusión: El estudio demostró la necesidad de más trabajos que correlacione la conciliación de la medicación con la detección de discrepancias e intervenciones farmacéuticas en Oncología. Los farmacéuticos que buscan la seguridad del paciente deben estructurar esta práctica clínica en la experiencia clínica de los pacientes con cáncer.
Palabras clave: conciliación de medicamentos; seguridad del paciente; práctica farmacéutica basada en la evidencia; servicio de oncología en hospital; servicios farmacéuticos.
INTRODUÇÃO
A alta qualidade do cuidado em saúde realizado pela equipe multiprofissional reflete na segurança do paciente. Segundo a Organização Mundial da Saúde (OMS), a segurança do paciente é definida como a redução dos riscos de danos desnecessários associados à assistência em saúde até um mínimo aceitável1-3.
Presente nos programas de segurança do paciente como um serviço farmacêutico de grande impacto, a conciliação medicamentosa (CM) pode detectar discrepâncias e prevenir erros de medicação4-6.
Organizações internacionais e nacionais de acreditação dos EUA, Canadá e Brasil, como a Joint Commission, Institute for Safety Medication Practices (ISMP), Consórcio Brasileiro de Acreditação (CBA), Conselho Federal de Farmácia (CFF), entre outras, consideram a CM como uma prioridade para prevenção de eventos adversos7-10.
Embora o termo reconciliação seja muito utilizado como sinônimo de conciliação, optou-se por não mais utilizá-lo, a fim de evitar ambiguidade de interpretação. Segundo a Resolução de Diretoria Colegiada da Agência Nacional de Vigilância Sanitária (Anvisa), RDC n°. 13/201311, que dispõe sobre as Boas Práticas de Fabricação de Produtos Tradicionais Fitoterápicos, o termo reconciliação é utilizado em outro contexto, com significado distinto, no cenário da produção de um lote, no qual se compara a quantidade real produzida com a teórica estabelecida.
A CM é descrita como um processo para obtenção de uma lista completa, atualizada e mais precisa possível de todos os medicamentos que cada paciente faz uso (incluindo nome, dosagem, frequência e via de administração). Essas informações serão comparadas com as prescrições médicas realizadas na admissão, transferências de setores no mesmo hospital, consultas ambulatoriais e/ou na alta hospitalar12. A partir dessa análise, o farmacêutico clínico avalia as prescrições e, ao detectar discrepâncias relevantes clinicamente, realiza contato com a equipe multiprofissional buscando sempre otimizar a farmacoterapia do paciente por meio de intervenções farmacêuticas (IF)13.
A IF pode ser conceituada como um ato profissional planejado, documentado e realizado junto ao paciente e à equipe de saúde, visando a prevenir ou a resolver problemas que possam interferir na farmacoterapia do paciente14,15. As IF realizadas na CM visam à prevenção de problemas de saúde que possam causar danos ao paciente16.
Os erros de medicação (EM) são um desses problemas, definidos como qualquer evento evitável que possa causar ou levar ao uso inadequado de medicamentos prejudicando o paciente. A CM deve ser implantada com o objetivo de auxiliar na prevenção de EM17.
Qualquer diferença entre a lista de medicamentos que o paciente faz uso atualmente e a prescrição hospitalar é definida como discrepância, e pode ser categorizada como intencional (DI) ou não intencional (DNI)18.
Nas DI, o prescritor escolhe alterar por conhecimento e conduta médica, com base no plano de cuidados do paciente. As alterações são justificadas e documentadas. As DI não documentadas podem conduzir a erros para as equipes de enfermagem e farmácia. Nas DNI, o prescritor, por desconhecimento dos medicamentos que o paciente utilizava antes da internação, realiza uma alteração, adição ou omissão não intencional, sendo o tipo de discrepância mais prejudicial, pois pode conduzir facilmente a erros relacionados aos medicamentos. A CM visa a diminuir as DNI12,19-22.
É por meio do desenvolvimento de práticas como a CM que se promove o uso racional de medicamentos23.
Embora seja reconhecido que as instituições ainda enfrentem desafios para implementação dessa prática, com os cuidados de saúde evoluindo progressivamente com sistemas sofisticados, é esperado que a eficácia desses processos também aumente7.
O câncer é um conjunto de doenças de origem multifatorial, considerado mundialmente com altos índices de incidência e mortalidade24-27. O paciente oncológico demanda uma assistência terapêutica complexa, por vezes de longo prazo, com necessidades que abrangem toda a equipe multiprofissional. Além das complicações que o tratamento oncológico pode ter (quimioterapia, radioterapia, cirurgias), esse paciente pode apresentar outras comorbidades (como, por exemplo, hipertensão arterial sistêmica e/ou diabetes) e fazer uso de diversos medicamentos28,29.
Logo, os pontos de transição (admissão, alta hospitalar, transferências entre unidades de internação e para ambulatórios) são considerados críticos, cuja perda de comunicação entre as equipes pode ocorrer, levando a expressivos números de EM13.
Diante do exposto, e considerando os farmacêuticos como profissionais de saúde atuantes nas ações de segurança do paciente, este trabalho objetiva discutir, por meio de uma revisão integrativa da literatura, sobre a CM e os tipos de discrepâncias mais encontradas durante esse processo no contexto da Oncologia, e os benefícios que essa prática pode trazer para o paciente oncológico. Adicionalmente, visa-se a uma abordagem descritiva sobre as IF realizadas nos estudos selecionados.
MÉTODO
Trata-se de um estudo de revisão integrativa cujo método possibilita a síntese de conhecimento, com incorporação da aplicabilidade de resultados de estudos significativos na prática30.
O presente trabalho foi orientado pelas seguintes questões norteadoras: “Quais as discrepâncias mais encontradas no processo de CM no contexto da Oncologia” e “Seria a CM uma prática que traz benefícios ao paciente oncológico”?
Portando dessas questões, prosseguiu-se para a etapa metodológica de buscas na literatura.
Para as estratégias de busca (Quadro 1), foram utilizados operadores booleanos AND e OR. Na definição do vocabulário controlado, foram empregados os Descritores em Ciências da Saúde (DeCS): “Medication Reconciliation”, “Neoplasms”, “Pharmacists”, “Medication Errors”.
|
Quadro 1. Estratégias de busca realizadas para cada uma das bases de dados selecionadas |
||||
|
Base de dados |
PubMed |
Web of Science |
Scopus |
Embase |
|
Estratégias de busca |
(Medication Reconciliation [MESH] OR Medication Reconciliation [TW]) AND (Neoplasms [MESH] OR Neopla* [TIAB] OR Tumor [TIAB] OR Cancer [TIAB]) AND (Pharmacists [MESH] OR Pharmac* [TIAB] OR Medication Errors [MESH] OR Medication Errors [TIAB]) |
ALL= (Medication Reconciliation) AND AB= (Neoplasms OR neopla* OR tumor OR cancer OR oncology) AND ALL= (Pharmacists OR Pharmac* OR Medication Errors) |
TITLE-ABS-KEY ("MEDICATION RECONCILIATION") AND TITLE-ABS-KEY (neoplas* OR tumor OR cancer OR onco*) AND TITLE-ABS-KEY (pharmac* OR "MEDICATION ERRORS") AND DOCTYPE (ar) |
('Medication therapy management':ti,ab,kw OR 'Medication Reconciliation':ti,ab,kw) AND (Neoplasm:ti,ab,kw OR 'Malignant Neoplasm':ti,ab,kw OR Oncology:ti,ab,kw) AND (Pharmacist:ti,ab,kw OR 'Hospital pharmacy':ti,ab,kw OR 'Pharmacy service':ti,ab,kw OR 'Medication error':ti,ab,kw) AND [article]/lim |
Foram consideradas elegíveis publicações científicas sobre o tema, com texto completo, disponíveis em inglês, espanhol ou português, publicadas entre os anos 2000-2020, nas bases de dados PubMed, Web of Science, Embase e Scopus. Destas, foram selecionadas as que realizavam CM, somente em pacientes oncológicos, pelo profissional farmacêutico, com as discrepâncias encontradas nesse processo de forma descrita. Publicações que não atendiam a esses critérios foram retiradas do estudo.
Visando a responder às perguntas norteadoras, esta revisão presume encontrar dados quantitativos e descritivos na literatura relacionados às discrepâncias e/ou às IF nos artigos selecionados.
RESULTADOS
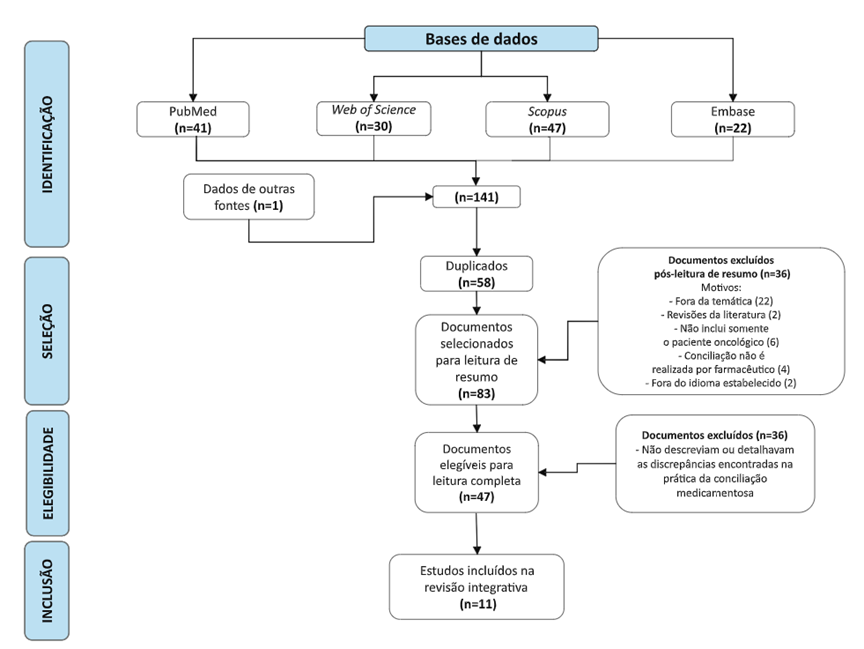
Inicialmente, foram encontrados 41 artigos na base PubMed, 30 na Web of Science, 47 na Scopus e 22 na Embase, atribuindo um somatório de 140 artigos. Um artigo que não constava nas bases citadas foi incluído (denominado como dados de outras fontes), pois se enquadrava nos critérios determinados para compor a revisão; logo, foram elegíveis 141 artigos (Figura 1) .
|
|
|
Figura 1. Fluxograma das etapas de identificação, seleção, elegibilidade e inclusão dos artigos para a revisão integrativa |
Após a primeira triagem, foram detectados os artigos duplicados nas bases (n=58 artigos). Os resumos dos 83 artigos restantes foram selecionados para leitura em pares. Destes, 36 artigos foram retirados por apresentarem critérios de exclusão, como: não pertencerem à temática (n=22); estudos de revisões de literatura (n=2); não incluir somente o paciente oncológico (n=6); ter a conciliação sendo realizada por outro profissional que não o farmacêutico (n=4); ou por estarem em outro idioma não determinado antes para inclusão (n=2 artigos em alemão).
Posteriormente, a leitura completa de todos os 47 artigos foi realizada, e 36 foram excluídos por não cumprirem os objetivos deste estudo, e não descreverem as discrepâncias encontradas na prática da conciliação; logo, não se adequaram às questão norteadoras definidas. Ao final, foram selecionados 11 artigos para serem incluídos e discutidos no presente estudo.
Algumas características desses estudos (país, ano de publicação, delineamento do estudo e objetivos) estão detalhados no Quadro 231-41.
|
Quadro 2. Principais características e objetivos dos estudos selecionados para revisão integrativa (n=11) |
|||||
|
Autor/Ano |
Periódico |
Título |
Delineamento |
País |
Objetivo |
|
Mellor e Jayasinghe, 201131 |
J Pharm Pract Res |
Drug interactions between anti-epileptics and chemotherapeutic drugs: value of a pre-treatment pharmaceutical review |
Estudo observacional descritivo: relato de caso |
Austrália |
Relatar um caso de interação entre antiepilépticos e quimioterápicos identificado pela prática de conciliação medicamentosa |
|
Mancini, 201232 |
J Support Oncol |
Implementing a standardized pharmacist assessment and evaluating the role of a pharmacist in a multidisciplinary supportive oncology clinic |
Estudo observacional |
EUA |
Descrever os aspectos operacionais com foco no farmacêutico, de uma clínica oncológica de apoio multidisciplinar, e abordar os achados e intervenções dos farmacêuticos durante o primeiro ano de funcionamento da clínica |
|
Ho et al., 201333 |
Can J Hosp Pharm |
Pharmacist's role in improving medication safety for patients in an allogeneic hematopoietic cell transplant ambulatory clinic |
Estudo observacional |
Canadá |
Determinar o efeito na segurança de medicamentos, e barreiras para incorporação do farmacêutico na equipe multidisciplinar de uma clínica de transplante de células hematopoéticas alogênicas |
|
Lindenmeyer et al., 201334 |
Rev Bras Farm Hosp Serv Saúde |
Reconciliação medicamentosa como estratégia para a segurança do paciente oncológico: resultados de um estudo-piloto |
Estudo observacional |
Brasil |
Apresentar os resultados do piloto de conciliação medicamentosa na admissão hospitalar de pacientes onco-hematológicos em um hospital público da Região Sul do Brasil |
|
Holle et al., 201635 |
J Oncol Pract. |
Physician-pharmacist collaboration for oral chemotherapy monitoring: Insights from an academic genitourinary oncology practice |
Estudo observacional |
EUA |
Caracterizar e avaliar a eficácia de um programa de monitoramento de quimioterapia oral conduzido por farmacêuticos |
|
Vega et al., 201636 |
J Manag Care Spec Pharm |
Medication reconciliation in oncological patients: a randomized clinical trial |
Estudo de intervenção: Ensaio clínico randomizado |
Espanha |
Mensurar o efeito de um programa da conciliação de medicamentos e a incidência de erros de conciliação que atingiram pacientes com câncer recebendo quimioterapia ambulatorial |
|
Bates et al., 201637 |
Am J Health Syst Pharm |
Expanding care through a layered learning practice model |
Estudo observacional |
EUA |
Demonstrar um modelo de prática que ampliasse os serviços farmacêuticos (incluindo a conciliação) oferecidos na alta hospitalar |
|
Son et al., 201838 |
Eur J Hosp Pharm |
Pharmacist-led interdisciplinary medication reconciliation using comprehensive medication review in gynaecological oncology patients: a prospective study |
Estudo de intervenção |
Coreia do Sul |
Examinar a implementação de um programa de conciliação de medicamentos liderado por farmacêuticos para pacientes hospitalizados de curto prazo explorando as barreiras e benefícios, e realizar a comparação de análise farmacoeconômica de medicamentos devolvidos antes e depois da implementação |
|
Duffy et al., 201839 |
Am J Hosp Palliat Care |
Facilitating home hospice transitions of care in oncology: evaluation of clinical pharmacists' interventions, hospice program satisfaction, and patient representation rates |
Estudo de intervenção |
EUA |
Caracterizar as intervenções farmacêuticas utilizando a conciliação medicamentosa e avaliar mudanças na organização dos cuidados paliativos antes e depois da implementação do projeto-piloto na alta hospitalar |
|
Ashjian et al., 201540 |
J Am Pharm Assoc |
Evaluation of outpatient medication reconciliation involving student pharmacists at a comprehensive cancer center |
Estudo observacional |
EUA |
Determinar o número de discrepâncias e problemas relacionados a medicamentos encontrados na conciliação medicamentosa envolvendo farmacêuticos estudantes e pacientes oncológicos ambulatoriais recebendo quimioterapia |
|
Moghli et al., 202141 |
J Oncol Pharm Pract |
Medication discrepancies in hospitalized cancer patients: Do we need medication reconciliation? |
Estudo observacional |
Jordânia |
Identificar e apontar o número e os tipos de discrepâncias de medicamentos em pacientes com câncer internados |
A maior parte dos estudos32,35,37,39,40 (45,5%; n=5) foi conduzida nos EUA. Em relação ao período em anos dos estudos, a maioria se concentrou entre 2013 (18,2%; n=2)33,34, 2016 (27,3%; n=3)35-37 e 2018 (18,2%; n=2)38,39, sendo os periódicos dessas publicações diversificados.
Em relação ao método dos estudos, a maior parte foi caracterizada como estudos observacionais (72,7%; n=8)31-35,37,40,41, seguidos dos estudos de intervenção (27,3%; n=3)36,38,39.
A Tabela 1 mostra os resultados específicos às questões norteadoras da presente pesquisa, com ênfase nas populações dos estudos, tipos de câncer, na prática propriamente dita da CM, entre outros.
|
Tabela 1. Resultados específicos com conclusões e desfechos dos artigos selecionados para revisão integrativa (n=11) |
||||
|
Autor/Ano |
População do estudo |
Caracterização dos tipos de câncer |
Resultados
relacionados |
Conclusões e desfechos |
|
Mellor e Jayasinghe, 201131 |
Paciente oncológico mulher (n=1), 24 anos |
Rabdomiossarcoma metastático de progressão rápida |
▪ Paciente tratada com protocolo ARST0431 (vincristina, irinotecano, ciclofosfamida, ifosfamida, doxorrubicina, etoposídeo e actinomicina-D); na conciliação medicamentosa, o farmacêutico identificou que a paciente também fazia carbamazepina (potente indutor das enzimas do citocromo P450) para epilepsia focal ▪ A intervenção do farmacêutico resultou na troca da carbamazepina por levetiracetam, um antiepiléptico que evita potenciais interações |
Destaca o valor de farmacêuticos clínicos, realizando a conciliação de medicamentos antes do início da quimioterapia |
|
Mancini, 201232 |
Pacientes oncológicos em cuidados paliativos (n=75) |
Mama, colorretal, trato gastrointestinal, ginecológico, cabeça e pescoço, rim, leucemia, fígado, pulmão, linfoma, mieloma, pâncreas e próstata |
▪ Discrepâncias e problemas encontrados na conciliação: |
Os farmacêuticos são treinados de maneira única no gerenciamento da terapia medicamentosa, e uma revisão completa da terapia medicamentosa demonstrou ajudar a equipe multidisciplinar |
|
Ho et al., 201333 |
Pacientes submetidos a transplante há menos de 3 meses |
Leucemias, mielomas e linfomas |
▪ 50 discrepâncias encontradas na conciliação |
Demonstrou que um farmacêutico atuando em equipe multidisciplinar pode detectar e resolver discrepâncias, e melhorar a segurança dos pacientes na clínica de transplante de medula óssea |
|
Lindenmeyer et al., 201334 |
Pacientes admitidos na unidade de internação em
Hematologia e Oncologia |
Oncologia e Hematologia |
▪ 227 medicamentos conciliados |
Demonstraram que a estratégia proposta foi capaz de identificar um percentual significativo de discrepâncias aproximando o farmacêutico da equipe de saúde e reforçando a importância da implantação dessa rotina na instituição |
|
Holle et al., 201635 |
Homens adultos com câncer de próstata metastático ou câncer renal em regime ambulatorial com quimioterapia oral (n=20) |
Cânceres de próstata e renal |
▪ Discrepâncias relacionadas à conciliação: |
A implementação de programas de monitoramento de quimioterapia oral sustenta a ideia de uma abordagem multidisciplinar que inclui o farmacêutico, e visa a melhorar a comunicação entre os profissionais de saúde |
|
Vega et al., 201636 |
Pacientes oncológicos ≥8 anos que iniciaram ou foram transferidos
para ambiente ambulatorial |
Colorretal, pulmão, mama, cabeça e pescoço estômago, esôfago, cervix, pâncreas, sarcoma, outros, ovário e bexiga |
▪ Erros de conciliação que atingiram o paciente: |
Ressalta a necessidade da implementação de programas de conciliação de medicamentos em pacientes com câncer, pois a proporção de erros encontradas nesse processo são semelhantes aos encontrados em outras populações de pacientes |
|
Bates et al., 201637 |
Pacientes que receberam alta dos
serviços de Hematologia ou Oncologia médica durante o período do estudo
(n=120: |
Oncologia e Hematologia |
▪ Principais discrepâncias: |
Resultados apoiam o desenvolvimento da prática de aprendizagem centrada no paciente, e representam uma oportunidade para educação experimental em farmácia, integrando os alunos em funções clínicas, e expansão dos serviços de atendimento farmacêutico |
|
Son et al., 201838 |
Pacientes oncológicos ≥19 anos internados em uma unidade de ginecologia oncológica (n=95) |
Câncer de ovário, câncer cervical, câncer do endométrio, câncer peritoneal, câncer de trompa de falópio, outros tipos de câncer |
▪ 64 intervenções ao longo da reconciliação de
medicamentos |
A conciliação de medicamentos melhorou o uso seguro de medicamentos, evitou desperdícios e reduziu os custos de saúde |
|
Duffy et al., 201839 |
Pacientes oncológicos em cuidados
paliativos ≥18 anos |
Oncologia e Hematologia |
No período pós-implementação: - Alteração de via de administração (7 e 6 aceitas) |
Resultados promissores que apoiam as intervenções dos farmacêuticos em pacientes oncológicos na transição da alta hospitalar para o domicílio |
|
Ashjian et al., 201540 |
Pacientes oncológicos |
Câncer de mama, mieloma múltiplo, câncer colorretal, sarcoma,câncer de pâncreas e leucemias |
▪ 88% possuíam pelo menos 1 discrepância |
Destacam a necessidade de a conciliação ocorrer em cada ponto de transição e a importância da presença de estudantes de farmácia (oportunidade de aprendizado) |
|
Moghli et al., 202141 |
Pacientes oncológicos |
Tumor sólido ou sangue |
▪ 78 prontuários analisados - 166 discrepâncias identificadas |
Pacientes com câncer são graves e esforços devem ser feitos para implementar serviços de conciliação de medicamentos em seu plano de tratamento |
No total, foram incluídos em todos os estudos 1.180 pacientes com diferentes tipos de câncer; 27,3% (n=3) dos artigos34,37,39 se caracterizavam somente como Oncologia e Hematologia; um41 (9,1%) dos trabalhos como câncer de tumor sólido ou sangue; e 36,4% (n=4) dos artigos31,33,35,38 especificavam os pacientes oncológicos quanto ao tipo do câncer.
A seleção dos artigos mostrou que a prática de CM foi realizada em três pontos de transição do paciente, sendo: admissão hospitalar (27,3%; n=3)34,38,41; alta hospitalar (18,2%; n=2)37,39; e acompanhamento por ambulatório (54,5%; n=6)31-33,35,36,40. Esses trabalhos foram realizados por meio do farmacêutico e/ou de estudantes/residentes farmacêuticos sob a supervisão desse profissional.
Todos os artigos (100%; n=11)33-41 seguiram com os protocolos de uma CM, descrevendo a lista de medicamentos em uso pelos pacientes, abordando as discrepâncias encontradas.
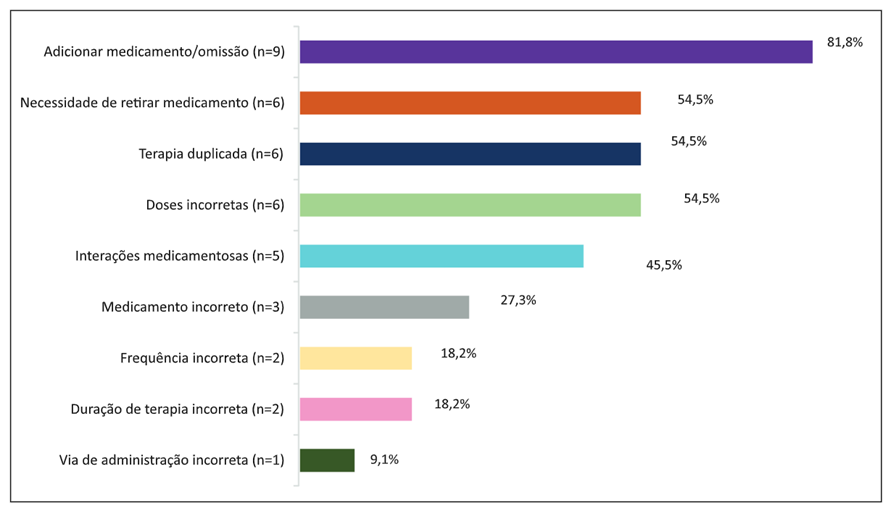
As principais discrepâncias encontradas no processo de CM em Oncologia foram definidas como: necessidade de adição de um medicamento que não estava prescrito/omissão, terapias duplicadas, necessidade de retirar medicamento, doses incorretas, interações medicamentosas consideradas relevantes, omissões na prescrição, medicamentos incorretos, frequências incorretas, duração de terapia medicamentosa incorreta e via de administração incorreta31-41.
Mais de uma discrepância pode ser encontrada em cada estudo, sendo que a principal relatada foi a de omissão/necessidade de adição de um medicamento para alguma condição não tratada do paciente, em 81,5% (n=9)32,33,35-41 dos 11 artigos. Seguida então da necessidade de retirar um medicamento da prescrição, presente em 54,5% dos estudos (n=6)33,35,37-40.
Relatadas no mesmo número de estudos (54,5%; n=6) foram as questões de duplicidades terapêuticas32,35,36,38,39,41, alterações necessárias nas doses33,36-38,40,41 e potenciais interações medicamentosas31,32,35,38.
Como algumas discrepâncias menos mencionadas, mas ainda presentes em alguns estudos33,36,38,39,41, estão: medicamentos incorretos (27,3%; n=3), frequências incorretas (18,2%; n=2), duração da terapia incorreta (18,2%; n=2) e vias de administração incorretas (9,1%; n=1).
O número de estudos relacionados às principais discrepâncias relatadas nos estudos consta na Figura 2.
|
|
|
Figura 2. Principais discrepâncias encontradas nos artigos incluídos na revisão (x) número de estudos em % (n=11; 100%) |
Alguns dos trabalhos31,34,38,39 (36,4%; n=4) acabam por detalhar as IF realizadas, se correlacionando com as discrepâncias encontradas no processo da CM, relatando se estas foram aceitas ou não. No estudo de Duffy et al.39, houve 111 IF. Destas, 92 (82,9%) foram aceitas, o que pode evitar um EM. Outro estudo38 verificou que foram realizadas 64 IF ao longo do processo de conciliação, com 63 (98%) aceitas pelos prescritores. Em um relato de caso31, durante a CM, o farmacêutico identificou que a paciente fazia uso de medicamentos com potenciais interações medicamentosas, sendo sua intervenção aceita, resultando na troca de medicamentos na prescrição.
Diferente do estudo citado anteriormente31, no qual foi relatada uma DNI que resultou na IF, um outro trabalho34 encontrou discrepâncias em 120 medicamentos durante a CM, e a maioria delas era do tipo DI (83,3%), com 17,7% do tipo DNI, sendo todas do tipo omissão. Em relação às IF nesse mesmo estudo32, os autores mencionaram que, em 60% das discrepâncias, o farmacêutico realizou a comunicação com o prescritor e, em 35%, o problema foi resolvido.
Um ensaio clínico36 considerou que os erros de conciliação evitados no artigo seriam somente aqueles que resultassem nas IF, nas quais o médico alterasse a prescrição, sendo assim essas intervenções resultaram em uma porcentagem bem menor de erros que atingiram o paciente no grupo intervenção (4% de EM) do que no grupo controle, no qual a CM não foi realizada (30% de EM).
Dois estudos35,37 (18,2%) acabam por descrever as IF como "recomendação farmacêutica". Um dos trabalhos35 relacionou algumas dessas recomendações com as discrepâncias encontradas na CM, sendo estas: modificação da terapia (realizada em 12%) e descontinuação da terapia (realizada em 6,9%), mas não relatou se foram aceitas ou não. Já o outro estudo37 mencionou que as intervenções foram feitas para resolver as discrepâncias antes da alta hospitalar, e que a taxa de aceitação destas foram de 89,7% pela equipe de Hematologia e 78% pela equipe da Oncologia.
Dois artigos32,33 (18,2%) não separaram as IF de outros termos. Um32 descreve intervenções junto às discrepâncias, não mencionando quantas foram realizadas ou aceitas. Outro trabalho33 também não detalha essa parte, categorizando junto com problemas relacionados a medicamentos, porém menciona a dificuldade de medir o impacto das atividades clínicas, e que detectar discrepâncias nesse processo consta como indicadores de desempenho.
Ashjian et al.40 (9,1%) mencionam que as IF foram realizadas com os médicos, no que tange à parte de interações medicamentosas, porém estas não são quantificadas ou descritas no artigo, referindo a necessidade de estudos adicionais para determinar o impacto clínico da redução de EM nos pacientes oncológicos.
Outro artigo41 incluído acaba por não mencionar as IF realizadas, e foca somente em identificar e classificar as discrepâncias.
Acerca dos trabalhos que não detalham sobre as IF, porém enfatizam a questão de as discrepâncias serem intencionais ou não, destacou-se um artigo33 que identificou 50 discrepâncias, sendo que 21 eram DNI e dez DI não documentadas. Destas, 95% foram DNI classificadas, por um corpo clínico composto por médicos, enfermeiros e farmacêuticos, como significativas, capazes de gerar impacto na clínica. Outro estudo41 demonstrou que, de 78 prontuários analisados, 166 discrepâncias foram identificadas. Destas, 110 (66,3%) eram do tipo DNI.
Os benefícios que a prática da CM pode ter para o paciente oncológico são bem evidenciados nos estudos incluídos na revisão, principalmente nos de intervenção. Nestes, que abrangiam dois grupos de pacientes, percebeu-se que a CM foi uma prática que trouxe a melhoria significativa na organização do cuidado. Em estudo clínico36, os erros de conciliação que atingiram o paciente foram de três (4%) no grupo de intervenção e 21 (30%) no grupo de controle, ressaltando a necessidade da implementação da CM em pacientes com câncer, pois a proporção de erros encontrados nesse processo são semelhantes aos encontrados em outras populações de pacientes36,39.
Os estudos evidenciam que o processo da CM em Oncologia é importante de ser realizado em todas as etapas de transição do cuidado do paciente oncológico, visto que foram realizados em diferentes momentos como: admissão hospitalar (três estudos34,38,41), alta hospitalar (dois estudos37,39), ambulatorialmente e antes da realização da quimioterapia endovenosa (um estudo31) e ambulatorialmente por meio do acompanhamento farmacoterapêutico (cinco estudos32,33,35,36,40).
Sobre os benefícios da prática da CM, todos os estudos demonstraram desfechos e conclusões positivos.
DISCUSSÃO
No processo da CM, as DNI são consideradas EM, portanto, esse serviço farmacêutico, bem estruturado, evita erros que podem levar à perda de qualidade do tratamento do paciente17. Para discussão do presente artigo, foram comparadas as principais discrepâncias no processo da CM encontradas na revisão (população oncológica) com outras populações de pacientes na literatura.
A principal discrepância encontrada no processo de CM nos estudos da revisão foi a necessidade de adicionar um medicamento na prescrição/omissão32,33,35-41. A omissão do medicamento pode causar descontinuação do tratamento necessário e acarretar danos para o paciente30,42,43. A literatura possui resultados ánálogos com outras populações de pacientes que reforçam o resultado encontrado44-48.
Em relação às discrepâncias relacionadas a medicamentos que devem ser retirados da prescrição, também bastante presente nos estudos, um artigo encontrado na literatura sobre conciliação, realizado em uma farmácia comunitária49, relatou que a maioria das discrepâncias pertencia à categoria de medicamentos inativos e que problemas como estes podem ser resolvidos com facilidade quando há uma prática de se obter um histórico regular dos medicamentos dos pacientes, realizando a CM. Assim como nos estudos da revisão, ressalta-se que a não retirada da prescrição de um medicamento desnecessário/não indicado/não apropriado para o paciente é considerada um EM50.
Referindo-se à discrepância relacionada às doses, bastante citada nos estudos incluídos na revisão, esta foi vista com frequência como uma das mais presentes em alguns estudos em que farmacêuticos realizaram a prática da CM49,51-53. Em um desses estudos49, realizado com pacientes de um setor de cardiologia, as DNI de dose representavam um total de 20%, ficando somente atrás da omissão de medicamentos. Seguindo o mesmo padrão, estudo de Anacleto et al.50, realizado em um serviço de medicina interna, demonstrou que a discrepância de dose está entre os quatro tipos mais documentados, também depois da omissão. O mesmo acontece para um terceiro estudo54 encontrado na literatura, realizado em um serviço de admissão de um hospital terciário, com as discrepâncias de dose incorretas, estando entre as principais detectadas.
As discrepâncias sobre duplicidades terapêuticas e interações medicamentosas, identificadas em alguns estudos31,32,35,36,38,39,41 da presente revisão, também foram citadas em alguns artigos na literatura55,56 como as mais frequentes. Em um deles55, a prática da CM foi realizada em pacientes ortopédicos durante a alta hospitalar.
Um artigo57 na literatura, que também fala sobre a CM, traz a discussão da importância dos registros médicos eletrônicos se tornando mais frequentes gerando informações atualizadas, podendo identificar automaticamente discrepâncias como terapias duplicadas e interações medicamentosas. Em um trabalho55 no qual se realizou conciliação em uma população de pacientes cirúrgicos, os tipos mais frequentes de discrepâncias foram interações medicamentosas e a omissão, seguidas de duplicidade terapêutica, frequência e dose. Tais discrepâncias encontradas são similares às encontradas nos estudos citados na presente revisão.
A maior parte dos artigos da presente revisão demonstrou aceitação das IF pelos prescritores, questão ratificada na literatura, em trabalhos que mencionam porcentagens relevantes, com aceitação de 75% e 92,6% das intervenções realizadas54,58. Um outro estudo realizou a conciliação em pacientes transplantados renais59 com uma taxa de aceitação das IF pela equipe médica de 72%; outro trabalho realizado em pacientes internados em uma enfermaria de Neurologia60 teve uma aceitação de 79,2%. Uma publicação da literatura que realizou a CM em uma unidade de cardiologia50 detectou 117 discrepâncias, sendo 50,4% DNI. Outro trabalho54, com a conciliação feita em idosos, observou inicialmente um total de 62% DNI. Resultados similares foram encontrados em um estudo41 de revisão integrativa com 166 discrepâncias detectadas e 110 (66,3%) do tipo não intencionais.
Em uma publicação34 incluída na revisão, as intervenções foram realizadas em 60% das situações, com o prescritor comunicado, e, em 35% dos casos, o problema foi resolvido. Este se assemelha com um estudo61 realizado em pacientes internados pela ortopedia e neurologia em um hospital universitário, onde a aceitação das IF no processo de CM foi de 30,6%.
Tratando-se das etapas em que foram realizadas a conciliação, a literatura também reforça que este é um processo que deve ser feito em todos os momentos de transição de cuidado do paciente, incluindo admissão, transferência entre setores/serviços de saúde e alta62.
Os benefícios citados nos estudos da revisão ressaltam a importância da prática da conciliação, como o valor da presença do farmacêutico na equipe multiprofissional. A questão dos estudantes de farmácia em formação realizando a conciliação descrita em alguns estudos37,40 agrega valor tanto na rotina hospitalar como na formação do pensamento clínico.
Os trabalhos incluídos na revisão evidenciaram a importância e necessidade de se ter a prática realizada em diversos pontos de transição, a oportunidade de aprendizado e a experiência clínica que essa atividade traz para o profissional que está em formação, a inclusão na equipe multiprofissional, bem como o valor do profissional farmacêutico no cuidado do paciente oncológico31-41.
Como limitações do estudo, houve dificuldade quanto à caracterização e à definição das discrepâncias no processo da conciliação citados nos trabalhos, pois os termos não são padronizados e a mesma definição acaba por muitas das vezes sendo repetida com palavras diferentes. O mesmo acontece para as IF, descritas em alguns trabalhos35,37 como “recomendações farmacêuticas”. Outra limitação encontrada foi a questão de que poucos artigos detalharam ou realizaram as intervenções, com alguns enfatizando apenas na detecção de discrepâncias, e outros não separando tais intervenções das discrepâncias, gerando assim dúvidas se estas foram realizadas ou não. Da mesma forma, quando a aceitabilidade ou não das intervenções não são descritas, tende-se a ter dificuldade no quesito de avaliação do serviço de CM, impossibilitando de medir o real impacto clínico na redução dos EM. Igualmente, ocorre quando não detalham se as discrepâncias encontradas são intencionais ou não, dificultando assim a correlação dos resultados.
Quanto às limitações nas atividades clínicas, a presente revisão, em convergência com a literatura para outras populações de pacientes, também evidencia que a CM em Oncologia ainda é uma prática desafiadora para ser implementada, pois percorre inúmeras barreiras como falta de padronização do processo em si, falta de tecnologias de informação para integrar informações dos diferentes níveis de atenção, e ainda há questões relacionadas à insuficiência de recursos humanos48.
CONCLUSÃO
Os estudos incluídos nesta revisão sugerem a prática da CM como uma ferramenta estratégica com potencial para detectar discrepâncias entre as prescrições medicamentosas nos momentos críticos de transição do paciente e, assim, reduzir possíveis EM e riscos potenciais para o paciente oncológico.
Os dados encontrados no estudo em questão também se assemelham aos comparados na literatura para pacientes de diferentes populações não oncológicas, portanto, considerando toda complexidade da doença e dos medicamentos dos quais esse paciente faz uso, ressalta-se também a necessidade de mais estudos que envolvam a CM, detecção das discrepâncias e realização de IF em Oncologia.
Os resultados do presente estudo corroboram a realização de novos estudos mais robustos em termos de identificação e classificação das discrepâncias e, principalmente, na realização e detalhamento das IF na Oncologia. Até o momento, estudos abordando esse tema em Oncologia ainda são escassos e, quando realizados, apresentam metodologias incompletas por se tratar de uma prática com registros mais recentes. Além disso, poderiam enfatizar a relevância do farmacêutico na CM. Por fim, conclui-se que é uma prática clínica que traz benefícios aos pacientes oncológicos, e que os farmacêuticos, como profissionais de saúde, devem ser guiados para desenvolver estratégias que visem a reduzir erros de medicação, entre elas, estruturar a CM na vivência clínica dos pacientes oncológicos.
CONTRIBUIÇÕES
Todas as autoras contribuíram na concepção e/ou no planejamento do estudo; na obtenção, análise e interpretação dos dados; na redação e revisão crítica; e aprovaram a versão final a ser publicada.
DECLARAÇÃO DE CONFLITO DE INTERESSES
Nada a declarar.
FONTES DE FINANCIAMENTO
Não há.
1. World Health Organization. Executive board 113th session: quality of care: patient safety [Internet]. Geneva: WHO; 2003 [cited 2020 Dec 20]. Available from: http://apps.who.int/iris/bitstream/10665/20042/1/eeb11337.pdf?ua=12 Acesso: 20/12/2020.
2. Rede Brasileira de Enfermagem e Segurança do Paciente. Estratégias para a segurança do paciente: manual para profissionais da saúde [Internet]. Porto Alegre: EDIPUCRS; 2013 [acesso 2020 dez 20]. Disponível em: http://biblioteca.cofen.gov.br/wp-content/uploads/2017/10/Estrat%C3%A9gias-para-seguran%C3%A7a-do-paciente-manual-para-profissionais-da-sa%C3%BAde.pdf
3. World Health Organization. World alliance for patient safety: forward programme 2008-2009 [Internet]. Geneva: WHO; 2008 [cited 2021 Feb 9]. Available from: https://apps.who.int/iris/handle/10665/70460
4. Soares AS. Inconsistências medicamentosas em hospital no Sul do Brasil: a importância da reconciliação medicamentosa na segurança do paciente [dissertação]. Tubarão (SC): Universidade do Sul de Santa Catarina; 2016.
5. Leguelinel-Blache G, Arnaud F, Bouvet S, et al. Impact of admission medication reconciliation performed by clinical pharmacists on medication safety. Eur J Intern Med. 2014;25(9):808-14. doi: https://doi.org/10.1016/j.ejim.2014.09.012
6. Zoni AC, Durán García ME, Jiménez Muñoz AB, et al. The impact of medication reconciliation program at admission in an internal medicine department. Eur J Intern Med. 2012;23(8):696-700. doi: https://doi.org/10.1016/j.ejim.2012.08.013
7. Padrões de acreditação da Joint Commission International para hospitais. 7. ed. Rio de Janeiro: Consórcio Brasileiro de Acreditação; c2020.
8. Institute for Safe Medication Practices Canada [Internet]. Ontario (CA): ISMP; c2000-2022. Medication reconciliation (MedRec); [cited 2020 Dec 23]. Available from: https://www.ismp-canada.org/medrec/
9. Institute for Safe Medication Practices Canada; Canadian Patient Safety Institute, editors. Medication reconciliation in acute care: getting started kit [Internet]. Version 3.0. [Canada]: ISMP; CPSI; 2011 Sept [cited 2020 Dec 20]. Available from: https://www.ismp-canada.org/download/MedRec/Medrec_AC_English_GSK_V3.pdf
10. Conselho Federal de Farmácia (BR). Serviços farmacêuticos diretamente destinados ao paciente, à família e à comunidade: contextualização e arcabouço conceitual [Internet]. Brasília (DF): Conselho Federal de Farmácia; 2016 [acesso 2020 dez 21]. Disponível em: http://www.cff.org.br/userfiles/Profar_Arcabouco_TELA_FINAL.pdf
12. Domingo EA, Carrió AM, Prats CH, et al. Transiciones entre niveles asistenciales: puntos críticos de actuación farmacéutica para conciliar la medicación de los pacientes. Farm Hosp. 2008;192:52-8.
13. Adriano LS. Farmácia clínica em unidade de terapia intensiva: identificação, resolução e prevenção de erros de medicação [dissertação na Internet]. Fortaleza (CE): Universidade Federal do Ceará; 2016 [acesso 2020 dez 22]. Disponível em: http://www.repositorio.ufc.br/handle/riufc/22532
14. Ivama AM, Noblat L, Castro MS, et al., ediotres. Consenso brasileiro de atenção farmacêutica: proposta [Internet]. Brasília (DF): Organização Pan-Americana Saúde; 2002 [acesso 2020 dez 17]. Disponível em: http://bvsms.saude.gov.br/bvs/publicacoes/PropostaConsensoAtenfar.pdf
15. Centro Colaborador para a Qualidade do Cuidado e a Segurança do Paciente. Erros de medicação: série técnica sobre atenção primária mais segura [Internet]. Rio de Janeiro: Proqualis; ICICT, Fiocruz; c2018 [acesso 2020 dez 14]. Disponível em: https://proqualis.net/sites/proqualis.net/files/Relatorio%20Proqualis-Erros-de-medicacao-ABRIL%202018%20(1)_0_0.pdf
16. Souza MT, Silva MD, Carvalho R. Revisão integrativa: o que é e como fazer. Einstein (São Paulo). 2010:8(1):102-6. doi: https://doi.org/10.1590/s1679-45082010rw1134
17. Herledan C, Baudouin A, Tracol M, et al. Medication reconciliation and review to prevent medication errors in elderly cancer patients. J Geriatr Oncol. 2019;10(6 Suppl 1):S57-S58. doi: https://doi.org/10.1016/S1879-4068(19)31216-0
18. Dorneles J, Santos CO, Lima LH, et al. Medication reconciliation in admission hospitalization: retrospective study. Rev Bras Farm Hosp Serv Saude. 2020;11(2):397. doi: https://doi.org/10.30968/rbfhss.2020.112.0397
19. Brito AMG. Reconciliação e revisão da medicação na unidade de hospitalização domiciliária [dissertação na Internet]. Almada, PT: Instituto Superior de Ciências da Saúde Egas Moniz; 2017 [acesso 2020 dez 21]. Disponível: https://comum.rcaap.pt/bitstream/10400.26/20189/1/Brito_Ana_Mafalda_Greg%c3%b3rio_de.pdf
20. The high 5s project implementation guide: assuring medication accuracy at transitions in care: medication reconciliation [Internet]. Version 4. Geneva: WHO; 2014 Oct [cited 2020 Dec 21. Available from: https://www.who.int/patientsafety/implementation/solutions/high5s/h5s-guide.pdf?ua=1
21. Afonso R. Reconciliação de terapêutica. Rev Clin Hosp Prof Dr Fernando Fonseca [Internet]. 2015 [acesso 2020 dez 21];3(1):35-6. Disponível em: https://repositorio.hff.minsaude.pt/bitstream/10400.10/1506/1/14%20Reconc iliação%20de%20Terapêutica.pdf
22. Marques LFG, Romano-Lieber NS. Estratégias para a segurança do paciente no processo de uso de medicamentos após alta hospitalar. Physis. 2014;24(2):401-20. doi: https://doi.org/10.1590/S0103-73312014000200005
23. Silva IB, Morais VG, Andrade PR, et al. Perfil nutricional de pacientes oncológicos em duas instituições hospitalares: série de casos. Braz J Dev. 2020;6(9):68447-68459. doi: https://doi.org/10.34117/bjdv6n9-330
24. Instituto Nacional de Câncer José Alencar Gomes da Silva [Internet]. Rio de Janeiro: INCA; [data desconhecida]. Perguntas frequentes: o que é câncer?; [acesso 2020 dez 21]. Disponível em: https://www.inca.gov.br/perguntas-frequentes/o-que-e-cancer
25. Instituto Nacional de Câncer José Alencar Gomes da Silva [Internet]. Rio de Janeiro: INCA; [data desconhecida]. Estimativa 2016: incidência de câncer no Brasil; [atualizado 2018 dez 9; acesso 2020 dez 22]. Disponível em: https://www.inca.gov.br/en/node/2396
26. Instituto Nacional de Câncer José Alencar Gomes da Silva. Estimativa 2020: incidência de câncer no Brasil [Internet]. Rio de Janeiro: INCA; 2019 [acesso 2020 dez 22]. Disponível: https://www.inca.gov.br/sites/ufu.sti.inca.local/files//media/document//estimativa-2020-incidencia-de-cancer-no-brasil.pdf
27. A.C. Camargo Cancer Center [Internet]. São Paulo: A.C. Camargo Cancer Center; c2021. Garcia D. O que o paciente com câncer deve saber sobre interações medicamentosas?; 2019 abr 26 [acesso 2020 dez 20]. Disponível em: www.accamargo.org.br/sobre-o-cancer/noticias/o-que-o-paciente-com-cancer-deve-saber-sobre-interacoes-medicamentosas
28. Alves BLP, Silva VGN, Caetano IBMOS, et al. Polimedicação em idosos submetidos a tratamento oncológico. Rev Bras Cancerol. 2019:65(4):e-09379. doi: https://doi.org/10.32635/2176-9745.RBC.2019v65n4.379
29. Conselho Federal de Farmácia (BR). Resolução nº 585, de 29 de agosto de 2013. Regulamenta as atribuições clínicas do farmacêutico e dá outras providências [Internet]. Diário Oficial da União. 2013 set 25 [acesso 2020 out 20]; Seção I:186. Disponível em: http://www.cff.org.br/userfiles/file/noticias/Resolu%C3%A7%C3%A3o586_13.pdf
30. Aragão J. Introdução aos estudos quantitativos utilizados em pesquisas científicas. Rev Práxis. 2011;3(6). doi: https://doi.org/10.25119/praxis-3-6-566
31. Mellor JD, Jayasinghe C. Drug interactions between anti-epileptics and chemotherapeutic drugs: value of a pre-treatment pharmaceutical Review. J Pharm Pract Res. 2011;41(1):42-4. doi: https://doi.org/10.1002/j.2055-2335.2011.tb00065.x
32. Mancini R. Implementing a standardized pharmacist assessment and evaluating the role of a pharmacist in a multidisciplinary supportive oncology clinic. J Support Oncol. 2012;10(3):99-106. doi: https://doi.org/10.1016/j.suponc.2011.09.005
33. Ho L, Akada K, Messner H, et al. Pharmacist’s role in improving medication safety for patients in an allogeneic hematopoietic cell transplant ambulatory clinic. Can J Hosp Pharm. 2013;66(2):110-7. doi: https://doi.org/10.4212/cjhp.v66i2.1233
34. Lindenmeyer LP, Goulart VP, Hegele V. Reconciliação medicamentosa como estratégia para a segurança do paciente oncológico: resultados de um estudo piloto. Rev Bras Farm Hosp Serv Saúde. 2013;4(4):51-5.
35. Holle LM, Puri S, Clement JM. Physician-pharmacist collaboration for oral chemotherapy monitoring: insights from an academic genitourinary oncology practice. J Oncol Pract. 2016;22(3):511-6. doi: https://doi.org/10.1177/1078155215581524
36. Vega TG, Sierra-Sánchez JF, Martínez-Bautista MJ, et al. Medication reconciliation in oncological patients: a randomized clinical trial. J Manag Care Spec Pharm. 2016;22(6):734-40. doi: https://doi.org/10.18553/jmcp.2016.15248
37. Bates JS, Buie LW, Amerine LB, et al. Expanding care through a layered learning practice model. Am J Health Syst Pharm. 2016;73(22):1869-75. doi: https://doi.org/10.2146/ajhp150593
38. Son H, Kim J, Kim C, et al. Pharmacist-led interdisciplinary medication reconciliation using comprehensive medication review in gynaecological oncology patients: a prospective study. Eur J Hosp Pharm. 2018;25(1):21-5. doi: https://doi.org/10.1136/ejhpharm-2016-000937
39. Duffy AP, Bemben NM, Li J, et al. Facilitating home hospice transitions of care in oncology: evaluation of clinical pharmacists’ interventions, hospice program satisfaction, and patient representation rates. Am J Hosp Palliat Care. 2018;35(9):1181-7. doi: https://doi.org/10.1177/1049909118765944
40. Ashjian E, Salamin LB, Eschenburg K, et al. Evaluation of outpatient medication reconciliation involving student pharmacists at a comprehensive cancer center. J Am Pharm Assoc. 2015;55(5):540-5. doi: https://doi.org/10.1331/JAPhA.2015.14214
41. Moghli MA, Farha RA, Hammour KA. Medication discrepancies in hospitalized cancer patients: Do we need medication reconciliation? J Oncol Pharm Pract. 2021;27(5):1139-46. doi: https://doi.org/10.1177/1078155220946388
42. Sharma N, Srivastav AK, Samuel AJ. Ensaio clínico randomizado: padrão ouro de desenhos experimentais - importância, vantagens, desvantagens e preconceitos. Rev Pesqui Fisioter. 2020;10(3):512-9. doi: https://doi.org/10.17267/2238-2704rpf.v10i3.3039
43. Gleason KM, McDaniel MR, Feinglass J, et al. Results of the Medications at Transitions and Clinical Handoffs (MATCH) study: an analysis of medication reconciliation errors and risk factors at hospital admission. J Gen Intern Med. 2010;25(5):441-7. doi: https://doi.org/10.1007/s11606-010-1256-6
44. Magalhães GF. Conciliação medicamentosa em pacientes de um hospital universitário [dissertação na Internet]. Salvador (BA): Universidade Federal da Bahia; 2017 [acesso 2021 fev 9]. Disponível em: http://repositorio.ufba.br/ri/handle/ri/26715
45. Unroe KT, Pfeiffenberger T, Riegelhaupt S, et al. Inpatient medication reconciliation at admission and discharge: a retrospective cohort study of age and other risk factors for medication discrepancies. Am J Geriatr Pharmacother. 2010;8(2):115-26. doi: https://doi.org/10.1016/j.amjopharm.2010.04.002
46. Mendes AEM. Conciliação medicamentosa da admissão hospitalar: um ensaio clínico randomizado [dissertação na Internet]. Curitiba (PR): Universidade Federal do Paraná; 2016 [acesso 2021 fev 9]. Disponível em: https://acervodigital.ufpr.br/handle/1884/42441
47. Marzal-Alfaro B, Lorenzo-Pinto A, García-Sánchez R, et al. Errores de medicación en un servicio de urgencias según el consenso español de conciliación de la medicación. Rev Bras Farm Hosp Ser Saúde [Internet]. 2015 [acesso 2021 fev 9];6(2). Disponível em: www.sbrafh.org.br/v1/index/edicoes/vl/6/nr/2/id/669/lg/0
48. Buckley MS, Harinstein LM, Clark KB, et al. Impact of a clinical pharmacy admission medication reconciliation program on medication errors in “high-risk” patients. Ann Pharmacother. 2013;47(12):1599-610. doi: https://doi.org/10.1177/1060028013507428
49. Johnson CM, Marcy TR, Harrison DL, et al. Medication reconciliation in a community pharmacy setting. J Am Pharm Assoc. 2010;50(4):523-6. doi: https://doi.org/10.1331/JAPhA.2010.09121
50. Anacleto TA, Rosa MB, Neiva HM, et al. Erros de medicação. Rev Pharm Bras [Internet]. 2010 [acesso 2021 fev 9];12(74):2-24. Disponível em: https://www.cff.org.br/sistemas/geral/revista/pdf/124/encarte_farmaciahospitalar.pdf
51. Miranda LS, Cavalcante AL, Pinheiro RM, et al. Reconciliation of medications upon the admission of patients to the cardiology sector of a university hospital. Rev Bras Farm Hosp Serv Saúde. 2019;10(4):353. doi: https://doi.org/10.30968/rbfhss.2019.104.0353
52. Kraus SK, Sen S, Murphy M, et al. Impact of a pharmacy technician-centered medication reconciliation program on medication discrepancies and implementation of recommendations. Pharm Pract (Granada). 2017:15(2):901. doi: https://doi.org/10.18549/PharmPract.2017.02.901
53. Abdulghani KH, Aseeri MA, Mahmoud A, et al. The impact of pharmacist-led medication reconciliation during admission at tertiary care hospital. Int J Clin Pharm. 2018;40(1):196-201. doi: https://doi.org/10.1007/s11096-017-0568-6
54. Reis WCT, Scopel CT, Correr CJ, et al. Análise das intervenções de farmacêuticos clínicos em um hospital de ensino terciário do Brasil. Einstein (São Paulo). 2013;11(2):90-196. doi: https://doi.org/10.1590/S1679-45082013000200010
55. Bezerra CSLF. Reconciliação medicamentosa em pacientes cirúrgicos em um hospital do Estado de Sergipe [dissertação na Internet]. São Cristovão (SE): Universidade Federal do Sergipe; 2015 [acesso 2021 fev 9]. Disponível em: https://ri.ufs.br/handle/riufs/3940
56. Franco-Donat M, Soler-Company E, Valverde-Mordt C, et al. Medication reconciliation at hospital admission and discharge in an orthopedic surgery and traumatology department. Rev Esp Cir Ortop Traumatol. 2010;54(3):149-55. doi: https://doi.org/10.1016/S1988-8856(10)70224-8
57. Monte AA, Anderson P, Hoppe JA, et al. Accuracy of electronic medical record medication reconciliation in emergency department patients. J Emerg M|ed. 2015;49(1):78-84. doi: https://doi.org/10.1016/j.jemermed.2014.12.052
58. Nascimento AA. Avaliação da conciliação medicamentosa em um Hospital Universitário [trabalho de conclusão de curso na Internet]. Paraíba: Universidade Federal da Paraíba; 2017 [acesso 2021 fev 9]. Disponível em: https://repositorio.ufpb.br/jspui/bitstream/123456789/3688/1/AAN30112017.pdf
59. Solé GA. Caracterização das conciliações medicamentosas realizadas pelo farmacêutico clínico no serviço de transplante renal do Hospital de Clínicas de Porto Alegre [trabalho de conclusão de curso na Internet]. Porto Alegre (RS): Universidade Federal do Rio Grande do Sul; 2017 [acesso 2021 fev 9]. Disponível em: http://hdl.handle.net/10183/178637
60. Fontoura A. Importância do farmacêutico clínico na reconciliação medicamentosa em um hospital ensino [tese na Internet]. São Paulo: Universidade de São Paulo; 2019. doi: https://doi.org/10.11606/T.60.2019.tde-04062019-113751
61. Eidelwein CR, Sanches AC, Caldeira LF. Medication reconciliation in orthopedic and neurological patients in a public hospital. Rev Bras Farm Hosp Serv Saúde. 2020;11(3):354. doi: https://doi.org/10.30968/rbfhss.2020.113.0354
62. Gomes IMPV, Lima OLP, Reis RL, organizadores. Serviços clínicos farmacêuticos e protocolo para conciliação de medicamentos [Internet]. Petrolina (PE): Hospital de Ensino da Universidade Federal do Vale do São Francisco; 2019 [acesso 2021 fev 9]. Disponível em: http://www.univasf.edu.br/~tcc/000017/000017d1.pdf
Recebido em 25/3/2021
Aprovado em 21/6/2021
Editor-associado: Fernando Lopes Tavares de Lima. Orcid iD: https://orcid.org/ 0000-0002-8618-7608
Editora-científica: Anke Bergmann. Orcid iD: https://orcid.org/0000-0002-1972-8777
![]()
Este é um artigo publicado em acesso aberto (Open Access) sob a licença Creative Commons Attribution, que permite uso, distribuição e reprodução em qualquer meio, sem restrições, desde que o trabalho original seja corretamente citado.
©2019 Revista Brasileira de Cancerologia | Instituto Nacional de Câncer José Alencar Gomes da Silva | Ministério da Saúde