Correlação entre os Parâmetros Clínicos, Patológicos e a Sobrevida Livre de Doença de Pacientes com Câncer Renal Tratados com Cirurgia em um Centro Oncológico do Sistema Público de Curitiba
Correlation Among Clinical and Pathological Parameters and Disease-Free Survival of Patients with Renal Cancer Treated with Surgery at a Public Cancer Clinic in Curitiba
Correlación entre Parámetros Clínicos, Patológicos y Supervivência Libre de Enfermedad de Pacientes con Cáncer Renal Tratados con Cirugía en un Centro Oncológico Público de Curitiba
doi: https://doi.org/10.32635/2176-9745.RBC.2022v68n4.2679
Ana Paula Trombetta Kappes1; André Luiz Camargo Labegalini2; André Matos de Oliveira3; Antônio Brunetto Neto4; Júlio Cesar Foiatto5; Leonardo Pereira Tavares6; Santiago Sebastiani7
1,3,7Pontifícia Universidade Católica do Paraná. Curitiba (PR), Brasil. E-mails: anapkappes@gmail.com; andrematosuro@yahoo.com; sebastianisantiago4@gmail.com. Orcid iD: https://orcid.org/0000-0001-6718-4930; Orcid iD: https://orcid.org/0000-0002-7131-4328; Orcid iD: https://orcid.org/0000-0002-8686-8788
2,4,5,6Departamento de Urologia Oncológica, Hospital São Vicente. Curitiba (PR), Brasil. E-mails: andrelabegalini@yahoo.com.br; brunettourologia@gmail.com; foiatto.uro@gmail.com; leoptavares15@hotmail.com. Orcid iD: https://orcid.org/0000-0003-4637-0317; Orcid iD: https://orcid.org/0000-0002-1016-0783; Orcid iD: https://orcid.org/0000-0003-4768-4270; Orcid iD: https://orcid.org/0000-0001-7489-0550
Endereço para correspondência: Ana Paula Trombetta Kappes. Rua Carlos Benato, 640, complemento 33 – São Braz. Curitiba (PR), Brasil. CEP 82320-440. E-mail: anapkappes@gmail.com
RESUMO
Introdução: O câncer renal corresponde a 13ª neoplasia mais incidente no mundo, sendo o terceiro tipo de câncer geniturinário mais comum. A maioria dos pacientes é assintomática, ocorrendo o diagnóstico de maneira incidental durante a realização de exames de imagem. O tratamento padrão-ouro é o cirúrgico. Objetivo: Correlacionar os parâmetros clínicos e patológicos com a sobrevida livre de doença em pacientes com câncer renal submetidos à nefrectomia. Método: Estudo retrospectivo com 99 pacientes submetidos a tratamento cirúrgico do câncer renal no período de 2010 a 2020. Foram comparados os parâmetros clínicos e patológicos com o desfecho clínico oncológico após nefrectomia. Resultados: Os 99 pacientes tiveram seguimento pós-operatório médio de 26,9 meses, sendo a sobrevida livre de doença (média) de 61,9%. A análise univariada demonstrou que as variáveis tamanho de tumor >7 cm e graus de Fuhrman III e IV estiveram relacionadas à progressão de doença após a nefrectomia (p=0,046 e IC=1,017-7,083; p=0,005 e IC=1,725-23,004, respectivamente). Na análise multivariada, o tamanho do tumor >7 cm (p=0,014 e IC=1,290-9,326) e os graus de Fuhrman III e IV (p=0,028 e IC=1,174-16,616) foram identificados como fatores preditores à progressão. Conclusão: O tamanho tumoral >7 cm e/ou os graus III ou IV de Fuhrman são fatores de risco para recorrência tumoral após o tratamento cirúrgico do câncer renal.
Palavras-chave: neoplasias renais; análise de sobrevida; nefrectomia.
ABSTRACT
Introduction: Kidney cancer corresponds to the 13th most incident cancer in the world, and the third most common type of genitourinary cancer. Most patients are asymptomatic, and the diagnosis used to be incidental during routine imaging exams. Surgical treatment is the gold standard. Objective: To correlate clinical and pathological parameters with disease-free survival in renal cancer patients submitted to nephrectomy. Method: Retrospective study with 99 patients who underwent surgical treatment of kidney cancer from 2010 to 2020. Clinical and pathological parameters were compared with the clinical oncologic outcome after surgery. Results: Ninety-nine patients were followed-up postoperatively for an average time of 26.9 months, and the mean disease-free survival was 61.9%. Univariate analysis showed that tumor size >7 cm and Fuhrman grades III and IV were risk factors related to disease progression after nephrectomy (p=0.046 and CI=1.017-7.083; p=0.005 and CI=1.725-23.004, respectively). In the multivariate analysis, tumor size > 7cm (p=0.014 and CI=1.290-9.326) and Fuhrman grades III and IV (p=0.028 and CI=1.174-16.616) were identified as predictors of progression. Conclusion: Tumor size >7 cm and/or Fuhrman grades III or IV are risk factors for tumor recurrence after surgical treatment of renal cancer.
Key words: kidney neoplasms; survival analysis; nephrectomy.
RESUMEN
Introducción: El cáncer de riñón corresponde a la 13ª neoplasia más incidente en el mundo, siendo el tercer tipo de cáncer genitourinario más común. La mayoría de los pacientes son asintomáticos, realizándose el diagnóstico de forma incidental durante las pruebas de imagen. El tratamiento estándar de oro es el quirúrgico. Objetivo: Correlacionar parámetros clínicos y patológicos con la supervivencia libre de enfermedad en pacientes con cáncer renal sometidos a nefrectomía. Método: Estudio retrospectivo con 99 pacientes sometidos a tratamiento quirúrgico de cáncer renal desde 2010 hasta 2020. Se compararon los parámetros clínicos y patológicos con el resultado clínico oncológico tras la nefrectomía. Resultados: Los 99 pacientes tuvieron un seguimiento postoperatorio medio de 26,9 meses, siendo la supervivencia libre de enfermedad (mediana) de 61,9%. El análisis univariado demostró que las variables tamaño del tumor >7 cm y grados III y IV de Fuhrman fueron factores relacionados con la progresión de la enfermedad tras la nefrectomía (p=0,046 e IC=1,017-7,083; p=0,005 e IC=1,725-23,004, respectivamente). En el análisis multivariante, el tamaño del tumor >7 cm (p=0,014 e IC=1,290-9,326) y grados de Fuhrman III y IV (p=0,028 e IC=1,174-16,616) fueron identificados como predictores de progresión. Conclusión: El tamaño tumoral >7 cm y/o los grados III o IV de Fuhrman son factores de riesgo para la recidiva tumoral tras el tratamiento quirúrgico del cáncer renal.
Palabras clave: neoplasias renales; análisis de supervivencia; nefrectomía.
O câncer renal (CCR), cuja população idosa é a mais atingida, é a 13ª neoplasia mais comum no mundo, representando 3% de todos os cânceres e ocorrendo com maior incidência nos países ocidentais1. Por ano, aproximadamente 200 mil novos casos de câncer de rim são diagnosticados no mundo2.
A incidência de CCR tem aumentado de 2,3% a 4,3% a cada ano nas últimas três décadas nos Estado Unidos da América (EUA). Quanto ao prognóstico, um a cada três pacientes diagnosticados irá morrer em consequência da progressão da doença para metástase3.
A maioria dos pacientes apresenta-se assintomática4, e 75% dos casos de CCR são diagnosticados incidentalmente em exames de rotina (ultrassonografia, tomografia computadorizada ou ressonância magnética).
O estadiamento TNM recomendado para uso clínico e científico classifica a extensão da doença, sendo feito com base em exames de imagem que revelam se o tumor é restrito ao rim ou se estende a outras estruturas, se acomete linfonodos regionais e/ou metástases a distância, exigindo reclassificação continua5,6. Os casos, em sua maioria, são diagnosticados como massas renais pequenas (small renal mass), abaixo de 4 cm, e com melhor prognóstico após o tratamento cirúrgico curativo7.
A nefrectomia é considerada o tratamento padrão-ouro para o câncer de rim localizado, sem evidência de que outros tratamentos sejam mais eficazes no controle da doença e no desfecho de mortalidade8. Atualmente, a nefrectomia parcial vem ganhando mais espaço no cenário mundial, visto que proporciona menos morbidade intra e pós-operatória ao paciente, conforme demostrado no estudo da Mayo Clinic9, em que pacientes submetidos à nefrectomia total, comparados àqueles submetidos à nefrectomia parcial, apresentaram maior necessidade de transfusão sanguínea (32,7% versus 7,8%; p=0,0001), maior incidência de complicações médicas (20,4% versus 9,4%; p=0,0001), maior tempo de internamento (9,8% versus 7,6%; p=0,0001) e maior aumento da creatinina sérica no pós-operatório (87,9% versus 55,6% p=0,0001)9. Entretanto, em tumores acima de 7 cm e/ou anatomicamente desfavoráveis, a nefrectomia radical é indicada1. Após o tratamento cirúrgico curativo, os pacientes devem ser acompanhados periodicamente com exames de imagem em busca da detecção de possíveis recorrências tumorais10.
Uma das hipóteses é de que pacientes dos serviços públicos no Brasil, por motivos de acesso aos serviços de saúde, atrasem o diagnóstico e o tratamento dos tumores renais, ocorrendo em tumores maiores e/ou mais agressivos, o que pode reduzir as chances de cura oncológica. Esse pressuposto já foi observado em um estudo do Hospital Sírio Libanês e do Hospital das Clínicas de São Paulo, que sugerem a situação socioeconômica do paciente como um fator de mau prognóstico11.
O objetivo desse manuscrito é correlacionar os parâmetros clínicos (sexo, presença de sintomas ao diagnóstico, tamanho do tumor) e patológicos (tipo histológico, grau de Fuhrman, estadiamento patológico, presença de linfonodos e invasão angiolinfática) com a sobrevida livre de progressão oncológica em pacientes com CCR submetidos a tratamento cirúrgico no serviço de oncologia do Hospital São Vicente, no período de 2010 a 2020.
MÉTODO
Foi realizado um estudo retrospectivo observacional com dados obtidos por meio dos prontuários eletrônicos de pacientes submetidos à nefrectomia total ou parcial no tratamento de CCR em um único centro, no período de janeiro de 2010 a dezembro de 2020.
O projeto foi aprovado pelo Comitê de Ética em Pesquisa (CEP) da instituição sob o número de parecer 4.034.225 (CAAE: 31348920.3.0000.0020).
A amostragem inicial do estudo foi de 166 pacientes submetidos à nefrectomia no período analisado. Foram excluídos da análise 67 pacientes com os seguintes critérios de exclusão: prontuários com dados incompletos, realização de nefrectomia citorredutora, ausência de malignidade na histologia, óbito do paciente no período do estudo. Dessa forma, a amostragem final do estudo constituiu-se em 99 pacientes.
As variáveis avaliadas foram: parâmetros clínicos (sexo, raça, comorbidades – hipertensão arterial sistêmica, diabetes, dislipidemia), tabagismo, presença de sintomas (dor lombar, hematúria, perda peso), creatinina sérica antes e após a cirurgia. Os parâmetros patológicos avaliados foram: estadiamento TNM, grau histológico de Fuhrman, tipo histológico do tumor primário, localização, dimensão do tumor, invasão angiolinfática e presença de linfonodos comprometidos. Dados clínicos e patológicos foram correlacionados com a presença ou ausência de recidiva no período de seguimento. Foi considerada cura oncológica quando o paciente não apresentou recidiva ou progressão da doença durante o período de seguimento oncológico na instituição.
Para cada uma das variáveis, testou-se a hipótese nula de que não havia associação entre variável e recidiva de doença (progressão ou não progressão) versus a hipótese alternativa de que havia associação. As variáveis quantitativas foram descritas por média e desvio-padrão mínimo e máximo. Para variáveis categóricas, foram apresentados frequência e percentual. O tempo livre de progressão foi descrito por curvas de Kaplan-Meier. Para a análise de fatores associados ao tempo de progressão, foram ajustados os modelos de Regressão de Cox. O teste de Wald foi usado para avaliar a significância das variáveis e a medida de associação estimada foi a hazard ratio (HR) com intervalos de confiança de 95%. Valores de p<0,05 indicaram significância estatística. Os dados foram analisados com o programa Stata, versão 14.1. StataCorpLP, USA.
RESULTADOS
A amostragem inicial de 166 pacientes teve 67 subtraídos, por possuir dados incompletos em prontuários, por terem sido submetidos a cirurgias citorredutoras, por apresentarem ausência de malignidade na histologia ou por terem falecido no período em que o estudo foi realizado. Dessa forma, 99 pacientes que foram submetidos à nefrectomia parcial ou radical totalizaram o n final do estudo.
Noventa e nove pacientes foram estudados; a média de idade foi de 59 anos; 50,5% dos pacientes eram do sexo masculino e a raça branca correspondeu a 92,8%. Quanto às comorbidades, 64,4% dos pacientes possuíam hipertensão arterial sistêmica; 24,4%, diabetes; 34,1%, dislipidemia; 26,7% eram tabagistas. Em relação ao quadro clínico, 46,2% apresentavam-se sintomáticos, dos quais 29,7% tiveram dor lombar, 29,7% hematúria e 6,6% perda de peso. Quanto à função renal, o valor de creatinina no pré-operatório foi de 1,2 mg/dL; o valor de creatinina no pós-operatório foi de 1,3 mg/dL; o valor da última creatinina coletada no seguimento foi de 1,2 mg/dL; a taxa de filtração glomerular na última consulta de seguimento foi de 62,9 mL/min/1,73m2 (Tabela 1).
O tipo histológico carcinoma renal de células claras foi predominante, correspondendo a 90,1% do montante. Na sequência, apareceram o carcinoma renal de células cromófobas (4,3%) e o carcinoma renal papilífero (3,2%). Por fim, encontraram-se o carcinoma renal eosinofílico e o adenocarcinoma, ambos com 1,1% de incidência. Em relação ao grau de Fuhrman, 18% apresentavam Fuhrman I, 28% Fuhrman II, 42% grau III e 10% grau IV. Com relação ao tamanho, os tumores foram agrupados em três grupos: <4 cm (14,4%), 4-7 cm (44,4%) e >7 cm (41,1%). Nefrectomia parcial foi realizada em 16,2% dos casos versus nefrectomia radical em 83,8% (Tabela 1).
|
Tabela 1. Perfil demográfico e clínico dos pacientes com câncer renal submetidos à nefrectomia curativa e variáveis histopatológicas relativas à cirurgia |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Legendas: Cr = Creatinina; TFG = taxa de filtração glomerular. (*) Descritos por média ± desvio-padrão (mínimo-máximo) – variáveis quantitativas – ou por frequência (percentual) – variáveis categóricas. |
A sobrevida livre de recorrência foi de 77,8% no tempo de seguimento médio de 26,9 meses, sendo o follow-up médio de pacientes que não apresentaram progressão 29 meses versus 19,8 meses dos que apresentaram. Vinte e dois pacientes tiveram progressão, com o tempo médio de aparecimento da recidiva de 19,8±16,0 meses. O local de progressão foi único ou múltiplo, com: 40% em pulmão isoladamente, 10% em ossos isoladamente, 10% em pulmão associado a linfonodos e 5% em linfonodos isoladamente. Dos 22 pacientes, apenas quatro não realizaram nenhuma terapia após a progressão. Os outros 16 foram tratados com imunoterapia isoladamente (33,3%), inibidores de angiogênese isoladamente (25%), quimioterapia isoladamente (16,7%), imunoterapia associada à inibidores de angiogênese (16,7%) ou imunoterapia associada à quimioterapia (8,3%) de acordo com a Tabela 2.
|
Tabela 2. Progressão oncológica, local de metástase, tratamentos sistêmicos e tempo de seguimento |
||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Legenda: SNC = Sistema Nervoso Central. (*) Descritos por média ± desvio-padrão (mínimo-máximo) – variáveis quantitativas – ou por frequência (percentual) – variáveis categóricas. |
O percentual de casos sem progressão de acordo com o tempo de seguimento foi apresentado segundo as estimativas de Kaplan-Meier (método que estima a probabilidade de sobrevida em vários intervalos de tempo e a ilustra graficamente ao longo do tempo), sendo: tempo 0 (momento da cirurgia) = 100% livre de progressão; 1 mês = 99%; 3 meses = 97,9%; 6 meses = 91,2%; 12 meses = 88,5%; 18 meses = 87,1%; 24 meses = 85,3%; 36 meses = 74,4%; 48 meses = 64,7%; 60, 80 e 94 meses = 61,9%12 (Gráfico 1).
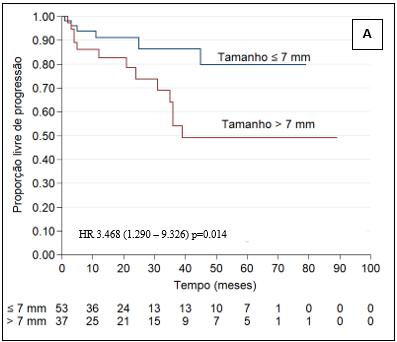
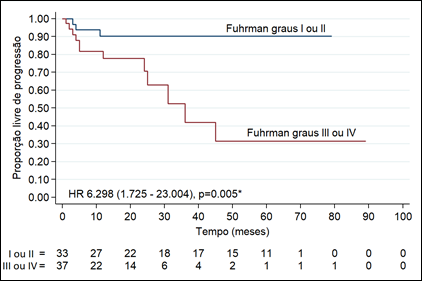
Na análise univariada, apenas as variáveis “tamanho agrupado do tumor” e “Fuhrman agrupado” tiveram relevância: tamanho agrupado do tumor >7 cm (p=0,046; HR 2,683; IC=1,017-7,083) e Fuhrman agrupado graus III e IV (p=0,005; HR 6,298; IC=1,725-23,004) conforme a Tabela 3.
|
Tabela 3. Análise univariada dos fatores epidemiológicos, clínicos, laboratoriais, histopatológicos e cirúrgicos em relação à sobrevida livre de doença |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Legendas: HR = hazard ratio; IC 95% = intervalo de confiança de 95%; Cr = creatinina; TFG = taxa de filtração glomerular; ref. = classificação de referência na análise. (*) Significância do teste de Wald do modelo de regressão de Cox univariável. |
|
|
|
|
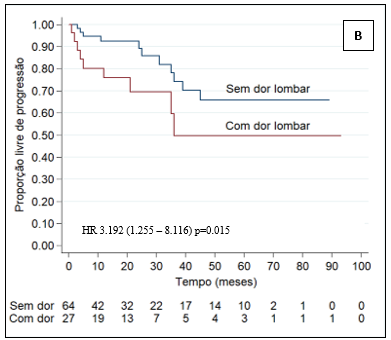
Para avaliar de forma conjunta os fatores associados ao tempo livre de progressão, ajustou-se um modelo de Cox incluindo como variáveis explicativas: o tamanho tumoral (≤7 ou >7 mm); o grau histológico de Fuhrman (1-2 ou 3-4); e a dor lombar. Essas variáveis apresentaram valor de p<0,10 na análise univariada. Para cada uma das variáveis, na presença da outra, testou-se a hipótese nula de que não há associação entre a variável e o tempo livre de progressão (tempo decorrido até a progressão) versus a hipótese alternativa de que há associação.
Ao avaliar os critérios presença de dor lombar (p=0,014; HR 3,468), tamanho do tumor >7 cm (p=0,015; HR 3,192) e grau de Fuhrman em análise multivariada (Tabela 4), apenas os graus de Fuhrman III e IV agrupados apresentaram significância estatística (p=0,028; HR 4,417).
|
Tabela 4. Análise multivariada de tempo livre de progressão com as variáveis independentes: tamanho do tumor e dor lombar; tamanho do tumor, dor lombar e grau de Fuhrman |
|||||||||||||||||||
|
|||||||||||||||||||
|
Legendas: HR = hazard ratio; IC 95% = intervalo de confiança de 95%; ref. = classificação de referência na análise. (a) Número de casos que tiveram progressão da doença durante o período de acompanhamento. (b) Número de casos que não tiveram a doença durante o período de acompanhamento. (c) Número total de casos incluídos no modelo multivariado, sem nenhum missing data nas variáveis incluídas no modelo que são: sobrevida livre da doença em meses; progressão; tamanho (agrupado); dor lombar e Fuhrman (agrupado). (*) Significância do teste de Wald, p<0,05. |
Os dados do estudo demonstram a evolução dos pacientes submetidos à nefrectomia em um serviço oncológico público brasileiro. Com o tempo de seguimento médio de 26,9 meses, a maioria dos pacientes (77,8%) não evolui com progressão do CCR, porém, 22,2% tiveram recidiva e/ou progressão oncológica. Uma das hipóteses para justificar a taxa de progressão elevada é o fato de o diagnóstico ocorrer de maneira mais tardia nos pacientes do serviço público no Sistema Único de Saúde (SUS).
Corroborando o estudo do Hospital Sírio Libanês e do Hospital das Clínicas de São Paulo anteriormente citado, que sugere o status socioeconômico como um fator independente da progressão, mesmo não avaliando diretamente a incidência de progressão do CCR, percebeu-se que, no hospital particular brasileiro (Hospital Sírio Libanês) e no hospital público brasileiro (Hospital das Clínicas de São Paulo), aproximadamente 72% e 42% dos pacientes apresentavam estádio pT1 ao diagnóstico, respectivamente. Considerando que a probabilidade de progressão do CCR para tumores pT1 é extremamente inferior aos outros estádios, pode-se esperar uma maior taxa de progressão da doença em hospitais públicos do que em particulares11.
No que se refere aos fatores epidemiológicos, clínicos e laboratoriais em relação à sobrevida livre de doença, o tamanho do tumor >7 cm (agrupado) e Fuhrman (agrupado) tiveram significância estatística. Nota-se que, dos pacientes com tumor >7 cm, 35,1% tiveram progressão da doença, enquanto, nos pacientes com tumor entre 4-7 cm, apenas 15% apresentaram progressão. Isso reforça a teoria destacada na literatura de que o tamanho do tumor ao diagnóstico é um importante fator de risco para progressão da doença13. No presente estudo, apenas 14,4% dos pacientes foram diagnosticados com tumores abaixo de 4 cm, indo em contrapartida com o encontrado na literatura, em que 64% dos tumores eram menores que 4 cm14, mais uma vez contribuindo com a hipótese de que os diagnósticos dos pacientes estejam acontecendo tardiamente.
Neste estudo, 27% dos pacientes referiram dor lombar ao diagnóstico, e 33% dos pacientes com dor lombar tiveram progressão da doença (p=0,067). Acredita-se que o tópico “dor lombar em pacientes com tumor renal” poderá ser tema de novos estudos futuros para ser mais bem detalhado, considerando a subjetividade dessa queixa e a possibilidade de fatores etiológicos diversos.
Na presente pesquisa, 52,9% dos pacientes apresentaram grau de Fuhrman classificados em III ou IV, equivalendo ao fator de risco para progressão da doença. Entre os pacientes com grau III, 20% apresentaram progressão, enquanto 85,7% em grau IV apresentaram progressão. Esses dados coincidem com dados presentes na literatura, uma vez que o grau de Fuhrman é considerado um fator importante na recidiva e progressão de doença e forte preditor independente de sobrevida15.
Os dados deste estudo mostram a evolução dos pacientes submetidos à nefrectomia em um serviço público oncológico brasileiro. Por tratar-se de dados da rede pública de atendimento, fonte de cuidados médicos da maioria da população brasileira, sua interpretação pode ajudar no desenvolvimento de estratégias que visem a reduzir o impacto do câncer de rim e suas repercussões após tratamento.
Algumas limitações do estudo são: estudo retrospectivo utilizando revisão de prontuários eletrônicos, resultado em heterogeneidade da coleta dos dados. Análise em um único centro oncológico, impossibilitando inferir a generalização dos dados.
CONCLUSÃO
Na população atendida em serviço público uro-oncológico de Curitiba, o tamanho do tumor >7 cm e a classificação do tumor em grau histológico III ou IV de Fuhrman são preditivos de progressão da doença após o tratamento cirúrgico para o CCR. Embora não exista indicação de rastreio do CCR, o diagnóstico precoce de tumores com tamanhos menores leva ao melhor prognóstico oncológico dos pacientes.
CONTRIBUIÇÕES
DECLARAÇÃO DE CONFLITO DE INTERESSES
Nada a declarar.
FONTES DE FINANCIAMENTO
Não há.
REFERÊNCIAS
1. Capitanio U, Bensalah K, Bex A, et al. Epidemiology of renal cell carcinoma. Eur Urol. 2019;75(1):74-84. doi: https://doi.org/10.1016/j.eururo.2018.08.036
2. Jemal A, Siegel R, Ward E, et al. Cancer statistics, 2009. CA Cancer J Clin. 2009;59(4):225-49. doi: https://doi.org/10.3322/caac.20006
3. Jemal A, Siegel R, Ward E, et al. Cancer statistics, 2006. CA Cancer J Clin. 2006;56(2):106-30. doi: https://doi.org/10.3322/canjclin.56.2.106
4. Atkins MB. Clinical manifestations, evaluation, and staging of renal cell carcinoma [Internet]. UpToDate. [date unknown] [updated 2022 Jan 21; cited 2022 Apr 19]. Available from: https://www.uptodate.com/contents/clinical-manifestations-evaluation-and-staging-of-renal-cell-carcinoma?sectionName
5. Brierley JD, Gospodarowicz MK, Wittekind C, editors. TNM classification of malignant tumors [Internet]. 8th ed. Genève (FR): Union for International Cancer Control; 2009.
6. Klatte T, Ficarra V, Gratzke C, et al. A literature review of renal surgical anatomy and surgical strategies for partial nephrectomy. Eur Urol. 2015;68(6):980-92. doi: https://doi.org/10.1016/j.eururo.2015.04.010
7. Zisman A, Pantuck AJ, Chao D, et al. Reevaluation of the 1997 TNM classification for renal cell carcinoma: T1 and T2 cutoff point at 4.5 rather than 7 cm. better correlates with clinical outcome. J Urol. 2001;166(1):54-8. doi: https://doi.org/10.1016/S0022-5347(05)66075-2
8. MacLennan S, Imamura M, Lapitan MC, et al. Systematic review of perioperative and quality-of-life outcomes following surgical management of localised renal cancer. Eur Urol, 2012;62(6):1097-117. doi: https://doi.org/10.1016/j.eururo.2012.07.028
9. Patard JJ, Pantuck AJ, Crepel M, et al. Morbidity and clinical outcome of nephron-sparing surgery in relation to tumour size and indication. Eur Urol. 2007;52(1):148-54. doi: https://doi.org/10.1016/j.eururo.2007.01.039
10. Atkins MB, Bakouny Z, Choueiri TK. Epidemiology, pathology, and pathogenesis of renal cell carcinoma [Internet]. UpToDate. [date unknown] [updated 2022 Sept 20; cited 2020 Apr 19]. Available from: https://www.uptodate.com/contents/epidemiology-pathology-and-pathogenesis-of-renal-cell-carcinoma
11. Dall’Oglio MF, Crippa A, Camara C, et al. The beginning of the 21st century: A paradigm shift in the surgical management of renal cell carcinoma in South America. Int Braz J Urol. 2010;36(6):670-7. doi: https://doi.org/10.1590/S1677-55382010000600004
12. Ferreira JC, Patino CM. What is survival analysis, and when should I use it? J Bras Pneumol. 2016;42(1):77-77. doi: https://doi.org/10.1590/S1806-37562016000000013
13. Kontak JA, Campbell SC. Prognostic factors in renal cell carcinoma. Urol Clin North Am. 2003;30(3):467-80. doi: https://doi.org/10.1016/S0094-0143(03)00020-X
14. Patard JJ, Dorey FJ, Cindolo L, et al. Symptoms as well as tumor size provide prognostic information on patients with localized renal tumors. J Urol. 2004;172(6 Pt 1):2167-71. doi: https://doi.org/10.1097/01.ju.0000141137.61330.4d
15. Dall’Oglio MF, Ribeiro-Filho LA, Antunes AA, et al. Microvascular tumor invasion, tumor size and Fuhrman grade: a pathological triad for prognostic evaluation of renal cell carcinoma. J Urol. 2007;178(2):425-8. doi: https://doi.org/10.1016/j.juro.2007.03.128
Recebido em 9/5/2022
Aprovado em 30/6/2022
Editora-científica: Anke Bergmann. Orcid iD: https://orcid.org/0000-0002-1972-8777
![]()
Este é um artigo publicado em acesso aberto (Open Access) sob a licença Creative Commons Attribution, que permite uso, distribuição e reprodução em qualquer meio, sem restrições, desde que o trabalho original seja corretamente citado.
©2019 Revista Brasileira de Cancerologia | Instituto Nacional de Câncer José Alencar Gomes da Silva | Ministério da Saúde