ARTIGO ORIGINAL
Perfil Clínico dos Pacientes Críticos Oncológicos com Covid-19
Clinical Profile of Critical Oncological Patients with COVID-19
Perfil Clínico de Pacientes Oncológicos Críticos con Covid-19
doi: https://doi.org/10.32635/2176-9745.RBC.2023v69n1.3060
Ana Karoline Brito de Oliveira1; Matheus Sodré de Araújo2; Samuel Filipe Lopes Alves3; Luiz Euclides Coelho de Souza Filho4; Marianne Lucena da Silva5; Katiane da Costa Cunha6
1-4,6Universidade do Estado do Pará (UEPA), Centro de Ciências Biológicas e da Saúde. Marabá (PA), Brasil. E-mails: ana.koliveira@aluno.uepa.br; matheus.araujo@aluno.uepa.br; samuel.alves@aluno.uepa.br; luizcoelhodesouza@yahoo.com.br; katiane.cunha@uepa.br. Orcid iD: https://orcid.org/0000-0002-3610-7454; Orcid iD: https://orcid.org/0000-0003-1947-361X; Orcid iD: https://orcid.org/0000-0003-1437-5674; Orcid iD: https://orcid.org/0000-0002-0828-0911; Orcid iD: https://orcid.org/0000-0001-5361-5090
5Universidade Federal de Jataí. Jataí (GO), Brasil. E-mail: marianne.lucena@ufj.edu.br. Orcid iD: https://orcid.org/0000-0002-7678-9007
Endereço para correspondência: Ana Karoline Brito de Oliveira. UEPA. Avenida Hiléia, Área Agrópolis Incra, s/n – Amapá. Marabá (PA), Brasil. CEP 68502-100. E-mail: ana.koliveira@aluno.uepa.br
RESUMO
Introdução: A infecção por Sars-CoV-2 possui um amplo espectro clínico, que pode ser categorizado pelo seu nível de severidade. Ser paciente oncológico está descrito na literatura como fator de risco importante em níveis mais severos da doença decorrente do estado de imunossupressão. Objetivo: Comparar as características demográficas e clínicas entre pacientes oncológicos e não oncológicos com covid-19 em um hospital de referência na cidade de Belém, Pará. Método: Estudo retrospectivo e quantitativo de análise de prontuários de pacientes diagnosticados com covid-19 entre abril e julho de 2020. Para a análise dos dados, fez-se o cálculo do risco relativo com intervalo de confiança de 95% e teste t. Resultados: A amostra totalizou 53 pacientes da UTI diagnosticados com covid-19 e foi composta principalmente pelo sexo feminino (31; 58,49%). Houve predominância do desfecho óbito no grupo de pacientes oncológicos (27; 81,8%), assim como maior número de comorbidades não neoplásicas entre os pacientes oncológicos (19; 57,5%). Além disso, os pacientes oncológicos tiveram maior tempo de suporte ventilatório invasivo, com média de dez dias (13; 39,39%). Conclusão: Houve diferença nas características demográficas e nas intervenções realizadas entre os grupos estudados.
Palavras-chave: COVID-19; SARS-CoV-2; neoplasias; unidades de terapia intensiva.
ABSTRACT
Introduction: SARS-CoV-2 infection has a broad clinical spectrum, which can be categorized by its level of severity. Being an oncological patient is described in the literature as an important risk factor for more severe levels of the disease resulting from a state of immunosuppression. Objective: To compare demographic and clinical characteristics among cancer and non-cancer patients with COVID-19 in a referral hospital in the city of Belém, Pará. Method: Retrospective and quantitative study of analysis of medical records of patients diagnosed with COVID-19 between April and July 2020. For data analysis, the relative risk was calculated with a 95% confidence interval and test t. Results: The sample consisted in 53, mostly females (31; 58.49%) ICU patients diagnosed with COVID-19. There was a predominance of the outcome death for the group of cancer patients (27; 81.8%), as well as a greater number of non-neoplastic comorbidities among cancer patients (19; 57.5%). Cancer patients had longer invasive ventilatory support, with a mean of ten days (13; 39.39%). Conclusion: There were differences in demographic characteristics and interventions performed among the groups investigated.
Key words: COVID-19; SARS-CoV-2; neoplasms; intensive care units.
RESUMEN
Introducción: La infección por Sars-CoV-2 tiene un amplio espectro clínico, que se puede categorizar según su nivel de gravedad. Ser un paciente oncológico se describe en la literatura como un importante factor de riesgo para niveles más severos de la enfermedad derivados de un estado de inmunosupresión. Objetivo: Comparar las características demográficas y clínicas entre pacientes oncológicos y no oncológicos con covid-19 en un hospital de referencia en la ciudad de Belém, Pará. Método: Estudio retrospectivo y cuantitativo de análisis de historias clínicas de pacientes diagnosticados con covid-19, entre abril y julio de 2020. Para el análisis de datos se calculó el riesgo relativo con un intervalo de confianza del 95% y test t. Resultados: La muestra totalizó 53 pacientes de UCI diagnosticados con covid-19 e estaba compuesta principalmente por el sexo femenino (31; 58,49%). Predominó el desenlace de muerte en el grupo de pacientes oncológicos (27; 81,8%), así como un mayor número de comorbilidades no neoplásicas entre los pacientes oncológicos (19; 57,5%). Los pacientes con cáncer tuvieron soporte ventilatorio invasivo por más tiempo, con una media de diez días (13; 39,39 %). Conclusión: Hubo diferencias en las características demográficas y en las intervenciones realizadas entre los grupos estudiados.
Palabras clave: COVID-19; SARS-CoV-2; neoplasias; unidades de cuidados intensivos.
INTRODUÇÃO
A cidade de Wuhan, capital da província de Hubei na China, foi palco de um surto de pneumonia de causas desconhecidas em dezembro de 2019, que, em pouco tempo, se disseminou mundialmente1. Em 30 de janeiro de 2020, em razão das proporções dos casos causados pelo novo coronavírus, denominado Sars-CoV-22, a Organização Mundial da Saúde (OMS) declarou emergência sanitária global3.
A infecção por Sars-CoV-2 possui um amplo espectro clínico, sendo classificada de acordo com o nível de severidade como doença leve, grave e crítica4. A doença leve é caracterizada pela ausência de pneumonia ou pneumonia leve, o que constitui aproximadamente 81% dos casos. A doença grave se caracteriza principalmente por frequência respiratória igual ou superior a 30 incursões respiratórias por minuto (IRPM), dispneia e infiltrado pulmonar maior do que 50% em 24 a 48 horas, o que ocorreu em 14% dos casos. A doença crítica, por sua vez, apresenta choque séptico, sepse, insuficiência respiratória e falência de vários órgãos e ocorreu em 5% dos casos4.
Entre os principais fatores de risco para a gravidade da covid-19, destacam-se: idade superior a 50 anos, tabagismo, doenças respiratórias e cardiovasculares, diabetes, e câncer – os dois últimos relacionados a um estado de imunossupressão5.
A literatura científica descreve íntima relação do sistema imune com a patogênese câncer. Em pessoas hígidas, o sistema imune possui o papel de monitorar, reconhecer e eliminar células com potencial tumorigênico6,7. Dessa forma, para que o câncer seja formado, as células cancerosas devem desenvolver mecanismos de evasão ao sistema imune ao mesmo tempo que promovem um estado pró-inflamatório. A inflamação fornece fatores de crescimento e fatores pró-angiogênicos que favorecem a proliferação e a metástase do tumor7. Consequentemente, a formação do câncer parece depender de um ambiente imunocomprometido, o que pode explicar o fato de pacientes oncológicos serem mais suscetíveis a infecções8.
Um recente estudo comprovou que pacientes oncológicos possuem chances 3,5 vezes maiores de necessitarem de ventilação mecânica, de serem admitidos na Unidade de Terapia Intensiva (UTI) ou de evoluírem a óbito do que pacientes não oncológicos9. Além disso, os pacientes oncológicos passam por tratamentos quimioterápicos, anticâncer e procedimentos cirúrgicos que colaboram para a imunossupressão dessa população9,10.
Ademais, outro estudo relatou que receber tratamento oncológico em até duas semanas após o diagnóstico da covid-19 seria um fator de risco para eventos graves, como a síndrome do desconforto respiratório agudo (SDRA), o infarto agudo do miocárdio e o choque séptico11. Há também uma alta taxa de transmissão nosocomial da Sars-CoV-2 em pacientes oncológicos, já que eles possuem uma demanda maior de atendimento em unidades de saúde para realização dos tratamentos12.
Nesse contexto, a terapia intensiva possui um papel importante no tratamento de pacientes oncológicos, embora o prognóstico piore após a admissão na UTI13. Os avanços tecnológicos recentes, como a melhoria da abordagem diagnóstica, o desenvolvimento de opções de terapêuticas mais eficazes e o controle de infecções, parecem melhorar a sobrevida dessa população14.
Os principais motivos para a admissão na UTI são: hipotensão, insuficiência respiratória aguda e sepse, não sendo relacionadas diretamente à gravidade ou ao tipo de câncer14. A ventilação mecânica em pacientes oncológicos internados em UTI é relatada como um importante fator de risco, e a não necessidade de ventilação mecânica reduz a taxa de mortalidade intra-hospitalar15. Outros fatores de risco são a SDRA, a síndrome de disfunção de múltiplos órgãos e a sepse14.
Em decorrência da pandemia da covid-19 e por naturalmente estarem sujeitos frequentemente a ambientes hospitalares por conta de tratamentos e acompanhamento médico, os pacientes oncológicos possivelmente apresentam-se como grupo de risco para infecção e manifestações mais graves da covid-19. Dessa forma, o presente estudo tem como objetivo comparar as características demográficas e clínicas entre pacientes oncológicos e não oncológicos com covid-19 em um hospital de referência na cidade de Belém-PA.
MÉTODO
Trata-se de um estudo de coorte retrospectivo, de abordagem quantitativa, com coleta de dados de prontuários do período entre abril e julho de 2020, no Hospital Ophir Loyola, na cidade de Belém-PA.
O Hospital Ophir Loyola atende às demandas do Estado do Pará que são encaminhadas da rede básica, ambulatorial, com destinação de 100% da sua capacidade instalada aos pacientes do Sistema Único de Saúde (SUS). Ademais, é credenciado ao Centro de Alta Complexidade em Oncologia (Cacon) e ao Hospital de Ensino pelo Ministério da Saúde (MS), se especializando continuamente no tratamento multidisciplinar, tendo, durante a pandemia, atendido casos não oncológicos ao aceitarem pacientes infectados por covid-19 com indicação de internação na UTI16.
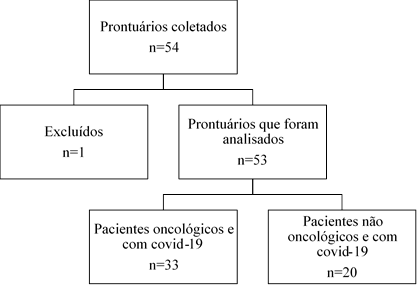
A amostra foi composta por dados extraídos dos prontuários de pacientes diagnosticados com covid-19 internados na UTI do referido hospital. O processo de seleção ocorreu de acordo com a Figura 1. Os critérios de inclusão foram: prontuários de pacientes com diagnóstico de covid-19 internados na UTI no período do estudo, com e sem diagnóstico oncológico associado. Critério de exclusão: prontuário danificado ou ilegível. Apenas um prontuário foi excluído por estar preenchido de forma incompleta sem informações básicas de identificação, como sexo e idade.
|
|
|
Figura 1. Fluxograma de seleção amostral |
Os dados foram coletados por meio de uma ficha estruturada com dados de identificação: sexo e idade, comorbidades, classificação internacional de doenças (CID) de admissão na UTI e desfecho (alta/óbito); tratamentos utilizados: oxigenioterapia e suporte ventilatório invasivo; e manifestações clínicas: exames laboratoriais e gasometria arterial. Depois, houve agrupamento em prontuários de pacientes oncológicos (total de 33) e de pacientes não oncológicos (total de 20).
Para a análise dos dados, foi realizado o cálculo do risco relativo (RR) com intervalo de confiança (IC) de 95% e significância estatística analisada por meio do teste qui-quadrado de Pearson e/ou exato de Fisher pelo software IBM® SPSS® Statistics versão 26. Assim como foi realizado o teste t para análise de relação dos exames laboratoriais com desfecho clínico dos pacientes. A estatística descritiva foi realizada no programa Microsoft Excel 2019®, assim como a tabulação dos dados. O valor p<0,05 foi considerado relevante estatisticamente.
O estudo atendeu à Resolução n.º 466/201217 do Conselho Nacional de Saúde e foi iniciado após a aprovação pelo Comitê de Ética em Pesquisa do Hospital Ophir Loyola sob o número de parecer 4.268.515/2020 (CAAE: 35014420.3.0000.5550).
RESULTADOS
A amostra totalizou 53 prontuários de pacientes da UTI diagnosticados com covid-19, média de idade de 56,1 anos, e composta principalmente por prontuários de pacientes do sexo feminino (31; 58,49%). A Tabela 1 descreve a completude da caracterização demográfica e clínica da população estudada.
|
Tabela 1. Características dos pacientes oncológicos e não oncológicos com covid-19 internados na UTI. Belém-PA, 2020 (n=53) |
||
|
Variáveis |
Oncológicos n (%) |
Não oncológicos n (%) |
|
Sexo |
|
|
|
Feminino |
19 (57,5%) |
12 (60%) |
|
Masculino |
14 (42,4%) |
8 (40%) |
|
Idade |
|
|
|
11-19 |
1 (3,03%) |
1 (5%) |
|
20-29 |
2 (6,06%) |
1 (5%) |
|
30-39 |
5 (15,15%) |
2 (10%) |
|
40-49 |
2 (6,06%) |
2 (10%) |
|
50-59 |
8 (24,24%) |
2 (10%) |
|
60-69 |
7 (21,21%) |
5 (25%) |
|
70-79 |
6 (18,18%) |
6 (30%) |
|
≥80 |
2 (6,06%) |
1 (5%) |
|
Tipos de câncer |
|
|
|
Neoplasias de pulmão |
5 (15,15%) |
- |
|
Neoplasias do sistema nervoso central |
4 (12,12%) |
- |
|
Neoplasias de próstata |
4 (12,12%) |
- |
|
Neoplasias de mama |
3 (9,09%) |
- |
|
Linfomas |
2 (6,06%) |
- |
|
Leucemias |
2 (6,06%) |
- |
|
Neoplasias de pâncreas |
2 (6,06%) |
- |
|
Neoplasias de rim ou bexiga |
2 (6,06%) |
- |
|
Neoplasias de útero |
2 (6,06%) |
- |
|
Mediastino/tórax |
2 (6,06%) |
- |
|
Outros |
5 (15,15%) |
- |
|
Comorbidades |
|
|
|
Hipertensão arterial sistêmica |
9 (27,27%) |
4 (20%) |
|
Acidente vascular encefálico |
2 (6,06%) |
1 (5%) |
|
Diabetes mellitus |
2 (6,06%) |
2 (10%) |
|
Crise convulsiva |
2 (6,06%) |
- |
|
Doença pulmonar obstrutiva crônica |
2 (6,06%) |
1 (5%) |
|
Tabagismo |
2 (6,06%) |
- |
|
Total |
19 (57,57%) |
8 (40%) |
|
Desfecho |
||
|
Alta |
5 (15,15%) |
7 (35%) |
|
Óbito |
27(81,8%) |
12 (60%) |
|
Sem informação |
1 (3,03%) |
1 (5%) |
|
|
||
O número de pacientes oncológicos entre 50 a 59 anos de idade (8; 24,2%) e não oncológicos entre 70 a 79 anos (seis) é maior em relação às outras estratificações de idade. A neoplasia de pulmão foi predominante entre os pacientes oncológicos (5; 15%). Ademais, pacientes do estudo apresentaram outros tipos de comorbidade que não são neoplasia (27), sendo a maioria do grupo de pacientes oncológicos (19; 57,5%). Além disso, o desfecho óbito foi predominante no grupo de pacientes oncológicos (27; 81,8%).
A Tabela 2 descreve os dados sobre as características do suporte ventilatório oferecido aos pacientes oncológicos e não oncológicos com covid-19 internados na UTI.
|
Tabela 2. Características do suporte ventilatório oferecido aos pacientes oncológicos e não oncológicos com covid-19 internados na UTI. Belém-PA, 2020 (n=53) |
||
|
Variáveis |
Oncológicos n (%) |
Não oncológicos n (%) |
|
Suporte ventilatório antes da UTI |
|
|
|
Ar ambiente |
2 (6,06%) |
0 (0,0%) |
|
Cateter nasal |
24 (72,72%) |
16 (80%) |
|
Sem informação |
7 (21,21%) |
4 (20%) |
|
Tempo de oxigenioterapia (dias) |
||
|
Até 3 |
21 (63,63%) |
7 (35%) |
|
Acima de 3 |
5 (15,15%) |
7 (35%) |
|
Sem informação |
7 (21,21%) |
6 (30%) |
|
Tempo de suporte ventilatório invasivo (dias) |
||
|
Até 10 |
19 (57,5%) |
12 (60%) |
|
Acima de 10 |
13 (39,39%) |
7 (35%) |
|
Sem informação |
1 (3,03%) |
1 (5%) |
|
Tempo de internação na UTI (dias) |
||
|
0-10 |
16 (48,48%) |
8 (40%) |
|
10-20 |
8 (24,24%) |
6 (30%) |
|
Acima de 20 |
8 (24,24%) |
5 (25%) |
|
Sem informação |
1 (3,03%) |
1 (5%) |
|
Legenda: UTI = Unidade de Tratamento Intensivo. |
||
O maior uso de suporte ventilatório antes da UTI se deu por pacientes não oncológicos (16; 80%). Pacientes não oncológicos realizaram oxigenoterapia por maior tempo (7; 35%), enquanto a maioria dos pacientes oncológicos permaneceu menos de três dias em uso de oxigenoterapia (21; 63,63%). Em relação ao uso de suporte ventilatório intensivo, houve predominância dos pacientes não oncológicos em períodos de até dez dias (12; 60%). Em períodos acima de dez dias, houve predominância dos pacientes oncológicos (13; 39,39%).
A Tabela 3 aborda a comparação das intervenções aplicadas entre os grupos de pacientes oncológicos e não oncológicos.
|
Tabela 3. Análise das intervenções realizadas nos pacientes com covid-19 internados na UTI. Belém-PA, 2020 (n=53) |
||||||
|
Variáveis |
Total (n) |
Oncológicos (n) |
Não oncológicos (n) |
RR |
IC 95% |
p-valor* |
|
Sexo |
|
|
|
|
|
|
|
Masculino |
22 |
14 |
8 |
1,038 |
0,65-1,58 |
0,9999 |
|
Feminino |
31 |
19 |
12 |
|||
|
Oxigenioterapia |
|
|
|
|
|
|
|
Sim |
22 |
12 |
10 |
0,8052 |
0,48-1,24 |
0,395 |
|
Não |
31 |
21 |
10 |
|||
|
Suporte ventilatório invasivo |
|
|
|
|
|
|
|
Sim |
39 |
27 |
12 |
1,615 |
0,95-3,31 |
0,1113 |
|
Não |
14 |
6 |
8 |
|||
|
Desfecho |
|
|
|
|
|
|
|
Alta |
14 |
6 |
8 |
0,619 |
0,30-1,05 |
0,1113 |
|
Óbito |
39 |
27 |
12 |
|||
|
Legendas: n = número de amostra; RR = risco relativo; IC 95% = intervalo de confiança de 95%. (*) p<0,05. |
||||||
Não houve risco relativo com p-valor significativo na comparação entre os grupos oncológicos e não oncológicos. É possível que ser paciente oncológico seja fator de risco para o uso de oxigenoterapia, internação em UTI e desfecho com óbito. No entanto, para essa população, não foi significativo.
As manifestações clínicas e laboratoriais dos pacientes estão resumidas na Tabela 4. Não houve relação estatisticamente significativa na comparação das manifestações clínicas de pacientes oncológicos e não oncológicos.
|
Tabela 4. Manifestações clínicas e laboratoriais de pacientes oncológicos e não oncológicos na UTI. Belém, Pará, 2020 (n=53) |
||||||
|
Manifestações clínicas |
Oncológicos (média) |
Não oncológicos (média) |
t |
df |
p-valor* |
|
|
Saturação na admissão |
0,9014 |
0,91 |
0,3431 |
42,345 |
0,7332 |
|
|
Ph |
- |
6,357 |
-1,023 |
28,563 |
0,3147 |
|
|
Pressão parcial de gás carbônico |
39,43 |
40,225 |
0,1911 |
40,227 |
0,8494 |
|
|
Pressão parcial de oxigênio |
130,878 |
108,485 |
-1,321 |
49,685 |
0,1926 |
|
|
Concentração de bicarbonato não corrigido |
24,845 |
23,285 |
-0,7416 |
50,929 |
0,4618 |
|
|
Excesso de base no sangue |
0,4861 |
-0,695 |
-0,4975 |
44,758 |
0,6213 |
|
|
Excesso de bases no fluido extracelular |
1,276 |
1,67 |
0,1845 |
50,482 |
0,8543 |
|
|
Dióxido de carbono total |
22,573 |
19,915 |
-0,865 |
30,724 |
0,3839 |
|
|
Hematócrito |
36,224 |
31,41 |
-1,8972 |
47,995 |
0,0638 |
|
|
Hemoglobina total |
11,715 |
10,345 |
-1,459 |
42,601 |
0,1518 |
|
|
Fração de oxi-hemoglobina |
92,482 |
93,16 |
0,2883 |
49,039 |
0,7744 |
|
|
Fração de carboxi-hemoglobina |
0,9455 |
0,97 |
0,1323 |
37,007 |
0,8955 |
|
|
Nível de saturação de oxigênio |
93,209 |
94,175 |
0,4654 |
47,319 |
0,6438 |
|
|
Sódio |
137,936 |
139,04 |
0,4903 |
30,645 |
0,6274 |
|
|
Potássio |
3,948 |
4,024 |
0,3263 |
40,36 |
0,7459 |
|
|
Cálcio |
1,168 |
1,181 |
0,2475 |
44,98 |
0,8057 |
|
|
Cloro |
109,152 |
112,9 |
1,169 |
44,299 |
0,2488 |
|
|
Glutamina |
140,485 |
166,5 |
0,9699 |
26,056 |
0,341 |
|
|
Lactato |
2,708 |
2,105 |
-0,9206 |
35,31 |
0,3635 |
|
|
Hemácias |
3,751 |
3,523 |
-0,9415 |
39,197 |
0,3522 |
|
|
Hemoglobina (g/dL) |
10,527 |
10,265 |
-0,3663 |
42,034 |
0,716 |
|
|
Hematócrito |
33,115 |
32,025 |
-0,5041 |
40,907 |
0,6169 |
|
|
Leucócitos (/mm3) |
13.248,79 |
11.321,5 |
-1,035 |
49,392 |
0,3058 |
|
|
Plaquetas |
250,364 |
274 |
0,577 |
30,844 |
0,5682 |
|
|
Legendas: t = teste t via RStudio; df = degrees of freedom. (*) p<0,05. |
||||||
|
|
||||||
DISCUSSÃO
Neste estudo, foi revelada predominância do desfecho óbito para o grupo de pacientes oncológicos, assim como houve predominância de comorbidades não neoplásicas entre os pacientes oncológicos. Para pacientes não oncológicos, houve maior uso de cateter nasal tipo óculos como suporte ventilatório antes da internação na UTI em detrimento da não utilização de suporte ventilatório. Além disso, permaneceram menor tempo em uso de suporte ventilatório invasivo. Enquanto, para pacientes oncológicos, observou-se predominância do tempo de uso de suporte ventilatório maior do que dez dias. Ao passo que não houve diferenças significativas nas manifestações laboratoriais entre os pacientes oncológicos e não oncológicos.
Em um estudo18 com objetivo de identificar preditores de mortalidade intra-hospitalar de pacientes com covid-19 admitidos em uma UTI no Estado de São Paulo, os achados apontaram para pacientes com média de 66 anos. No presente estudo, identificou-se que há predominância de pacientes oncológicos entre 50 a 59 anos de idade e não oncológicos entre 70 a 79 anos, diferentemente de outros estudos.
Em relação às intervenções realizadas nas UTI, os dados obtidos em estudo brasileiro18 ressaltaram que 56,6% (733/1.296) dos pacientes usaram ventilação não invasiva, 32,9% (426/1.296) usaram ventilação mecânica invasiva, 31,3% usaram cateter nasal (406/1.296). Além disso, 11,7% foram submetidos à terapia renal substitutiva (TRS), e 1,5% usou oxigenação por membrana extracorpórea. Ademais, 13,6% desses pacientes obtiveram desfecho óbito e apresentavam diversas comorbidades, como diabetes e hipertensão. Nesse sentido, pode-se dizer que pacientes com quadros graves da covid-19 internados na UTI possuem uma considerável chance de mortalidade e morbidade, além de apresentarem alta demanda referente à terapia de suporte e internação prolongada em UTI13,14,16.
Quanto ao emprego de suporte ventilatório antes da internação em UTI, o presente estudo ressalta a maior utilização de cateteres nasais tipo óculos para essa finalidade em ambos os grupos de pacientes. No entanto, o estudo de Brar et al.19 descreve que a maior parte dos pacientes com covid-19, tanto oncológicos quanto não oncológicos, não necessitou de nenhum tipo de suporte ventilatório nas primeiras três horas de atendimento. No entanto, cerca de 39,3% dos pacientes oncológicos fizeram utilização de cânulas ou máscaras durante o atendimento inicial, assim como 32,5% dos pacientes sem câncer, intervenção que não foi analisada no presente estudo. Não houve diferença significativa entre o uso de cânulas de alto fluxo pelo grupo de pacientes oncológicos e não oncológicos18. O uso de cateteres nasais tipo óculos em pacientes com covid-19 é justificado pelo menor risco de disseminação por aerossóis das partículas virais para a equipe de saúde prestadora de cuidados4.
Em relação à necessidade de oxigenoterapia durante as internações, um estudo realizado na China apenas com pacientes oncológicos infectados pelo Sars-CoV-2 traz que a oxigenoterapia foi necessária em 78,6% dos casos e teve duração variável de um a cinco dias20. Além disso, outro estudo chinês mostra que houve utilização de oxigenoterapia em 45,71% dos pacientes com câncer e infectados com o Sars-CoV-2 e 42,02% entre os pacientes infectados sem câncer, não havendo diferença significativa entre os grupos20. Há evidências de que a necessidade de suporte de oxigênio está ligada à tempestade de citocinas que ocorre entre o sétimo e o décimo dia de infecção pelo Sars-CoV-2, marcado por deterioração do estado de saúde e pelo aumento do risco de insuficiência respiratória aguda21.
Em relação à necessidade de utilização de suporte ventilatório invasivo para pacientes infectados pelo Sars-Cov-2 oncológicos e não oncológicos, o estudo de Zhang et al.20 demonstra que 53,6% dos pacientes com câncer tiveram necessidade desse suporte. Em um estudo realizado em Nova York, a proporção de pacientes com covid-19 que necessitaram de suporte ventilatório invasivo sem (3,8%) e com câncer (3,4%) foi a mesma18. Divergências na utilização desse tipo de tratamento podem estar relacionadas com aspectos individuais de cada paciente como idade, peso e comorbidades20. Outro estudo relaciona o quadro que o paciente oncológico pode vir a apresentar em casos de infecção pelo Sars-CoV-2 com os órgãos mais afetados pelo câncer, o tratamento antitumoral recebido e o tempo em que este foi realizado9.
Em pesquisa realizada na China com pacientes oncológicos infectados pela Sars-CoV-2 e em tratamento quimioterápico, observou-se maior risco de desenvolvimento de eventos graves, como admissão na UTI, uso de ventilação invasiva ou até mesmo progressão para quadro de óbito quando comparado aos pacientes sem câncer9.
No caso de pacientes com lesão renal aguda (LRA) e covid-19, que receberam TRS, identificou-se, em um estudo de coorte retrospectivo, que eles tiveram aumento de 14 vezes no risco de mortalidade hospitalar comparados aos pacientes da covid-19 que não receberam esse tipo de terapia19. Essa observação encontra-se em consonância com outros achados, nos quais foi apresentada associação significativa entre insuficiência renal aguda e maior risco de mortalidade em pacientes com quadro grave da covid-19 em UTI9,22.
Ademais, o presente estudo traz que tanto pacientes oncológicos e não oncológicos foram internados em UTI em média por dez dias e os pacientes não oncológicos predominaram quando considerados mais de dez dias de internação. Evidências científicas demonstram que a infecção oriunda da covid-19 influencia diretamente os pacientes em tratamento quimioterápico de um modo mais severo23. De qualquer forma, é possível observar que, a partir do momento em que os pacientes oncológicos deixam de comparecer aos seus respectivos tratamentos, tal fato apresenta um risco tangível de aumentar a morbidade e a mortalidade por câncer, talvez mais do que a própria covid-1914,23.
O estudo de Zhang et al.20 demonstra que 35,7% dos pacientes oncológicos tiveram alta com uma permanência hospitalar mediana de 13,5 dias e 35,7% dos casos eram pacientes internados com uma permanência mediana de 19 dias. Já o estudo de Dai et al.21 aponta diferença significativa quanto ao tempo de internação entre os grupos de pacientes, em que aqueles com câncer apresentaram média de 27 dias internados e os sem câncer permaneceram em média 17 dias internados.
Em relação ao desfecho, segundo um estudo multicêntrico e outro realizado na China, os pacientes oncológicos apresentaram taxas de mortalidade mais altas em relação aos não oncológicos23. Em contrapartida, segundo o estudo de Brar et al.19, proporções semelhantes de pacientes oncológicos e não oncológicos com covid-19 morreram. Além disso, verificou-se que outros fatores são tidos como preditores de mortalidade, idade e obesidade18 por exemplo.
Alguns tipos de neoplasias são relacionados à maior mortalidade, como as neoplasias hematológicas em detrimento aos tumores sólidos, os quais são mais suscetíveis a obter inflamação mediada por citocinas em função de perturbações nos compartimentos de células mieloides e linfocitárias23. Nota-se que a gravidade dos quadros de infecção de covid-19, caracterizados por necessidade de internação em UTI e pelo uso de ventilação mecânica, é associada ao aumento de mortalidade24, aspectos encontrados em ambos os grupos de pacientes do presente estudo.
A associação entre a presença de comorbidades e a gravidade de pacientes com covid-19 acometidos na UTI tem sido relatada em muitos estudos10,25. Por exemplo, pacientes com covid-19 que possuem hipertensão, doenças cardiocerebrovasculares e diabetes mellitus estão mais propensos a apresentar sintomas graves e, consequentemente, precisarão de maior atenção com tais complicações do que pacientes sem essas comorbidades26.
O tipo de câncer locorregional foi mais prevalente nos não sobreviventes em comparação aos sobreviventes da covid-1910. Inclusive, um estudo de coorte prospectivo revelou que pacientes com câncer com covid-19 que estavam em UTI apresentaram maior risco de piores prognósticos clínicos25.
Geralmente, pacientes com câncer, quando idosos, apresentam outros fatores de risco, como no caso da hipertensão e diabetes que, associados ao câncer, fazem com que a covid-19 seja caracterizada como mais agressiva, inclusive, pacientes que foram submetidos a tratamentos mais invasivos, cirurgia e quimioterapia por exemplo, possuem também um risco maior de evolução para casos graves da doença10,26.
A respeito dos principais tipos de câncer de pacientes acometidos pela covid-19, na pesquisa realizada por Alcântara et al.27, destaca-se primeiramente o pulmão, correspondendo a 51,3% dos pacientes, seguido do câncer de mama com 10,3% e do câncer de cólon com 7,7%. Em contrapartida, o estudo de Stevanato et al.28 teve como resultado o número total de óbitos de mulheres brasileiras por câncer de mama no período de 1 de janeiro a 15 de maio de 2020 (n=5.522), no qual 20,54% foram de câncer de mama associado à covid-19.
Em pesquisa com pacientes oncológicos, desenvolvida no Reino Unido29, detectou-se que 9% do número de mortes por câncer de mama estavam relacionados com a covid-19, um dos motivos para altas taxas foi a baixa procura por cuidados de saúde, acesso e disponibilidade de serviços de diagnóstico. Além disso, um estudo realizado nos Estados Unidos, Canadá e Espanha observou a associação entre câncer de mama e covid-19 com outros fatores de riscos gerais28,29.
Sobre os exames laboratoriais dos pacientes, em divergência ao estudo em pauta, Brar et al.19 encontraram maior leucopenia e anemia nos pacientes oncológicos, em comparação com o grupo controle sem câncer. Esses dados corroboram outro estudo com pacientes oncológicos em que houve anemia em 21 pacientes (75%), leucopenia em 9 (32,1%) e linfopenia em 23 (82,1%)19.
Possíveis limitações deste estudo referem-se ao tempo de coleta de dados reduzido, havendo uma amostra pequena de pacientes oncológicos e não oncológicos infectados pelo Sars-CoV-2 incluídos nesta pesquisa.
CONCLUSÃO
Diante dos achados, é possível verificar diferenças nas intervenções e desfechos entre os grupos de pacientes oncológicos e não oncológicos. A mortalidade, a presença de comorbidades e o tempo de suporte ventilatório invasivo dos pacientes oncológicos foram maiores em relação aos dos pacientes não oncológicos.
CONTRIBUIÇÕES
Todos os autores contribuíram substancialmente na concepção e/ou no planejamento do estudo; na obtenção, análise e/ou interpretação dos dados; na redação e/ou revisão crítica; e aprovaram a versão final a ser publicada.
DECLARAÇÃO DE CONFLITO DE INTERESSES
Nada a declarar.
FONTES DE FINANCIAMENTO
Não há.
REFERÊNCIAS
1. Zhou F, Yu T, Du R, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet. 2020;395(10229):1054-62. doi: https://doi.org/10.1016/S0140-6736(20)30566-3
2. Goh KJ, Choong MC, Cheong EH, et al. Rapid progression to acute respiratory distress syndrome: review of current understanding of critical illness from coronavirus disease 2019 (COVID-19) Infection. Ann Acad Med Singap. 2020;49(3):108-18. doi: https://doi.org/10.47102/annals-acadmedsg.202057
3. World Health Organization [Internet]. Geneva: WHO; c2023. Situation report - 70: coronavirus disease 2019 (COVID-19); 2020 Mar 30 [cited 2020 Apr 19]. Available from: https://apps.who.int/iris/bitstream/handle/10665/331683/nCoVsitrep30Mar2020-eng.pdf?sequence=1&isAllowed=y
4. World Health Organization. Clinical management of severe acute respiratory infection (SARI) when COVID-19 disease is suspected: interim guidance [Internet]. Geneva: WHO; 2020 Mar 13 [cited 2020 Apr 19]. Available from: https://apps.who.int/iris/handle/10665/331446
5. Rod JE, Oviedo-Trespalacios O, Cortes-Ramirez J. A brief-review of the risk factors for covid-19 severity. Rev Saúde Publica. 2020;54:60. doi: https://doi.org/10.11606/s1518-8787.2020054002481
6. Oberg HH, Wesch D, Kalyan S, et al. Regulatory interactions between neutrophils, tumor cells and T cells. Front Immunol. 2019;10:1690. doi: https://doi.org/10.3389/fimmu.2019.01690
7. Grivennikov SI, Greten FR, Karin M. Immunity, inflammation, and cancer. Cell. 2010;140(6):883-99. doi: https://doi.org/10.1016/j.cell.2010.01.025
8. Indini A, Rijavec E, Ghidini M, et al. Coronavirus infection and immune system: an insight of COVID-19 in cancer patients. Crit Rev Oncol Hematol. 2020;153:103059. doi: https://doi.org/10.1016/j.critrevonc.2020.103059
9. Liang W, Guan W, Chen R, et al. Cancer patients in SARS-CoV-2 infection: a nationwide analysis in China. Lancet Oncol. 2020;21(3):335-7. doi: https://doi.org/10.1016/S1470-2045(20)30096-6
10. Lee LY, Cazier JB, Angelis V, et al. COVID-19 mortality in patients with cancer on chemotherapy or other anticancer treatments: a prospective cohort study. Lancet. 2020;395(10241):1919-26. doi: https://doi.org/10.1016/S0140-6736(20)31173-9. Erratum in: Lancet. 2020;396(10250):534. doi: https://doi.org/10.1016/S0140-6736(20)31758-X
11. Al-Quteimat OM, Amer AM. The impact of the COVID-19 pandemic on cancer patients. Am J Clin Oncol. 2020;43(6):452-5. doi: https://doi.org/10.1097/COC.0000000000000712
12. Liu C, Zhao Y, Okwan-Duodu D, et al. COVID-19 in cancer patients: risk, clinical features, and management. Cancer Biol Med. 2020;17(3):519-27. doi: https://doi.org/10.20892/j.issn.2095-3941.2020.0289
13. Soares M, Salluh JIF, Torres VBL, et al. Short- and long-term outcomes of critically ill patients with cancer and prolonged ICU length of stay. Chest. 2008;134(3):520-6. doi: https://doi.org/10.1378/chest.08-0359
14. Biskup E, Cai F, Vetter M, et al. Oncological patients in the intensive care unit: prognosis, decision-making, therapies and end-of-life care. Swiss Med Wkly. 2017;147(3132):w14481. doi: https://doi.org/10.4414/smw.2017.14481
15. Azevedo LCP, Caruso P, Silva UVA, et al. Outcomes for patients with cancer admitted to the ICU requiring ventilatory support: results from a prospective multicenter study. Chest. 2014;146(2):257-66. doi: https://doi.org/10.1378/chest.13-1870
16. HOL: Hospital Ophir Loyola [Internet]. Belém (PA): Hospital Ophir Loyola; c2018 [acesso 2021 Out 6]. Disponível em: http://www.ophirloyola.pa.gov.br
17. Conselho Nacional de Saúde (BR). Resolução nº 466, de 12 de dezembro de 2012. Aprova as diretrizes e normas regulamentadoras de pesquisas envolvendo seres humanos. Diário Oficial da União, Brasília, DF. 2013 jun 13; Seção 1:59.
18. Corrêa TD, Midega TD, Timenetsky KT, et al. Características clínicas e desfechos de pacientes com COVID-19 admitidos em unidade de terapia intensiva durante o primeiro ano de pandemia no Brasil: um estudo de coorte retrospectivo em centro único. Einstein (São Paulo). 2021;19:eAO6739. doi: https://doi.org/10.31744/einstein_journal/2021AO6739
19. Brar G, Pinheiro LC, Shusterman M, et al. COVID-19 severity and outcomes in patients with cancer: a matched cohort study. J Clin Oncol. 2020;38(33):3914-24. doi: https://doi.org/10.1200/JCO.20.01580
20. Zhang L, Zhu F, Xie L, et al. Clinical characteristics of COVID-19-infected cancer patients: a retrospective case study in three hospitals within Wuhan, China. Ann Oncol. 2020;31(7):894-901. doi: https://doi.org/10.1016/j.annonc.2020.03.296
21. Dai M, Liu D, Liu M, et al. Patients with cancer appear more vulnerable to SARS-CoV-2: a multicenter study during the COVID-19 outbreak. Cancer Discov. 2020;10(6):783-91. doi: https://doi.org/10.1158/2159-8290.CD-20-0422
22. Cheng Y, Luo R, Wang K, et al. Kidney disease is associated with in-hospital death of patients with COVID-19. Kidney Int. 2020;97(5):829-38. doi: https://doi.org/10.1016/j.kint.2020.03.005
23. Kuderer NM, Choueiri TK, Shah DP, et al. Clinical impact of COVID-19 on patients with cancer (CCC19): a cohort study. Lancet. 2020;395(10241):1907-18. doi: https://doi.org/10.1016/S0140-6736(20)31187-9
24. Mehta P, McAuley DF, Brown M, et al. COVID-19: consider cytokine storm syndromes and immunosuppression. Lancet. 2020;395(10229):1033-4. doi: https://doi.org/10.1016/S0140-6736(20)30628-0
25. Cummings MJ, Baldwin MR, Abrams D, et al. Epidemiology, clinical course, and outcomes of critically ill adults with COVID-19 in New York City: a prospective cohort study. Lancet. 2020;395(10239):1763-70. doi: https://doi.org/10.1016/S0140-6736(20)31189-2
26. Li B, Yang J, Zhao F, et al. Prevalence and impact of cardiovascular metabolic diseases on COVID-19 in China. Clin Res Cardiol. 2020;109(5):531-8. doi: https://doi.org/10.1007/s00392-020-01626-9
27. Alcântara RC, Silva Junior LCF, Arnozo GM, et al. Covid-19 em pacientes oncológicos: uma revisão do perfil clínico-epidemiológico. Rev Bras Cancerol. 2020;66(TemaAtual):e-1046. doi: https://doi.org/10.32635/2176-9745.RBC.2020v66nTemaAtual.1046
28. Stevanato KP, Dutra AC, Santos L, et al. Perfil epidemiológico das mortes por câncer de mama e covid-19. Res Soc Dev. 2021;10(8):e27210817269. doi: https://doi.org/10.33448/rsd-v10i8.17269
29. Maringe C, Spicer J, Morris M, et al. The impact of the COVID-19 pandemic on cancer deaths due to delays in diagnosis in England, UK: a national, population-based, modelling study. Lancet Oncol. 2020;21(8):1023-51. doi: https://doi.org/10.1016/S1470-2045(20)30388-0
Recebido em 16/8/2022
Aprovado em 16/11/2022
Editora-científica: Anke Bergmann. Orcid iD: https://orcid.org/0000-0002-1972-8777
![]()
Este é um artigo publicado em acesso aberto (Open Access) sob a licença Creative Commons Attribution, que permite uso, distribuição e reprodução em qualquer meio, sem restrições, desde que o trabalho original seja corretamente citado.
©2019 Revista Brasileira de Cancerologia | Instituto Nacional de Câncer | Ministério da Saúde