ARTIGO DE OPINIÃO
Aceleração da Recuperação Pós-operatória em Pacientes Oncológicos: O Papel do Fisioterapeuta
Enhanced Recovery After Surgery in Oncologic Patients: The Role of the Physiotherapist
Aceleración de la Recuperación Postoperatoria en Pacientes Oncológicos: El Papel del Fisioterapeuta
https://doi.org/10.32635/2176-9745.RBC.2023v69n3.4391
Samantha Karlla Lopes de Almeida Rizzi1
1Universidade Federal de São Paulo (Unifesp). São Paulo (SP), Brasil. E-mail: samantha.rizzi@unifesp.br. Orcid iD: https://orcid.org/0000-0002-5969-9499
Endereço para correspondência: Samantha Karlla Lopes de Almeida Rizzi. Rua Napoleão de Barros, 608 – Vila Clementino. São Paulo (SP), Brasil. CEP 04024-002. E-mail: samantha.rizzi@unifesp.br
INTRODUÇÃO
Em 2020, foram estimados 19,3 milhões de novos casos de câncer no mundo, com cerca de 10 milhões de mortes (respectivamente 18,1 e 9,9 milhões, excluindo-se os cânceres de pele não melanoma)1. No Brasil, a expectativa é que se tenha 704 mil novos casos de câncer para cada anos do triênio 2023-2025, sendo, entre os mais incidentes, 220 mil cânceres de pele não melanoma, 74 mil de mama, 72 mil de próstata, 46 mil de cólon e reto, 32 mil de pulmão e 21 mil de estômago2.
Com o aumento da incidência mundial de câncer, a quantidade de pacientes que se internam para realização de cirurgia oncológica também tem aumentado.3 Cuidados multimodais para redução do estresse cirúrgico cursam com a aceleração da recuperação do paciente, e consequente redução do tempo de internação, aumento da satisfação e maior segurança após a alta hospitalar4. Para implementação dessa estratégia de otimização de cuidados pré, peri e pós-operatórios, conhecida como fast-track, é necessário o envolvimento de uma equipe interprofissional, constituída por cirurgiões, anestesistas, enfermeiros, nutricionistas, psicólogos e fisioterapeutas5,6.
O fisioterapeuta, portanto, é membro essencial das equipes de saúde que prestam assistência a pacientes cirúrgicos7. Assim, o objetivo deste trabalho é discutir as bases dos protocolos de aceleração da recuperação pós-operatória em pacientes oncológicos e o papel do fisioterapeuta dentro da equipe. Inicialmente, será discursado sobre os conceitos dos protocolos de aceleração de recuperação pós-operatória, de modo geral e em oncologia. Na sequência, será dado ênfase a dois itens desses protocolos em que há maior atuação do fisioterapeuta – a pré-habilitação e a mobilização precoce.
DESENVOLVIMENTO
Aceleração da Recuperação Pós-Operatória
Medidas de otimização da recuperação após cirurgias eletivas têm sido estudadas desde a década de 1990, quando surgiu o conceito de fast-track surgery. A partir dessa época, passou a haver evidências de que a educação dos pacientes, a instituição de novas linhas de analgésicos e anestésicos, a adoção de cirurgias e procedimentos menos invasivos, a intenção de redução da resposta ao estresse cirúrgico e a busca de minimização da dor e do desconforto, associadas à instituição de nutrição oral e reabilitação física, poderiam reduzir o tempo necessário de hospitalização e melhorar a convalescença5.
Em 2001, foi criado o grupo Enhanced Recovery After Surgery Group (ERAS), formado de maneira colaborativa por profissionais especializados de instituições universitárias de departamentos de cirurgia de cinco países do Norte da Europa (Escócia, Suécia, Dinamarca, Noruega e Holanda), tendo como princípios uma abordagem multidisciplinar para redução do estresse relacionado à cirurgia, com foco no retorno mais rápido das funções após grandes procedimentos cirúrgicos8. A sociedade ERAS foi fundada em 2010 e, desde então, foram desenvolvidos diversas diretrizes e protocolos ERAS, sobre variadas especialidades cirúrgicas, com objetivo de reduzir o tempo de hospitalização e reduzir custos, além de minimizar o risco de complicações pós-operatórias e readmissões9,10.
Os protocolos ERAS consistem em uma série de medidas pré, peri e pós-operatórias6,11,12:
- pré-habilitação: otimização medicamentosa, cessação ou redução de consumo de álcool e tabaco, otimização nutricional, assistência psíquica para compreensão e enfrentamento da doença e dos tratamentos, melhora do condicionamento físico, e melhora funcional de regiões relacionadas ao local da cirurgia.
- pré-operatório: aconselhamento ao paciente, não realização de preparo de cólon, abreviação do jejum, evitar fluidos, antibioticoprofilaxia e tromboprofilaxia.
- transoperatório: uso mínimo necessário de anestésicos e analgésicos, cirurgia mais minimamente invasiva possível, normotermia, menor quantidade de dispositivos invasivos possível, evitar sobrecarga de fluidos e eletrólitos.
- pós-operatório: reintrodução precoce da alimentação, profilaxia para náuseas e vômitos, tromboprofilaxia, analgesia adequada, evitar opioides, retirada precoce de drenos, cateteres e sondas, evitar sobrecarga de fluidos e auditoria, e mobilização ultra precoce.
O Projeto ACERTO (aceleração da recuperação total pós-operatória) é um protocolo multimodal de cuidados perioperatórios criado no Brasil em 2005, construído para se adaptar à realidade epidemiológica da América Latina. Segue a mesma linha do ERAS, nos manejos pré, peri e pós-operatórios, tendo como elementos: informações e pré-habilitação, abreviação de jejum e reintrodução precoce da alimentação, profilaxias adequadas e manejos corretos de sintomas, redução de fluidos e não preparo de cólon, procedimentos minimamente invasivos e mobilização precoce13.
Nesse contexto, a atuação interdisciplinar é imprescindível. A equipe médica, de cirurgiões e anestesistas, deve estar alinhada com enfermeiros, nutricionistas, psicólogos e fisioterapeutas para propiciar a melhor assistência possível, de acordo com o preconizado na literatura, para tomada de decisões com foco na otimização da recuperação do paciente cirúrgico.
ERAS em Oncologia
Diversos fatores do período pericirúrgico podem influenciar em desfechos clínicos precoces e tardios em pacientes oncológicos, inclusive na recidiva do câncer. O estresse inflamatório e a redução da imunidade relacionados à cirurgia podem ser minimizados com a instituição de protocolos de aceleração da recuperação pós-operatória. Elementos do ERAS como cirurgias minimamente invasivas, manutenção de normotermia, controle da dor e abreviação de jejum pré-operatório contribuem para reduzir as respostas metabólicas ao estresse14.
A pessoa com câncer, por causa do metabolismo tumoral ou de terapias neoadjuvantes, pode cursar com maior risco nutricional e de comprometimento funcional após a cirurgia. A desnutrição em pacientes que realizam cirurgia para câncer é alta e está associada a uma maior mortalidade nos primeiros 30 dias após a cirurgia, o que indica a necessidade de adequação nutricional desses pacientes. A realização de pré-habilitação com exercícios físicos e a mobilização precoce após procedimento cirúrgico são práticas que devem ser incentivadas para melhora da capacidade funcional, com objetivo de redução da ocorrência de complicações pós-operatórias14.
O tratamento oncológico usualmente é multimodal, podendo haver indicação de cirurgia e terapias adjuvantes. Acelerar a recuperação pós-operatória de pacientes com câncer propicia que os tratamentos adjuvantes, como por exemplo radioterapia e/ou quimioterapia, possam ser realizados dentro da janela terapêutica de maior eficácia15. O atraso do tratamento oncológico em virtude de complicações cirúrgicas e/ou debilidade da pessoa com câncer que passou por uma cirurgia pode impactar o risco de recidiva e a sobrevida, sendo o fisioterapeuta um dos profissionais essenciais que atuam na pré-habilitação, prevenção e tratamento de complicações relacionadas ao tratamento cirúrgico do câncer que poderiam cursar com atraso ou impossibilidade de instituição das terapias adjuvantes.
Pré-habilitação
A pré-habilitação é um conjunto de ações multimodais com objetivo de melhorar a aptidão clínica, nutricional, emocional e física no período pré-operatório, para uma melhor recuperação pós-operatória. Idealmente, deve envolver diversos profissionais de saúde, nas seguintes vertentes3,12,16,17:
- Modificação de fatores de risco: orientação e acolhimento para cessação/redução de consumo de álcool e tabaco, adequação medicamentosa e controle clínico de comorbidades.
- Otimização nutricional: rastreamento nutricional mediante avaliação individual e, se necessário, aconselhamento sobre alimentação saudável, controle glicêmico e suplementação.
- Redução do estresse: aconselhamento psicológico para enfrentamento do diagnóstico e dos tratamentos, além de manejo de sintomas como ansiedade e depressão.
- Exercício físico geral: melhora do condicionamento cardiovascular com exercícios aeróbicos, exercícios resistidos, alongamentos, treino de equilíbrio e treinamento respiratório.
- Exercícios para região-alvo: habilitação motora para regiões do corpo que possam cursar com perda funcional na cirurgia, por exemplo, melhora da funcionalidade de membros superiores para mulheres que passarão por cirurgia de câncer de mama.
A capacidade funcional no pré-operatório é um importante preditor de desfechos clínicos, assim, o objetivo do fisioterapeuta será aumentar a reserva funcional antes da cirurgia, levando a uma melhor recuperação funcional pós-operatória e a uma incidência reduzida de complicações12. O que na teoria parece fácil torna-se difícil na prática em razão de várias barreiras, financeiras e institucionais, para o estabelecimento de programas de exercícios de pré-habilitação para pessoas diagnosticadas com câncer. Para planejamento estratégico de instituição da pré-habilitação com exercícios, é importante inicialmente identificar em cada serviço de oncologia o tempo previsto entre o diagnóstico e a efetivação da cirurgia, por exemplo, como foi descrito por pesquisadores do Instituto Nacional de Câncer (INCA), onde mulheres com câncer de mama aguardam, em média, 63 dias para a cirurgia desde o diagnóstico18.
A definição das orientações e condutas a serem realizadas com cada paciente dependerá de uma avaliação criteriosa do fisioterapeuta, contendo uma boa anamnese e investigação de: capacidade cardiovascular, função respiratória, força muscular, amplitude de movimento, sensibilidade, funcionalidade, hábitos miccionais e evacuatórios, postura e equilíbrio. Questionários para investigação de qualidade de vida, função sexual, nível de atividade física, entre outros também podem ser utilizados. Os pacientes podem, assim, ser estratificados em diferentes níveis de risco para déficit funcional e complicações, para cada qual será instituída uma proposta diferente, por exemplo: orientação de continuidade de hábitos saudáveis para pacientes de baixo risco, orientações de exercícios não supervisionados para pessoas com risco intermediário e habilitação com exercícios supervisionados por fisioterapeuta para pacientes de alto risco15.
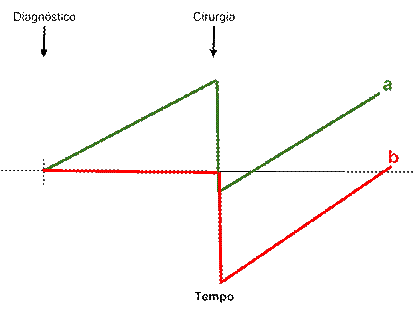
Sabendo-se que haverá um declínio funcional no pós-operatório, o objetivo dos exercícios de pré-habilitação será aumentar a funcionalidade do paciente para que, quando houver a piora funcional pós-cirúrgica, esta não atinja patamares muito inferiores aos que o paciente tinha no momento do diagnóstico do câncer, propiciando, assim, uma recuperação melhor e mais rápida (Figura 1).
|
|
|
Figura 1. Conceito de pré-habilitação. a) Aumento da funcionalidade pré-operatória em pacientes que realizam pré-habilitação baseada em exercícios, para melhor recuperação pós-operatória e restabelecimento, de maneira mais rápida, da funcionalidade para níveis semelhantes ao do momento do diagnóstico; b) em pacientes que não realizam pré-habilitação, a mesma piora funcional pós-operatória cursa com maior debilidade em relação ao momento do diagnóstico e ao tempo maior de recuperação |
Mobilização Precoce
A restrição do paciente cirúrgico ao leito ocasiona redução da resistência à insulina, perda de massa muscular, restrição da expansibilidade torácica, redução da motilidade intestinal e maior risco de eventos tromboembólicos8. O preconizado é que o paciente seja mobilizado nas primeiras 24 horas após a cirurgia, devendo ficar fora do leito por duas horas nesse primeiro dia e, a partir de então, por pelo menos seis horas. Alguns protocolos recomendam que o paciente deva ser estimulado a deambular a partir de seis horas após término do procedimento cirúrgico7,8.
Uma vez que os pacientes alcancem uma mobilização significativa, o fisioterapeuta pode progredir os exercícios de forma estruturada e progressiva, objetivando ganho de massa muscular e recuperação da funcionalidade de forma a facilitar a transição para a recuperação em casa19. O contato do fisioterapeuta com o paciente antes de cirurgia está relacionado com maior adesão aos exercícios propostos no pós-operatório. Um protocolo estruturado de mobilização, conduzido por fisioterapeutas, propicia, além de o paciente sair do leito mais rápido, que ele deambule por distâncias maiores, o que impacta inclusive na redução do tempo de internação7.
Embora os protocolos ERAS foquem na reabilitação baseada em exercícios, é importante ressaltar que o fisioterapeuta dispõe de diversos outros recursos que podem facilitar a recuperação do paciente cirúrgico, tais como termoterapia, eletroterapia, terapias manuais e fotobiomodulação, os quais podem ser utilizados para alívio de dor e/ou cicatrização. A retenção urinária é uma sequela que pode surgir após cirurgias de alguns tipos de cânceres pélvicos, havendo certa evidência de manejo dessa complicação precoce com o uso da eletroterapia com parâmetros de neuromodulação20.
Alguns fatores podem caracterizar barreiras para a mobilização precoce, entre eles delírio, complicações cirúrgicas precoces, necessidade de reintervenção cirúrgica, idade avançada, baixo status funcional, desnutrição, presença de sondas e drenos, dor não controlada, náuseas e vômitos19. A presença do fisioterapeuta, por sua vez, é fator facilitador para que o paciente se mobilize precocemente21. No entanto, o trabalho do fisioterapeuta depende da parceria com o restante da equipe, uma vez que a conduta de cada profissional interfere na dos demais. Por exemplo, abreviação de jejum, reintrodução precoce de alimentação, profilaxia para sintomas gastrointestinais e manejo adequado da dor são essenciais para que o paciente tenha condições de sair do leito precocemente, pois, com náuseas e vômitos e/ou dor, dificilmente o paciente consegue sedestar e deambular. Quando, por sua vez, o fisioterapeuta mobiliza o paciente, propicia estímulo aos movimentos gástricos, reduzindo ainda mais o risco de o paciente apresentar náuseas e vômitos. Caso algum dos membros da equipe não siga as recomendações, o paciente tem risco de entrar em um ciclo de vômitos versus imobilismo versus vômitos, podendo evoluir para quadros graves de ileoparalítico ou metabólico.
Outras barreiras descritas são o desconhecimento dos profissionais sobre a importância da mobilização precoce (principalmente da equipe clínica), quadro insuficiente de profissionais para demanda de atendimento, e falha de comunicação entre cirurgiões, enfermeiros e fisioterapeutas21. Assim, a educação das equipes clínicas, inclusive nas Unidades de Terapia Intensiva (UTI), é de extrema importância. O fisioterapeuta que atua em unidades cirúrgicas, com expertise sobre programas de aceleração de recuperação pós-operatória, tem um papel essencial em capacitar os colegas que atuam nas unidades de cuidados intensivos, que, apesar de estarem habituados em mobilizar o paciente grave, podem não ter a mesma visão de necessidade de mobilização do paciente no pós-operatório imediato, fato agravado pelo distanciamento de contato com a equipe cirúrgica.
A mobilização precoce no paciente com câncer é fundamental para possibilitar a continuidade do tratamento oncológico no tempo preconizado para início de terapias adjuvantes após a cirurgia. Pode-se entender a mobilização precoce como uma pré-habilitação para as terapêuticas indicadas a seguir, pois, ao objetivar que o paciente se recupere o melhor e o mais rápido possível após a cirurgia, ao iniciar o tratamento adjuvante, ele estará mais habilitado para lidar com as sequelas advindas dessas terapêuticas. Um paciente debilitado após a cirurgia e que inicia outros tratamentos oncológicos sem ainda ter se recuperado sofrerá com as somatórias dos efeitos colaterais de diferentes procedimentos, o que impactará o seu restabelecimento e a sua recuperação funcional final. Acelerar a recuperação da pessoa com câncer em todas as fases do tratamento é essencial para que o paciente esteja o mais funcional possível e capaz de realizar exercícios físicos – importantes para controle dos sintomas relacionados ao tratamento, prevenção de recidiva e aumento de sobrevida global22.
CONCLUSÃO
Os protocolos de aceleração da recuperação pós-operatória envolvem ações multimodais no pré, peri e pós-operatório, com a equipe interprofissional da qual o fisioterapeuta faz parte. Em pessoas com câncer, agilizar o restabelecimento físico e funcional do paciente após a cirurgia é ainda mais importante, de forma a deixar o paciente apto a realizar as terapias adjuvantes dentro da janela terapêutica preconizada. Entre as vertentes desses protocolos, o fisioterapeuta tem grande atuação, principalmente na pré-habilitação e na mobilização precoce após a cirurgia.
CONTRIBUIÇÃO
Samantha Karlla Lopes de Almeida Rizzi participou de todas as etapas da construção do artigo, desde a sua concepção até a aprovação da versão final a ser publicada.
DECLARAÇÃO DE CONFLITO DE INTERESSES
Nada a declarar.
FONTES DE FINANCIAMENTO
Não há.
REFERÊNCIAS
1. Ferlay J, Colombet M, Soerjomataram I, et al. Cancer statistics for the year 2020: an overview. Int J Cancer. 2021;149(4):778-89. doi: https://doi.org/10.1002/ijc.33588
2. Instituto Nacional de Câncer [Internet]. Rio de Janeiro: INCA; [data desconhecida]. Estimativa; 2023 jun12 [atualizado 2023 jun 12; acesso 2023 set 14]. Disponível em: https://www.gov.br/inca/pt-br/assuntos/cancer/numeros/estimativa
3. Pang Q, Duan L, Jiang Y, et al. Oncologic and long-term outcomes of enhanced recovery after surgery in cancer surgeries - a systematic review. World J Surg Oncol. 2021;19(1):191. doi: https://doi.org/10.1186/s12957-021-02306-2
4. Kehlet H, Wilmore DW. Multimodal strategies to improve surgical outcome. Am J Surg. 2002;183(6):630-41. doi: https://doi.org/10.1016/s0002-9610(02)00866-8
5. Kehlet H, Wilmore DW. Fast-track surgery. Br J Surg. 2005;92(1):3-4. doi: https://doi.org/10.1002/bjs.4841
6. Uyeda MGBK, Girão MJBC, Carbone ÉDSM, et al. Fast-track protocol for perioperative care in gynecological surgery: cross-sectional study. Taiwan J Obstet Gynecol. 2019;58(3):359-63. doi: https://doi.org/10.1016/j.tjog.2019.02.010
7. Carbone ÉDSM, Takaki MR, Uyeda MGBK, et al. Early physical therapy intervention in gynaecological surgery: "case series". Int J Surg Case Rep. 2018;52:95-102. doi: https://doi.org/10.1016/j.ijscr.2018.09.051
8. Fearon KC, Ljungqvist O, Von Meyenfeldt M, et al. Enhanced recovery after surgery: a consensus review of clinical care for patients undergoing colonic resection. Clin Nutr. 2005;24(3):466-77. doi: https://doi.org/10.1016/j.clnu.2005.02.002
9. El Tahan MR, Pahade A, Gómez-Ríos MÁ. Enhanced recovery after surgery: comes out to the Sun. BMC Anesthesiol. 2023;23(1):274. doi: https://doi.org/10.1186/s12871-023-02236-4
10. Rollins KE, Lobo DN, Joshi GP. Enhanced recovery after surgery: current status and future progress. Best Pract Res Clin Anaesthesiol. 2021;35(4):479-89. doi: https://doi.org/10.1016/j.bpa.2020.10.001
11. Ljungqvist O, Scott M, Fearon KC. Enhanced recovery after surgery: a review. JAMA Surg. 2017;152(3):292-98. doi: https://doi.org/10.1001/jamasurg.2016.4952
12. Santa Mina D, Brahmbhatt P, Lopez C, et al. The case for prehabilitation prior to breast cancer treatment. PM R. 2017;9:S305-16. doi: https://doi.org/10.1016/j.pmrj.2017.08.402
13. Aguilar-Nascimento JE, Dock-Nascimento DB, Sierra JC. O projeto ACERTO: um protocolo multimodal económico e eficaz para a América Latina. Rev Nutri Clín Metab. 2020;3(1):91-9. doi: https://doi.org/10.35454/rncm.v3n1.018
14. Ripollés-Melchor J, Abad-Motos A, Zorrilla-Vaca A. Enhanced Recovery After Surgery (ERAS) in surgical oncology. Curr Oncol Rep. 2022;24(9):1177-87. doi: https://doi.org/10.1007/s11912-022-01282-4
15. Durrand J, Singh SJ, Danjoux G. Prehabilitation. Clin Med (Lond). 2019;19(6):458-4. doi: https://doi.org/10.7861/clinmed.2019-0257
16. Molenaar CJL, Papen-Botterhuis NE, Herrle F, et al. Prehabilitation, making patients fit for surgery - a new frontier in perioperative care. Innov Surg Sci. 2019;24;4(4):132-8. doi: https://doi.org/10.1515/iss-2019-0017
17. Wynter-Blyth V, Moorthy K. Prehabilitation: preparing patients for surgery. BMJ. 2017;358:j3702. doi: https://doi.org/10.1136/bmj.j3702
18. Medeiros GC, Teodózio CGC, Fabro EAN, et al. Fatores associados ao atraso entre o diagnóstico e o início do tratamento de câncer de mama: um estudo de coorte com 204.130 casos no Brasil. Rev Bras Cancerol. 2020;66(3):e-09979. doi https://doi.org/10.32635/2176-9745.RBC.2020v66n3.979
19. Tazreean R, Nelson G, Twomey R. Early mobilization in enhanced recovery after surgery pathways: current evidence and recent advancements. J Comp Eff Res. 2022;11(2):121-9. doi: https://doi.org/10.2217/cer-2021-0258
20. Santos AMD, Reis GJ, Giron PS, et al. Fisioterapia nas disfunções miccionais em mulheres tratadas de cânceres pélvicos: revisão sistemática da literatura. Rev Bras Cancerol. 2023;69(2):e-213601. doi: https://doi.org/10.32635/2176-9745.RBC.2023v69n2.3601
21. Tang JH, Wang B, Chow JLJ, et al. Improving postoperative mobilisation rates in patients undergoing elective major hepatopancreatobiliary surgery. Postgrad Med J. 2021;97(1146):239-7. doi: https://doi.org/10.1136/postgradmedj-2020-138650
22. Campbell KL, Winters-Stone KM, Wiskemann J, et al. Exercise guidelines for cancer survivors: consensus statement from international multidisciplinary roundtable. Med Sci Sports Exerc. 2019;51(11):2375-90. doi: https://doi.org/10.1249/MSS.0000000000002116
Recebido em 31/8/2023
Aprovado em 5/9/2023
Editora-científica: Anke Bergmann. Orcid iD: https://orcid.org/0000-0002-1972-8777
![]()
Este é um artigo publicado em acesso aberto (Open Access) sob a licença Creative Commons Attribution, que permite uso, distribuição e reprodução em qualquer meio, sem restrições, desde que o trabalho original seja corretamente citado.
©2019 Revista Brasileira de Cancerologia | Instituto Nacional de Câncer | Ministério da Saúde