RELATO DE CASO
Leiomiossarcoma de Próstata: Relato de Caso
Prostatic Leiomyosarcoma: Case Report
Leiomiosarcoma de Próstata: Informe de Caso
https://doi.org/10.32635/2176-9745.RBC.2024v70n2.4559
Nathan Henrique dos Santos1; Rodrigo Novotny2; Cristiano Novotny3; Renan Trevisan Jost4; Pedro de Castro Martins de Morais5
1,3-5Hospital Governador Celso Ramos. Florianópolis (SC), Brasil. E-mails: nathanhs@gmail.com; cristianonovotny@yahoo.com.br; rtjost@gmail.com; pedromorais182@hotmail.com. Orcid iD: https://orcid.org/0009-0001-4726-8042; Orcid iD: https://orcid.org/0009-0005-0041-9666; Orcid iD: https://orcid.org/0000-0003-2158-9793; Orcid iD: https://orcid.org/0009-0003-2870-515X
2Hospital Nossa Senhora da Conceição. Porto Alegre (RS), Brasil. E-mail: rodrigonovotny@gmail.com. Orcid iD: https://orcid.org/0009-0001-6680-8278
Endereço para correspondência: Nathan Henrique dos Santos. Rua Eugênio Raulino Koerich, 148, apto. 104B – Jardim Atlântico. Florianópolis (SC), Brasil. CEP 88095-151. E-mail: nathanhs@gmail.com
RESUMO
Introdução: O sarcoma é um tumor raro, representando menos de 0,1% dos tumores prostáticos primários em adultos. Destes, o leiomiossarcoma é o subtipo mais frequente. Geralmente, são descobertos em estádios avançados, tornando o prognóstico desfavorável. A abordagem é variável, sendo a cirurgia o manejo preferencial. Relato do caso: Paciente do sexo masculino, 65 anos, com queixa de jato urinário fraco e noctúria, apresentando, ao toque retal, área prostática de maior consistência. Exames de imagem evidenciaram volumoso nódulo sólido prostático, com a biópsia transretal mostrando se tratar de um tumor estromal com malignidade potencial incerta. O paciente foi submetido à prostatectomia radical retropúbica, com exames anatomopatológico e imuno-histoquímico confirmando leiomiossarcoma de próstata. Após tratamento cirúrgico e adjuvante, o paciente evoluiu satisfatoriamente. Conclusão: O leiomiossarcoma de próstata é um tumor raro e agressivo. Geralmente, o prognóstico é desfavorável, mas pode ser melhorado em pacientes com doença localizada submetidos a tratamento multimodal.
Palavras-chave: Leiomiossarcoma; Neoplasias da Próstata/cirurgia; Prostatectomia; Radioterapia adjuvante.
ABSTRACT
Introduction: Sarcoma is a rare tumor, representing less than 0.1% of primary prostate tumors in adults. Of these, leiomyosarcoma is the most common subtype. They are generally found in advanced stages, making the prognosis unfavorable. The approach is variable, with surgery being the preferred management. Case report: Male patient, 65-year-old complaining of weak urinary stream and nocturia, presenting, upon rectal exam, a prostatic area of hardened consistency. Imaging tests revealed a large solid prostatic nodule, with transrectal biopsy showing that it was a stromal tumor with uncertain potential malignancy. He underwent radical retropubic prostatectomy, with anatomopathological and immunohistochemical examination confirming prostatic leiomyosarcoma. After surgical and adjuvant treatment, the patient evolved satisfactorily. Conclusion: Prostatic leiomyosarcoma is a rare and aggressive tumor. Generally, the prognosis is unfavorable, but it can be improved in patients with localized disease submitted to multimodal treatment.
Key words: Leiomyosarcoma; Prostatic Neoplasms/surgery; Prostatectomy; Radiotherapy, Adjuvant.
RESUMEN
Introducción: Sarcoma es un tumor raro, representa menos del 0,1% de los tumores primarios de próstata en adultos. De estos, leiomiosarcoma es el subtipo más común. Generalmente se descubren en estadios avanzados, lo que hace que el pronóstico sea desfavorable. El abordaje es variable, siendo la cirugía el tratamiento preferido. Informe del caso: Paciente masculino, 65 años que refiere flujo urinario débil y nicturia, presentando al tacto rectal área prostática de mayor consistencia. Las pruebas de imagen revelaron un gran nódulo prostático sólido, y la biopsia transrectal mostró que se trataba de un tumor estromal con potencial maligno incierto. Se le realizó prostatectomía radical retropúbica, confirmándose leiomiosarcoma prostático mediante examen anatomopatológico e inmunohistoquímico. Luego del tratamiento quirúrgico y adyuvante la paciente evolucionó satisfactoriamente. Conclusión: Leiomiosarcoma de próstata es un tumor raro y agresivo. Generalmente el pronóstico es desfavorable, pero puede mejorar en pacientes con enfermedad localizada sometidos a tratamiento multimodal.
Palabras-clave: Leiomiosarcoma; Neoplasias de la Próstata/cirurgia; Prostatectomía; Radioterapia Adyuvante.
INTRODUÇÃO
Os sarcomas de tecidos moles representam menos de 1% de todos os cânceres diagnosticados anualmente nos Estados Unidos; menos de 5% desse total ocorrem no trato urinário¹. O sarcoma prostático é um tumor que se origina de componentes mesenquimais não epiteliais do estroma, representando menos de 0,1% dos tumores primários prostáticos em adultos². O leiomiossarcoma é o subtipo de sarcoma primário prostático mais comum em adultos, constituindo 38% a 52% dos casos³, sendo descrito pela primeira vez por Stambert em 18534. Já o rabdomiossarcoma é o subtipo histológico mais frequente em pacientes pediátricos5. Os sarcomas geralmente são descobertos em estádios avançados, tornando o prognóstico reservado5. Em função da raridade desses tumores, existe uma abordagem variável em termos de tratamento¹, sendo a cirurgia o manejo preferencial². Apresenta-se aqui um caso de leiomiossarcoma de próstata e uma revisão da literatura sobre essa doença rara.
Este estudo foi aprovado por um Comitê de Ética em Pesquisa sob o número de parecer 6672753 (CAAE: 77794624.2.0000.5360) em conformidade com as recomendações das diretrizes de ética relacionadas aos estudos que envolvem seres humanos de acordo com a Resolução nº. 466/20126 do Conselho Nacional de Saúde.
RELATO DO CASO
Paciente de 65 anos, com história prévia de hipertensão arterial sistêmica (HAS), dislipidemia e psoríase, procurou atendimento para realizar rotina urológica. Negava história familiar para câncer de próstata. Queixava-se de jato urinário fraco e noctúria (International Prostate Symptom Score igual a 5)7, sem outros sintomas. Ao toque retal, identificou-se próstata de consistência fibroelástica, aproximadamente 60 gramas, com área de maior consistência à direita, porém sem caracterizar nódulo.
O antígeno específico da próstata (do inglês, prostate specific antigen – PSA) sérico era 1,09 ng/ml. A ultrassonografia de próstata transabdominal evidenciou uma glândula de 58,4 gramas, com cisto hipoecoico adjacente medindo 4,8 x 4,7 x 4,4 cm. Já a ultrassonografia de aparelho urinário era normal, exceto por cisto cortical no terço médio do rim direito medindo 2,0 cm.
O paciente realizou, então, ressonância magnética multiparamétrica de próstata, cujas imagens revelaram volumoso nódulo sólido (5,0 x 4,0 cm) na zona periférica anterior do terço médio-basal à direita da próstata, predominantemente exofítico, com acentuada restrição à difusão e realce progressivo pelo contraste (PIRADS 3) (Figura 1).
Em razão dos achados dos exames de imagem, o paciente foi submetido à biópsia prostática guiada por ultrassonografia transretal. O anatomopatológico dos espécimes (novembro de 2022) sugeriu o diagnóstico de tumor estromal com malignidade potencial incerta (do inglês, stromal tumor of uncertain malignant potential – STUMP) em zona periférica à direita.
Após estadiamento sistêmico negativo (tomografia de tórax, ressonância magnética de abdome total e cintilografia óssea), o paciente foi submetido, em fevereiro de 2023, à prostatectomia radical retropúbica com linfadenectomia ilíaco-obturatória bilateral. O procedimento ocorreu sem intercorrências, com tempo total estimado de 150 minutos e sangramento mensurado em 400 ml, sem necessidade de hemotransfusão. O paciente permaneceu internado por dois dias, sem complicações pós-operatórias, retirando a sonda vesical de demora no 12º dia do pós-operatório.
O exame anatomopatológico da peça cirúrgica sugeriu o diagnóstico de leiomiossarcoma prostático (Figura 2), evidenciando nódulo bem delimitado de 5,0 x 4,5 cm no lobo direito, com aumento da atividade mitótica e margens cirúrgicas negativas. Os linfonodos isolados estavam livres de neoplasia, assim como as vesículas seminais.
A complementação com imuno-histoquímica confirmou o diagnóstico de leiomiossarcoma, com positividade para actina de músculo liso, desmina, caldesmon, vimentina e receptor de progesterona, assim como negatividade para CD34 e citoqueratinas AE1/AE3 (Figura 3). Após a confirmação diagnóstica de sarcoma, houve dosagem de lactato desidrogenase (LDH), que se encontrava dentro da normalidade (132 U/l).
Após a cirurgia, o paciente realizou radioterapia adjuvante (Intensity-modulated Radiotherapy – IMRT) do leito prostático (66 Gy), com término em junho de 2023.
Na consulta do sexto mês após a cirurgia, o paciente mantinha continência e potência sexual, com PSA de 0,01 e tomografia de tórax e abdome sem sinais de recorrência ou doença metastática. Ele segue em acompanhamento, com última consulta em dezembro de 2023, mantendo-se sem recidiva.
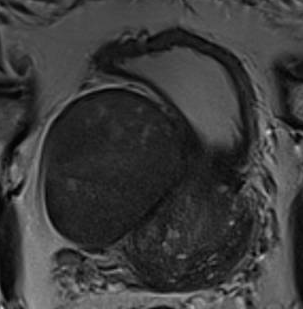
Figura 1. Nódulo sólido prostático em lobo direito (PI-RADS 3)
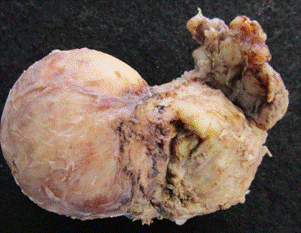
Figura 2. Peça cirúrgica após prostatectomia retropúbica radical
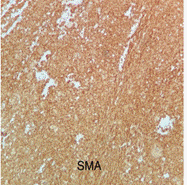
Figura 3. Perfil imuno-histoquímico com positividade para anticorpo antimúsculo liso
DISCUSSÃO
O câncer de próstata é a malignidade mais comum em homens a partir dos 50 anos, sendo a principal causa de morte por câncer em homens com mais de 70 anos5. Sarcomas primários da próstata são tumores extremamente raros¹, podendo ser divididos em leiomiossarcoma, rabdomiossarcoma, fibrossarcoma e sarcoma de células fusiformes³. O leiomiossarcoma representa menos de 0,1% de todas as neoplasias malignas da próstata e é o subtipo de sarcoma primário mais comum da próstata em adultos, contabilizando 38% a 52% dos casos8. Lesões estromais prostáticas que não têm diagnóstico óbvio são designadas STUMP³. Tal sigla engloba um grupo de lesões nas quais, em geral, é difícil estabelecer histologicamente o comportamento biológico em contraste às lesões francamente sarcomatosas como o rabdomiossarcoma, leiomiossarcoma ou sarcoma estromático9. A maioria dos STUMP é positiva para CD34 e vimentina, sendo a positividade variável para actina de músculo liso e desmina9. Em função da origem no estroma prostático, há frequente positividade para receptores de progesterona na imuno-histoquímica, sendo menos constante para receptores de estrogênio9.
O leiomiossarcoma primário da próstata apresenta etiologia incerta, embora a radioterapia pélvica prévia possa estar relacionada a alguns casos10. A idade dos pacientes varia de 41 a 78 anos na apresentação, com média de 61 anos³.
Clinicamente, os indivíduos apresentam mais comumente sinais e sintomas de obstrução do trato urinário inferior; sintomas associados incluem dor perineal, hematúria, queimação na ejaculação, constipação e perda de peso³. Cheville et al.11 relataram em sua série de 14 casos a presença de sintomas do trato urinário inferior em 100% dos pacientes.
A falta de sintomas típicos geralmente resulta em doença mais avançada no momento do diagnóstico – um terço dos pacientes apresenta doença metastática, geralmente no pulmão ou no fígado10. Na ausência de sintomas clínicos típicos, o sarcoma pode ser erroneamente diagnosticado como hiperplasia prostática benigna5.
O diagnóstico desses tumores é desafiador, tendo em vista a não especificidade de marcadores tumorais. O exame retal digital pode revelar um aumento da próstata com características benignas ou mesmo um tumor firme que se estende a outras estruturas pélvicas10. Os exames laboratoriais (marcadores tumorais circulantes) não têm especificidade, de modo que o PSA geralmente é normal (assim como no caso relatado), dada a origem não epitelial do leiomiossarcoma².
O diagnóstico de leiomiossarcoma de próstata geralmente é realizado com biópsia guiada por ultrassom transretal, que é bem tolerada e fornece tecido adequado para realizar o diagnóstico histológico². Macroscopicamente, os tumores variam em tamanho de 3 a 21 cm e são altamente infiltrativos8. O exame revela, ainda, uma massa mal definida com consistência firme e aparência rosa-amarelada com áreas focais de hemorragia, necrose e/ou degeneração cística³. Em relação ao perfil imuno-histoquímico, a maioria dos casos expressa vimentina, actina, receptor de progesterona e CD34, enquanto há negatividade para S-100 e CD11710. Cheville et al.11 mostraram que as células tumorais dos leiomiossarcomas foram positivas em 100% dos casos para vimentina, 63% para actina, 20% para desmina, 27% para citoqueratina e negativo para S-100 em todos os casos.
Para fins de estadiamento clínico, a tomografia computadorizada de tórax e abdome é o exame-chave para avaliar a extensão local e regional, bem como metástases a distância5. Geralmente, mostra uma grande massa sólida com margens bem ou mal definidas e realce heterogêneo pelo contraste, delimitando áreas necrótico-císticas5. A ressonância magnética de abdome e pelve é a modalidade principal para avaliar a doença local em virtude da sua alta resolução de contraste pelos tecidos moles – imagens ponderadas em T1 revelam massas hipointensas homogêneas –, enquanto as sequências ponderadas em T2 mostram massas heterogêneas com áreas de sinal intermediário a alto10. Para avaliação óssea, a cintilografia é o exame de escolha³. Ao contrário de outros sarcomas de próstata, nos quais o primeiro local de metástase a distância são os linfonodos, no leiomiossarcoma prostático o envolvimento nodal é incomum, ocorrendo em apenas 10% dos casos10. Pulmões, fígado e ossos são os locais mais frequentes de metástase; lesões ósseas tendem a ser osteolíticas, o que difere do padrão osteoblástico típico de metástase óssea observada em adenocarcinomas10.
O tratamento do sarcoma prostático ainda não está padronizado e envolve abordagem multidisciplinar, incluindo cirurgia e radioterapia e/ou quimioterapia neoadjuvante ou adjuvante5. Nos últimos anos, a cirurgia tem sido a base do tratamento, consistindo em prostatectomia radical, cistoprostatectomia ou exenteração pélvica10. Não obstante, dados publicados recentemente favorecem terapias multimodais para o tratamento de sarcomas prostáticos, particularmente para doenças localmente avançadas10.
O prognóstico geral do leiomiossarcoma da próstata é desfavorável, e 50% a 75% dos pacientes morrem de câncer dentro de dois a cinco anos³. Porém, o desfecho da doença pode ser melhorado em pacientes sem evidência de metástases a distância na apresentação inicial e naqueles com doença localizada em que a ressecção completa pode ser obtida cirurgicamente (margens negativas)3. Sexton et al.2 mostraram que a taxa de sobrevida foi significativamente maior em pacientes com margens cirúrgicas negativas quando comparados àqueles que apresentaram margens positivas e grosseiramente positivas². Pacientes com grandes tumores envolvendo estruturas adjacentes devem ser considerados para radioterapia e/ou quimioterapia adjuvantes para aumentar a probabilidade de uma ressecção completa³.
Pelas altas taxas de recorrência, particularmente em pacientes com margens cirúrgicas positivas, há a necessidade de vigilância rigorosa em longo prazo².
CONCLUSÃO
Embora seja uma doença extremamente rara, o leiomiossarcoma é o sarcoma primário de próstata mais comum em adultos. Geralmente, apresenta curso agressivo, sendo o diagnóstico desafiador e, na maioria das vezes, descoberto em estádios avançados. Este é baseado em análise histopatológica e imuno-histoquímica, com espécimes obtidos por biópsia transretal de próstata. Regimes multimodais são recomendados. O prognóstico geral é ruim, mas pode ser melhorado em pacientes sem evidência de metástases a distância na apresentação inicial e naqueles com doença localizada cuja ressecção completa pode ser obtida cirurgicamente. Pelo risco de recorrência elevado, recomenda-se a vigilância em longo prazo de todos os pacientes.
Diante disso, foi relatado um caso de uma doença rara como o leiomiossarcoma de próstata diagnosticado e tratado com benefício, visto o desfecho positivo do paciente após os tratamentos instituídos.
CONTRIBUIÇÕES
Os autores contribuíram substancialmente em todas as etapas do manuscrito e aprovaram a versão final a ser publicada.
DECLARAÇÃO DE CONFLITO DE INTERESSES
Nada a declarar.
FONTES DE FINANCIAMENTO
Não há.
REFERÊNCIAS
1. Janet NL, May AW, Akins RS. Sarcoma of the prostate: a single institutional review. Am J Clin Oncol. 2009;32(1):27-9. doi: https://doi.org/10.1097/coc.0b013e31817b6061
2. Sexton WJ, Lance RE, Reyes AO, et al. Adult prostate sarcoma: the M. D. Anderson Cancer Center experience. J Urol. 2001;166(2):521-5. doi: https://doi.org/10.1016/s0022-5347(05)65974-5
3. Zazzara M, Divenuto L, Scarcia M, et al. Leiomyosarcoma of prostate: case report and literature review. Urol Case Rep. 2017;17:4-6. doi: https://doi.org/10.1016/j.eucr.2017.11.024
4. Venyo AK. A review of the literature on primary leiomyosarcoma of the prostate gland. Adv Urol. 2015;2015:485786. doi: https://doi.org/10.1155/2015/485786
5. Jaouani L, Zaimi A, Al Jarroudi O, et al. Undifferentiated sarcoma: a rare tumor of the prostate. Cureus. 2023;15(6):e41056. doi: https://doi.org/10.7759/cureus.41056
6. Conselho Nacional de Saúde (BR). Resolução n° 466, de 12 de dezembro de 2012. Aprova as diretrizes e normas regulamentadoras de pesquisas envolvendo seres humanos. Diário Oficial da União, Brasília, DF. 2013 jun 13; Seção I:59.
7. Barry MJ, Fowler FJ Jr, O'Leary MP, et al. The American Urological Association symptom index for benign prostatic hyperplasia. The Measurement Committee of the American Urological Association. J Urol. 1992;148(5):1549-57. doi: https://doi.org/10.1016/s0022-5347(17)36966-5
8. Miedler JD, Maclennan GT. Leiomyosarcoma of the prostate. J Urol. 2007;178(2):668. doi: https://doi.org/10.1016/j.juro.2007.05.036
9. Herawi M, Epstein JI. Specialized stromal tumors of the prostate: a clinicopathologic study of 50 cases. Am J Surg Pathol. 2006;30(6):694-704. doi: https://doi.org/10.1097/00000478-200606000-00004
10. Alves LJ, Gameiro CD, Lopes SP, et al. Prostate leiomyosarcoma: a rare misleading tumor. Urology. 2019;130:13-16. doi: https://doi.org/10.1016/j.urology.2019.04.014 v
11. Cheville JC, Dundore PA, Nascimento AG, et al. Leiomyosarcoma of the prostate. report of 23 cases. Cancer. 1995;76(8):1422-7. doi: https://doi.org/10.1002/1097-0142(19951015)76:8%3C1422::aid-cncr2820760819%3E3.0.co;2-l
Recebido em 28/2/2024
Aprovado em 19/3/2024
Editora-científica: Anke Bergmann. Orcid iD: https://orcid.org/0000-0002-1972-8777
![]()
Este é um artigo publicado em acesso aberto (Open Access) sob a licença Creative Commons Attribution, que permite uso, distribuição e reprodução em qualquer meio, sem restrições, desde que o trabalho original seja corretamente citado.