RELATO DE CASO
Uso do LED Terapêutico após Vaporização de Lesões Verrucosas com Laser de CO2: Relato de Caso
Use of Therapeutic LED after Vaporization of Wart Lesions with CO2 Laser: Case Report
Uso de Led Terapéutico después de la Vaporización de Lesiones de Verrugas con Láser de CO2: Informe de Caso
https://doi.org/10.32635/2176-9745.RBC.2024v70n1.4593
Isabela Oliveira Gomes1; Maria Gabriela Baumgarten Kuster Uyeda2; Osmar Ferreira Rangel Neto3; Samantha Karlla Lopes de Almeida Rizzi4
1-4Universidade Federal de São Paulo (Unifesp). São Paulo (SP), Brasil.
1E-mail: isabela.gomes@unifesp.br. Orcid iD: https://orcid.org/0000-0001-6182-0764
2E-mail: mgbkuster@unifesp.br. Orcid iD: https://orcid.org/0000-0003-4189-3645
3E-mail: osmar.neto@unifesp.br. Orcid iD: https://orcid.org/0000-0003-1008-9718
4E-mail: samantha.rizzi@unifesp.br. Orcid iD: https://orcid.org/0000-0002-5969-9499
Endereço para correspondência: Samantha Karlla Lopes de Almeida Rizzi. Rua Napoleão de Barros, 875 – Vila Clementino. São Paulo (SP), Brasil. CEP 04024-002. E-mail: samantha.rizzi@unifesp.br
RESUMO
Introdução: O papilomavírus humano (HPV) é um vírus sexualmente transmissível que pode levar ao desenvolvimento de lesões na pele e mucosas. Uma infecção persistente pode cursar com lesões precursoras ou câncer em diferentes regiões, entre elas, lesões vulvares. Relato do caso: Caso descritivo de intervenção fisioterapêutica com light emiting diode (LED) terapêutico em paciente com lesões vulvares induzidas por HPV, que realizou um extenso procedimento de vaporização nas lesões. Após vaporização, realizou tratamento fisioterapêutico com LED terapêutico visando acelerar o processo cicatricial, regeneração tecidual e minimizar a dor. Foi utilizada manta de LED com 18 diodos de LED vermelho – 660 nm e 13 diodos de LED infravermelho 850 nm, sendo a energia entregue por LED de 1 J a cada três minutos, permanecendo por dez minutos. Foram realizadas duas aplicações durante a internação hospitalar, uma no primeiro e outra no segundo dia após a cirurgia. Após alta hospitalar, mais duas aplicações, uma por semana. Após duas primeiras aplicações de LED realizadas no ambiente hospitalar, foi possível observar, de maneira subjetiva, uma melhora da vascularização local. Houve também uma melhora relatada pela paciente, em relação à dor local, facilidade para urinar após as aplicações e redução do edema. Após duas aplicações ambulatoriais, uma vez por semana, ocorreu cicatrização satisfatória. Conclusão: O LED parece ser um recurso promissor na cicatrização de lesões na vulva ocasionadas após vaporização com laser, porém estudos clínicos controlados são necessários para confirmação dessa hipótese.
Palavras-chave: Neoplasias Vulvares/terapia; Papillomavirus Humano; Terapia a Laser/métodos; Terapia com Luz de Baixa Intensidade/métodos
ABSTRACT
Introduction: The human papillomavirus (HPV) is a sexually transmitted virus, which can lead to the development of lesions on the skin and mucous membranes. A persistent infection can lead to the occurrence of precursor lesions or cancer in different regions, including vulvar lesions. Case report: Descriptive case report of a physiotherapeutic intervention with therapeutic light emitting diode (LED) in a patient with HPV-induced vulvar lesions who underwent an extensive vaporization procedure. After vaporization, she underwent physiotherapeutic treatment with therapeutic LED to accelerate the healing process, tissue regeneration and minimize pain. A LED blanket was used with 18 red LED diodes – 660 nm and 13 infrared LED diodes 850 nm, being the energy delivered by LED of 1 J every 3 minutes, with 10-minute duration. Two applications were performed during hospitalization, one on the first and the other on the second day after surgery. After hospital discharge, two applications, one per week. After the first two applications of LED in the hospital environment, it was possible to observe, in a subjective way, an improvement in local vascularization. There was also an improvement of local pain, urination after applications and reduction of edema reported by the patient. After two once-a-week outpatient applications, satisfactory healing occurred. Conclusion: LED appears to be a promising resource in the healing of lesions in the vulva caused after laser vaporization, however, further controlled clinical studies are needed to confirm this hypothesis.
Key words: Vulvar Neoplasms/therapy; Papillomavirus, Human; Laser Therapy/methods; Low Intensity Light Therapy/methods.
RESUMEN
Introducción: El virus del papiloma humano (VPH) es un virus de transmisión sexual, que puede provocar el desarrollo de lesiones en la piel y mucosas. Una infección persistente puede provocar lesiones precursoras o cáncer en diferentes regiones, incluidas las lesiones en la vulva. Informe del caso: Caso descriptivo de intervención fisioterapéutica con light emitting diode (LED) terapéutico en paciente con lesiones en la vulva inducidas por VPH, a quien se le realizó un extenso procedimiento de vaporización de lesiones en la vulva. Luego de la vaporización, la paciente se sometió a un tratamiento de fisioterapia con LED terapéutico, con el objetivo de acelerar el proceso de curación, regeneración de tejidos y minimizar el dolor. Se utilizó una manta LED, con 18 diodos LED rojos - 660 nm y 13 diodos LED infrarrojos 850 nm; la energía se entrega mediante LED a 1 J cada tres minutos, permaneciendo durante diez minutos. Se realizaron dos aplicaciones durante la estancia hospitalaria, una el primer día y otra el segundo día postoperatorio. Tras el alta hospitalaria, dos aplicaciones más, una por semana. Luego de las dos primeras aplicaciones de LED, realizadas en el hospital, fue posible observar, subjetivamente, una mejora en la vascularización local. También hubo una mejoría reportada por el paciente, en relación con el dolor local, facilidad para orinar y reducción del edema. Después de dos aplicaciones ambulatorias, una vez por semana, se produjo una cicatrización satisfactoria. Conclusión: El LED parece ser un recurso prometedor en la cicatrización de lesiones en la vulva ocasionadas por vaporización con láser, sin embargo, son necesarios estudios clínicos controlados para confirmar esta hipótesis.
Palabras clave: Neoplasias de la Vulva/terapia; Papillomavirus Humano; Terapia con Láser/métodos; Terapia de luz de baja intensidade/métodos.
INTRODUÇÃO
O papilomavírus humano (HPV) é um vírus sexualmente transmissível que pode levar ao desenvolvimento de lesões na pele e mucosas1. Uma infecção persistente ou reinfecções podem cursar com lesões precursoras e/ou câncer em diferentes regiões, entre as quais, no colo do útero, vagina e vulva2. As cepas oncogênicas do HPV, principalmente o HPV 16 e o 18, são responsáveis pela maioria dos casos de câncer cervical3.
Cerca de 80% das mulheres que desenvolvem lesões intraepiteliais de vulva têm positividade para infecção por HPV4. Entre os fatores de risco associados ao desenvolvimento de lesões vulvares por HPV, ressaltam-se hábitos sexuais, incluindo início precoce da atividade sexual, múltiplos parceiros e relações sexuais desprotegidas, assim como tabagismo, sistema imunológico comprometido e antecedente de líquen escleroso1,5,6.
O diagnóstico ocorre após anamnese e exame físico, geral e ginecológico. A vulvoscopia pode ser necessária, principalmente para direcionar a biópsia que dará o diagnóstico definitivo por meio do estudo histopatológico7. Em alguns casos, as lesões podem regredir espontaneamente sem a necessidade de tratamento específico1, no entanto, em casos persistentes ou mais graves, podem ser recomendados procedimentos como excisão cirúrgica das lesões, crioterapia (congelamento das lesões), cauterização química ou imunoterapia tópica, terapia ablativa com laser de alta intensidade ou terapia fotodinâmica7,8.
A fotobiomodulação obtida por meio da aplicação de laser de baixa intensidade ou light emitting diode (LED) é uma modalidade de terapia na qual se emite luz vermelha e infravermelha. Estudos têm demonstrado que a fotobiomodulação pode ter efeitos benéficos na cicatrização mediante atuação da luz na modulação de processos celulares, como proliferação celular, síntese de colágeno e redução da inflamação local9.
Cirurgias na vulva podem cursar com complicações pós-operatórias, como deiscência e infecção10, que poderiam ser evitadas ou minimizadas com uso da fotobiomodulação, cujos efeitos de aceleração do processo de cicatrização podem promover regeneração mais rápida dos tecidos afetados11. Não existe evidência na literatura da eficácia do uso da fotobiomodulação na cicatrização de lesões vulvares induzidas por HPV, seja por tratamento cirúrgico ou vaporização por laser.
RELATO DO CASO
Relato de caso de intervenção fisioterapêutica com LED terapêutico em uma paciente que realizou vaporização de lesões vulvares. Os dados foram obtidos por meio de registros em prontuário eletrônico e fotográficos.
O trabalho foi submetido à Plataforma Brasil e ao Comitê de Ética em Pesquisa da Universidade Federal de São Paulo, sendo aprovado sob o número de parecer 1.051.996 (CAAE: 44335415.2.0000.5505), em conformidade com as recomendações das diretrizes de ética relacionadas aos estudos que envolvem seres humanos de acordo com a Resolução n.º 466/201212 do Conselho Nacional de Saúde. A paciente foi informada sobre o estudo, tendo concordado e assinado o Termo de Consentimento Livre e Esclarecido (TCLE) para relato de caso e o Termo de Concessão de Imagem.
Paciente de 39 anos, sexo feminino, transplantada renal desde 2008, em acompanhamento no ambulatório de Patologia do Trato Genital Inferior vinculado à Universidade Federal de São Paulo, onde foi diagnosticada em fevereiro de 2019 com carcinoma in situ em lesão papilomatosa de vulva, com margens comprometidas, após biópsia incisional e biópsia vaginal com neoplasia intraepitelial vaginal 1 (NIVA1). Em dezembro de 2019, foi realizada pela equipe médica vaporização focal com laser de CO2 ablativo em face externa de pequeno lábio direito e terço inferior de grande lábio direito.
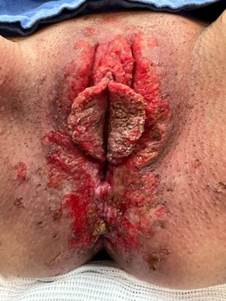
Após diagnóstico e tratamento inicial, foi encaminhada para o ambulatório de Oncologia Ginecológica da instituição, porém, em razão da pandemia de covid-19, perdeu seguimento. A paciente retomou o acompanhamento em fevereiro de 2022, sendo evidenciada condilomatose vulvar extensa, envolvendo grandes e pequenos lábios e região perineal (Figura 1a), com a realização de novas biópsias. A equipe médica concluiu que a paciente teria indicação de vulvectomia; mas, por causa do histórico de transplante renal, seria inviável a ressecção cirúrgica da extensa área lesada, por possibilidade de rejeição do enxerto.
Optou-se pela realização de vaporização com laser de CO2, em centro cirúrgico (Figura 1b), que ocorreu em 1/8/2022.

![]()
![]()
Figura 1. a) antes do procedimento realizado; b) imediatamente após procedimento de vaporização
Após procedimento realizado, a paciente realizou tratamento fisioterapêutico com LED terapêutico visando acelerar o processo cicatricial, regeneração tecidual e minimizar a dor.
Foi utilizada a manta de LED da marca Cosmedical, no tamanho de 12 cm de altura x 10,5 cm de largura x 5 mm de espessura, com 18 diodos de LED vermelho - 660 nm e 13 diodos de LED infravermelho 850 nm; potência média de cada LED de 5 mW (potência total de 360 mW), sendo a energia entregue por LED de 1 J a cada três minutos (Figura 2a). As aplicações consistiram em acoplar a placa de LED, devidamente higienizada e protegida com plástico, diretamente em contato com a região vulvar, deixando-a por dez minutos (Figura 2b).


![]()
![]()
Figura 2. a) placa de LED para região vulvar; b) aplicação do LED
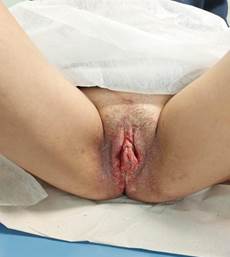
A intervenção consistiu em quatro aplicações de LED na região vulvar da paciente, duas durante a internação hospitalar e duas ambulatorialmente. As duas primeiras aplicações ocorreram em 2/8/2022 e 3/8/2022, na enfermaria de Ginecologia, com melhora da vascularização na região da ferida à avaliação subjetiva (Figuras 3a, b), e relato da paciente de alívio de dor e maior facilidade para urinar. Logo após, a paciente teve alta hospitalar, sendo encaminhada para retorno ambulatorial com fisioterapia em uma semana, passando a realizar aplicações semanais de LED. As duas aplicações ambulatoriais da fotobiomodulação ocorreram com frequência semanal, respectivamente nos dias 9/8/2022 e 16/8/2022, com observação de melhora importante da lesão, optando-se por solicitar retorno dentro de 15 dias (Figuras 3c, d).


![]()
![]()

![]()
![]()
Figura 3. a) vulva após primeira aplicação de LED, no 1o dia após vaporização; b) vulva após segunda aplicação de LED, no 2o dia após vaporização; c) vulva após terceira aplicação de LED; d) vulva após quarta aplicação de LED
No retorno, ocorrido dia 30/8/2022, foi identificada uma lesão branca puntiforme em região de pequenos lábios, sugestiva de recidiva de lesão. Em virtude disso, não foi realizada a aplicação de LED. A paciente foi orientada a realizar novo agendamento médico para melhor avaliação, a fim de determinar segurança da continuidade das aplicações.
Durante a avaliação de seguimento em 15/9/2022, a equipe médica confirmou recidiva de lesão e optou-se por programar nova vaporização com laser, via ambulatorial.
DISCUSSÃO
O efeito da fotobiomodulação no processo cicatricial e no controle álgico é bem descrito na literatura9, mas sem evidência específica sobre sua ação em lesões vulvares. Neste relato de caso, após as duas primeiras aplicações de LED realizadas no ambiente hospitalar, foi possível observar, de maneira subjetiva, uma melhora da vascularização local, do relato de dor e do edema, refletindo em maior facilidade de urinar, conforme a paciente verbalizou após a segunda aplicação. Após a alta, foi observado que, no curto período de duas semanas, com uma aplicação do LED por semana, a paciente obteve cicatrização satisfatória das lesões geradas após vaporização a laser.
Acredita-se que a terapia com luz de baixa intensidade possa estimular os processos de cicatrização e regeneração tecidual por meio de efeitos fotoquímicos e fotoinduzidos nas células, por modular a expressão de fatores de crescimento, promover a angiogênese, reduzir a inflamação e aumentar a proliferação celular11. Esses efeitos podem contribuir para a cicatrização e regeneração dos tecidos afetados pelas lesões vulvares por HPV11 pós-tratamento. Foi visível a melhora da vascularização local, evidenciada imediatamente após a aplicação da placa de LED, nos dois atendimentos durante a internação hospitalar.
A vaporização, tratamento das lesões induzidas pelo HPV da paciente deste estudo de caso, cursou com uma lesão vulvar cicatricial extensa. Em razão da gravidade dos impactos causados na vida das mulheres acometidas com lesões vulvares, faz-se necessária a comprovação de um tratamento eficaz, capaz de minimizar as sequelas geradas pelo tratamento realizado nas lesões e acelerar o processo de recuperação. A placa de LED é um dispositivo de fácil aplicação, baixo custo e sem qualquer desconforto relatado pela paciente durante as aplicações, sendo um recurso promissor para aceleração de processo cicatricial após procedimentos vulvares.
Em relação à recidiva do condiloma apresentada pela paciente, não há estudos que comprovem a sua relação com a fotobiomodulação, por outro lado, a imunossupressão, característica de pacientes como a deste relato, que é transplantada, é um fator de risco importante para recidivas de lesões induzidas por HPV13.
Este estudo limita-se a um relato de caso. Estudos controlados randomizados são necessários para fornecer evidências robustas sobre a eficácia e segurança dessa abordagem terapêutica após vaporização de lesões vulvares induzidas pelo HPV. Além disso, é importante considerar que a fotobiomodulação pode ter variações em relação aos parâmetros utilizados, como comprimento de onda, dose de energia, protocolos de tratamento e tempo de exposição, o que pode influenciar nos resultados. Este relato de caso, no entanto, pode direcionar a necessidade de aprofundamento científico sobre o tema.
CONCLUSÃO
O aumento da circulação local, o alívio da dor e do edema, com maior facilidade de urinar, foram efeitos encontrados após aplicação de LED no pós-operatório recente de vaporização vulvar de lesões induzidas por HPV, com cicatrização satisfatória após curto período. No entanto, por ser um relato de caso, não é possível afirmar que foram efeitos da intervenção, em vez de curso natural do processo cicatricial, visto não se tratar de um ensaio clínico controlado. O presente caso teve como objetivo contribuir com a comunidade científica, a fim de alertar para a necessidade de estudos futuros sobre o tema, visto que aparentemente o LED é um recurso promissor na cicatrização de lesões na vulva, resultante do tratamento de vaporização com laser.
CONTRIBUIÇÕES
Todos os autores contribuíram substancialmente na concepção e/ou no planejamento do estudo; na obtenção, análise e interpretação dos dados; na redação e revisão crítica; e aprovaram a versão final a ser publicada.
DECLARAÇÃO DE CONFLITO DE INTERESSES
Nada a declarar.
FONTES DE FINANCIAMENTO
Não há.
REFERÊNCIAS
1. Oliveira AKSG, Jacyntho CMA, Tso FK, et al. “HPV infection - screening, diagnosis and management of HPV-induced lesions”. Rev Bras Ginecol Obstet. 2021;43(3):240-6. doi: https://doi.org/10.1055/s-0041-1727285
2. Kamolratanakul S, Pitisuttithum P. “Human papillomavirus vaccine efficacy and effectiveness against cancer”. Vaccines. 2021;9(12):1413, doi: https://doi.org/10.3390/vaccines9121413
3. Shapiro G. “HPV vaccination: an underused strategy for the prevention of cancer”. Curr Oncol. 2022;29(5):3780-92. doi: https://doi.org/10.3390/curroncol29050303
4. Hoang LN, Parque KJ, Soslow RA, et al. “Squamous precursor lesions of the vulva: current classification and diagnostic challenges”. Pathology. 2016;48(4):291-302. doi: https://doi.org/10.1016/j.pathol.2016.02.015
5. Thuijs NB, Beurden MV, Bruggink AH, et al. “Vulvar intraepithelial neoplasia: incidence and long-term risk of vulvar squamous cell carcinoma”. Inter J Cancer. 2021;148(1):90-98. doi: https://doi.org/10.1002/ijc.33198
6. Preti M, Scurry J, Marchitelli CE, et al. Vulvar intraepithelial neoplasia. Best pract res Clin obstet gynaecol. 2014;28(7)1051-62. doi: https://doi.org/10.1016/j.bpobgyn.2014.07.010
7. Federação Brasileira das Associações de Ginecologia e Obstetrícia. Lesões pré-invasivas da vulva, da vagina e do colo uterino. Protocolos Febrasgo. São Paulo: FEBRASGO; 2021. (Ginecologia, n. 7).
8. LeBreton M, Caixa I, Brousse S, et al. Vulvar intraepithelial neoplasia: classification, epidemiology, diagnosis, and management. J Gynecol Obstet Hum Reprod (Online). 2020;49(9):101801. doi: https://doi.org/10.1016/j.jogoh.2020.101801
9. Kohli N, Jarnagin B, Stoehr AR, et al. An observational cohort study of pelvic floor photobiomodulation for treatment of chronic pelvic pain. J comp eff res (Online). 2021;10(17):1291-9. doi: https://doi.org/10.2217/cer-2021-0187
10. Rahm C, Adok C, Dahm-Kähler P, et al. Complications and risk factors in vulvar cancer surgery – a population-based study. Eur j surg oncol. 2022;48(6):1400-6. doi: https://doi.org/10.1016/j.ejso.2022.02.006
11. René‐Jean B, Epstein JB, Nair RG, et al. Safety and efficacy of photobiomodulation therapy in oncology: a systematic review. Cancer Med. 2020;9(22):8279-300. doi: https://doi.org/10.1002/cam4.3582
12. Conselho Nacional de Saúde (BR). Resolução n° 466, de 12 de dezembro de 2012. Aprova as diretrizes e normas regulamentadoras de pesquisas envolvendo seres humanos. Diário Oficial da União, Brasília, DF. 2013 jun 13; Seção I:59.
13. Satmary W, Holschneider CH, Morena LL, et al. Vulvar intraepithelial neoplasia: risk factors for recurrence. Gynecol Oncol. 2018;148(1):126-31. doi: https://doi.org/10.1016/j.ygyno.2017.10.029
Recebido em 27/2/2024
Aprovado em 27/3/2024
Editora-científica: Anke Bergmann. Orcid iD: https://orcid.org/0000-0002-1972-8777
![]()
Este é um artigo publicado em acesso aberto (Open Access) sob a licença Creative Commons Attribution, que permite uso, distribuição e reprodução em qualquer meio, sem restrições, desde que o trabalho original seja corretamente citado.