ARTIGO
ORIGINAL
Perfil Odontológico dos Pacientes em Uso de Bisfosfonatos em um Hospital
Oncológico
Dental Profile of Patients
Using Bisphosphonates at an Oncological Hospital
Perfil Dental de
Pacientes que Utilizan Bisfosfonatos en un Hospital Oncológico
https://doi.org/10.32635/2176-9745.RBC.2024v70n3.4731
Jade Fontenele Tagliabue¹; Lísia Daltro Borges
Alves²; Héliton Spíndola Antunes³
1-3Instituto Nacional de Câncer
(INCA), Divisão de Pesquisa Clínica e Desenvolvimento Tecnológico. Rio de
Janeiro (RJ), Brasil.
1E-mail:
jade.tagliabue12@edu.inca.gov.br. Orcid iD: https://orcid.org/0000-0001-9686-1590
2E-mail:
lisia.alves@ensino.inca.gov.br. Orcid iD: https://orcid.org/0000-0001-6779-8692
3E-mail: hspindola@inca.gov.br.
Orcid iD: https://orcid.org/0000-0002-1076-8019
Endereço para correspondência: Jade
Fontenele Tagliabue. Divisão de Pesquisa Clínica do INCA. Rua André Cavalcanti,
37 – Centro. Rio de Janeiro (RJ), Brasil. CEP 20230-130. E-mail:
jade.tagliabue12@edu.inca.gov.br
RESUMO
Introdução: Os
bisfosfonatos são usados no tratamento de condições ósseas como metástases
ósseas de tumores sólidos e mieloma múltiplo. Esses medicamentos podem causar
osteonecrose dos maxilares, efeito adverso incomum que prejudica a qualidade de
vida dos pacientes. Objetivo: Descrever o perfil clínico-epidemiológico
dos pacientes em uso de bisfosfonatos do Instituto Nacional de Câncer. Método:
Estudo transversal retrospectivo, com informações de prontuários de pacientes
atendidos na seção de odontologia entre 2018 e 2022. Resultados: Entre
os 108 pacientes incluídos de acordo com os critérios do estudo, a maioria era
do sexo masculino (56,5%), acima de 50 anos (82,4%), com mieloma múltiplo
(76,9%). O pamidronato dissódico foi o bisfosfonato mais prescrito (37,0%), na
dose de 90 mg (94,7%), mensalmente (74,3%), para tratamento de mieloma múltiplo
(77,8%). As consultas odontológicas ocorreram predominantemente antes e durante
o uso dos bisfosfonatos, embora a quantidade de consultas tenha sido maior após
o uso. Os pacientes foram majoritariamente dentados e usuários de próteses
insatisfatórias. A mobilidade dentária foi mais comum antes do bisfosfonato
(60,9%), e também nesse momento o procedimento que teve maior demanda foi a
exodontia (45,8%). Já no decorrer e após, os mais realizados foram as raspagens
(51,3%). As lesões periapicais foram os achados radiográficos mais comuns antes
e durante o tratamento, e a rarefação óssea após. Dois pacientes (1,85%)
apresentaram osteonecrose em mandíbula. Conclusão: Foram observados alta
demanda de cuidados odontológicos invasivos antes do tratamento, perda de follow-up
após e maior demanda por procedimentos conservadores para manutenção da saúde bucal.
Palavras-chave: Neoplasias Bucais/tratamento farmacológico; Difosfonatos/efeitos adversos; Assistência
Odontológica; Perfil de Saúde.
ABSTRACT
Introduction: Bisphosphonates are used in the treatment of bone
conditions such as bone metastases from solid tumors and multiple myeloma. They
can cause osteonecrosis of the jaw, an uncommon adverse effect that damages the
patients' quality of life. Objective: Describe the
clinical-epidemiological profile of patients using bisphosphonates at the
National Cancer Institute. Method: Retrospective cross-sectional study
based on patient’s dentistry charts from 2018 to 2022. Results: Among
the 108 patients included according to the study criteria, the majority were
males (56.5%), over 50 years old (82.4%), diagnosed with multiple myeloma
(76.9%). Disodium pamidronate was the most prescribed bisphosphonate (37.0%),
at a dose of 90 mg (94.7%), administered monthly (74.3%), primarily for the
treatment of multiple myeloma (77.8%). Dental consultations predominantly
occurred before and during the use of bisphosphonate, although there was an
increased frequency of consultations after use. Most of the patients had teeth
and used unsatisfactory prosthetics. Tooth mobility was more common before
bisphosphonate use (60.9%), with tooth extraction being the most demanded
procedure at that time (45.8%). Subsequently and thereafter, dental scaling
procedures were most frequently performed (51.3%). Periapical lesions were the
most common radiographic findings before and during treatment, while bone
rarefaction occurred afterward. Two patients (1.85%) developed jaw
osteonecrosis. Conclusion: These results highlight a high demand for
invasive dental care before treatment, loss of follow-up thereafter, and an
increased need for conservative procedures to maintain oral health.
Key words: Mouth Neoplasms/drug therapy; Diphosphonates/adverse effects;
Dental Care; Health Profile.
RESUMEN
Introducción: Los bifosfonatos se utilizan
en el tratamiento de condiciones óseas como las metástasis óseas de tumores
sólidos y el mieloma múltiple. Pueden causar osteonecrosis de los maxilares, un
efecto adverso poco común que afecta la calidad de vida de los pacientes. Objetivo:
Describir el perfil clínico-epidemiológico de los pacientes que utilizan
bifosfonatos en el Instituto Nacional del Cáncer. Método: Estudio
transversal retrospectivo basado en registros de pacientes de la Sección de
Odontología entre 2018 y 2022. Resultados: De los 108 pacientes
incluidos según los criterios del estudio, la mayoría eran hombres (56,5%),
mayores de 50 años (82,4%) y con mieloma múltiple (76,9%). El pamidronato
disódico fue el bifosfonato más recetado (37,0%), en dosis de 90 mg (94,7%),
administrado mensualmente (74,3%), principalmente para el tratamiento del
mieloma múltiple (77,8%). Las consultas odontológicas ocurrieron
predominantemente antes y durante el uso de bifosfonatos, aunque hubo un mayor
número de consultas después del inicio del tratamiento. Los pacientes con
dientes y los usuarios de prótesis inadecuadas eran la mayoría. La movilidad
dental fue más común antes de iniciar el tratamiento con bifosfonatos (60,9%),
siendo la extracción dental el procedimiento más demandado en ese momento
(45,8%). Posteriormente y en adelante, los procedimientos más realizados fueron
los raspados dentales (51,3%). Las lesiones periapicales fueron los hallazgos
radiográficos más comunes antes y durante el tratamiento, mientras que la
rarefacción ósea se observó posteriormente. Dos pacientes (1,85%) desarrollaron
osteonecrosis de mandíbula. Conclusión: Estos resultados subrayan una
alta demanda de atención dental invasiva antes del tratamiento, una pérdida de
seguimiento posterior y una mayor necesidad de procedimientos conservadores
para mantener la salud bucal.
Palabras clave: Neoplasias de la Boca/tratamiento
farmacológico; Disfosfonatos/efectos adversos; Atención Odontológica; Perfil
de Salud.
INTRODUÇÃO
Os bisfosfonatos (BF) são uma classe
de medicamentos com ação farmacológica voltada para o manejo de lesões
resultantes de perda óssea1. Eles possuem grande relevância no tratamento de metástase
óssea de tumores sólidos, uma complicação comum do câncer que afeta a qualidade
de vida e a sobrevida dos pacientes2. Nesse contexto, também podem ser indicados para o
tratamento de mieloma múltiplo (MM) e de outras condições como osteoporose e
osteopenia, além de alterações metabólicas como doença de Paget e osteogênese
imperfeita3.
O mecanismo de ação dos BF consiste
na atividade inibitória específica de osteoclastos, resultando em alteração do
processo de remodelação óssea do organismo4. O BF de maior destaque e uso é o
ácido zoledrônico, com propriedades inibitórias de atividade osteoclástica mais
potente que outros medicamentos da mesma classe, a exemplo do pamidronato de
sódio2,5. Os
padrões atuais de tratamento para metástase óssea envolvem os BF e o
denosumabe, anticorpo monoclonal inibidor do RANK-L, estrutura responsável pela
formação e ativação osteoclástica6-8. O advento das drogas
antirreabsortivas vem sendo acompanhado por estudos e relatos de caso de
osteonecrose dos maxilares relacionada a medicamentos (ONMIM)6,7. Sob essa perspectiva, fatores de
risco locais na cavidade oral, como a presença de infecções e doença
periodontal (DP), podem estar envolvidos no processo de remodelação óssea
comprometido pelos BF7,8.
É uma condição incomum, de manejo
desafiador, com potencial de agravo na qualidade de vida dos pacientes, que
requer uma abordagem multiprofissional e integrada8,9. Apresenta uma incidência com taxas
que variam de 1% a 4% nos primeiros dois anos para 3,8-18% após dois anos, para
pacientes oncológicos em uso de BF intravenosos (IV) e de denosumabe,
respectivamente10. É importante ressaltar que tais taxas variam de acordo com o tipo de
droga, indicação terapêutica, via de administração, dose e tempo de tratamento11.
O Instituto Nacional de Câncer (INCA)
faz parte da rede de atenção especializada de alta complexidade do Sistema
Único de Saúde (SUS), sendo considerado um centro de referência no tratamento
oncológico no Brasil12. Apesar
de apresentar os BF incorporados na lista de medicamentos da instituição13,
observa-se que carecem estudos do INCA relacionados às reações adversas dos
medicamentos. Dessa forma, este estudo tem como objetivo descrever o perfil
clínico-epidemiológico dos pacientes em uso de BF do Hospital do Câncer I
(HCI)/INCA, atendidos na seção de odontologia da instituição.
MÉTODO
Estudo transversal retrospectivo, no HCI/INCA, com pacientes que
receberam pelo menos três doses consecutivas de pamidronato dissódico ou ácido
zoledrônico IV entre janeiro de 2018 e dezembro de 2022; compareceram à seção
de odontologia e possuíam radiografia panorâmica no arquivo radiológico da
seção, no período estabelecido. Pacientes que apresentaram perda de
acompanhamento de no mínimo um ano na clínica de origem ou
descontinuidade das aplicações dos BF e histórico prévio de radioterapia na
região de cabeça e pescoço foram excluídos.
Após a aplicação dos critérios mencionados, 108 casos
compuseram a população final deste estudo (Figura 1).
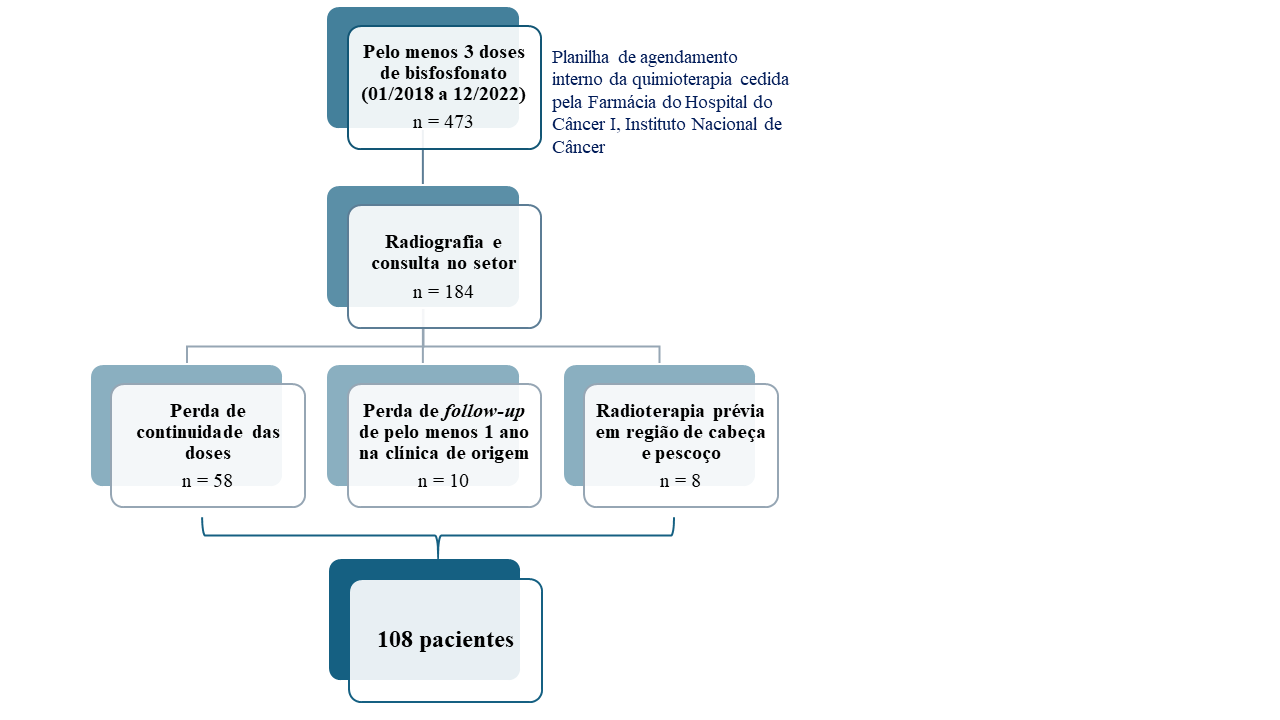
Figura 1. Fluxograma de inclusão e exclusão dos
pacientes no estudo
Os dados foram coletados por um cirurgião-dentista
mediante um formulário padrão. Foram avaliados os registros dos prontuários
físicos e eletrônicos da instituição, e das radiografias panorâmicas
armazenadas no programa Eagle 3D®. As variáveis de interesse foram: sexo, idade, identificação
étnico-racial, diagnóstico oncológico e tratamento realizado, comorbidades no
momento do diagnóstico, assim como o histórico familiar de câncer, tabagismo,
etilismo e medicações de uso contínuo. Também foram registrados a indicação do
medicamento, tipo de BF, dosagem, prescrição inicial e frequência de uso.
Quanto às variáveis odontológicas, os dados coletados consistiram em momento da
consulta na odontologia (pré, durante ou após o uso do BF), motivos de parecer
para a odontologia e clínica solicitante. Para cada momento de visita no setor
foram coletadas informações clínicas referentes a: quantidade de consultas
realizadas, características orais (número de dentes, uso, tipo e condição de
prótese, higiene oral, gengivite), alterações dentárias (resto radicular,
cárie, fratura dentária, mobilidade dentária), e alterações de tecido mole ou
ósseas. Ademais, foram registrados os procedimentos realizados (exodontia,
restauração, raspagem), a presença de osteonecrose e atraso de cicatrização
óssea.
Para a avaliação radiográfica, as imagens foram analisadas em um
visualizador de imagens, em computador com monitor de 17 polegadas, em um
ambiente com baixa luminosidade, por um cirurgião-dentista treinado e em um
único momento. Iniciou-se pelo 1º
quadrante, seguindo para o 2º, 3º e 4º. Primeiro, foi contabilizado o número de
dentes presentes (considerando todos os
elementos na radiografia – erupcionados, restos radiculares, inclusos e
supranumerários); depois foram avaliados os elementos presentes (sentido
corono-apical); estruturas de suporte, seios
maxilares, côndilos, processos coronoides e ligamento estilo-hioideo14.
Nessa análise, observou-se a presença de dentes inclusos, rarefação óssea,
imagens radiolúcidas sugestivas de lesão periapical, aspecto de saca-bocado,
alvéolo em reparação, espessamento do espaço do ligamento periodontal e
sequestro ósseo.
Os dados foram registrados em uma ficha de coleta
padronizada e submetidos à análise descritiva por meio do Statistical
Package for the Social Sciences (SPSS)15, versão 17.0. Para as
variáveis qualitativas, foram utilizadas tabelas de frequências, enquanto para
as variáveis quantitativas foram adotadas medidas descritivas, como mediana e
valores mínimo e máximo.
Para a análise dos dados epidemiológicos, o uso de BF e consultas
odontológicas, foi considerado o número total de pacientes. Considerou-se o
número total de pacientes assistidos em cada momento, visto que cada paciente
poderia ter sido consultado em um ou mais momentos, para a análise dos dados
referentes ao número de consultas, características orais e de procedimentos. E,
no caso da análise dos dados radiográficos, foi levado em conta o número total
de radiografias realizadas, considerando que os pacientes poderiam possuir uma
ou mais radiografias.
O presente estudo foi aprovado pelo Comitê de Ética em Pesquisa (CEP),
sob número de parecer 6.166.540 (CAAE: 66918223.1.0000.5274), com base na
Resolução n.º 466/201216 do Conselho Nacional de Saúde.
RESULTADOS
A população do estudo englobou 108
pacientes. Predominaram homens (56,5%), com a mediana de idade de 60 anos
(28-88 anos) e pardos (48,6%). O MM foi o diagnóstico oncológico mais frequente
(76,9%) e os pacientes foram tratados principalmente com quimioterapia (43,4%)
e corticoterapia (19,3%). No momento do diagnóstico, a maioria dos pacientes
negou tabagismo (62,0%), etilismo (56,8%) ou histórico familiar de câncer
(56,6%). A principal comorbidade reportada foi a hipertensão arterial sistêmica
(HAS) (47,1%) seguida da diabetes mellitus (DM) (15,7%), estando 65,9%
desses indivíduos em uso de medicamentos contínuos (Tabela 1).
Tabela 1. Dados epidemiológicos
|
Variáveis
|
n
|
%
|
|
Sexo
|
|
|
|
Feminino
|
47
|
43,5
|
|
Masculino
|
61
|
56,5
|
|
Etnia/raçaᵃ
|
|
|
|
Branco
|
41
|
39,0
|
|
Pardo
|
51
|
48,6
|
|
Preto
|
13
|
12,4
|
|
Idade no
diagnóstico
|
|
|
|
Mediana
(mín.-máx.)
|
60,50
(28-88)
|
|
28-37
|
4
|
3,7
|
|
38-47
|
15
|
13,9
|
|
48-57
|
24
|
22,2
|
|
58-67
|
45
|
41,7
|
|
68-77
|
18
|
16,7
|
|
78-87
|
1
|
0,9
|
|
88-97
|
1
|
0,9
|
|
Diagnóstico
oncológico
|
|
|
|
Mieloma
múltiplo
|
83
|
76,9
|
|
Plasmocitoma
solitário sacral
|
2
|
1,9
|
|
Próstata
|
21
|
19,4
|
|
Pulmão
|
2
|
1,9
|
|
Tratamento
oncológicoᵇ
|
|
|
|
Cirurgia
|
19
|
7,8
|
|
Corticoterapia
|
47
|
19,3
|
|
Hormonioterapia
|
20
|
8,2
|
|
Imunoterapia
|
2
|
0,8
|
|
Quimioterapia
|
106
|
43,4
|
|
Radioterapia
|
46
|
18,9
|
|
Terapia-alvo
|
4
|
1,6
|
|
Tabagismoᶜ
Atual
|
7
|
7,6
|
|
Prévio
|
28
|
30,4
|
|
Nunca
|
57
|
62,0
|
|
Etilismoᵈ
|
|
|
|
Atual
|
19
|
21,6
|
|
Prévio
|
19
|
21,6
|
|
Nunca
|
50
|
56,8
|
|
Comorbidades
no diagnósticoe,f
|
|
|
|
Câncer
prévio
|
14
|
11,6
|
|
Cardiopatia
|
7
|
5,8
|
|
Diabetes
mellitus
|
19
|
15,7
|
|
DPOC
|
1
|
0,8
|
|
HAS
|
57
|
47,1
|
|
Outros
|
23
|
19,0
|
|
Histórico
familiar de câncer no diagnósticoᵍ,h
|
|
|
|
Não
|
43
|
56,6
|
|
Sim
|
33
|
43,4
|
|
Medicações
no diagnósticoi,j
|
|
|
|
Não
|
31
|
34,1
|
|
Sim
|
60
|
65,9
|
|
Legendas: ᵃ = 3 dados ausentes; ᵇ = os
pacientes podem ter feito mais de um tratamento oncológico; ᶜ = 16 dados
ausentes; ᵈ = 20 dados ausentes; ᵉ = 2 dados ausentes; ᶠ = os pacientes podem
apresentar mais de uma comorbidade; ᵍ = 32 dados ausentes; ʰ = os pacientes
podem apresentar mais de um histórico familiar anterior de câncer; ᶦ = 17
dados ausentes; ʲ = os pacientes podem fazer uso de mais de uma medicação;
HAS = hipertensão arterial sistêmica; e DPOC = doença pulmonar obstrutiva
crônica.
|
|
|
O pamidronato dissódico isolado (37,0%) foi o BF prescrito na
maioria dos casos, com dose de 90 mg (94,7%), em aplicações mensais (74,3%) e
para o tratamento do MM (77,8%). Os pacientes realizaram, em sua maioria, um
total de cinco a nove doses (37,0%), em uma mediana de oito (8-2) doses.
A primeira consulta na seção de odontologia foi majoritariamente antes de iniciar o
tratamento (48,1%), com o objetivo de realizar o preparo odontológico pré-BF
(50,0%) e pré-transplante de células-tronco hematopoiéticas (TCTH) (25,5%),
encaminhados pelo setor de hematologia (50,0%). Considerando a continuidade das
consultas odontológicas, a maioria compareceu em apenas um período, sendo 24,2%
durante o uso do BF e 22,2% antes. Apenas 8,3% dos pacientes compareceram às
consultas odontológicas em todos os momentos.
Quanto às características clínicas, a maioria dos indivíduos
era dentada nos três momentos de avaliação (pré, durante e após BF), com uma
mediana respectiva de 14,75, 13,96 e 15,33 dentes. Ainda, a maioria possuía
higiene oral satisfatória. O uso de próteses dentárias foi majoritário em todos
os momentos de avaliação (representando 80,0%, 96,3% e 90,9% nos momentos pré,
durante e após BF), com condição insatisfatória e a prótese total removível
(PTR) o tipo mais predominante. A mobilidade dentária foi mais observada no
momento pré-BF (60,9%), assim como a presença de restos radiculares (19,6%). As
lesões de cárie foram mais observadas no momento durante BF (44,6%) e as
fraturas dentárias foram pouco observadas em todos os momentos de avaliação.
Quanto às alterações de tecido mole, ocorreram com maior frequência no momento
pós-BF (23,3%), com achados como úlcera traumática pelo uso de prótese
desadaptada e fístula em região de exposição óssea, registrada na categoria de
alteração de tecido ósseo (6,7%) (Tabela 2).
Tabela 2. Características orais registradas
|
Variáveis
|
Pré-BF (n = 59)
|
Durante BF (n = 78)
|
Pós-BF (n = 33)
|
|
n
|
%
|
n
|
%
|
n
|
%
|
|
Exodontiaᵃ
|
|
|
|
|
|
|
|
Não
|
32
|
54,2
|
66
|
84,6
|
27
|
84,4
|
|
Sim
|
27
|
45,8
|
12
|
15,4
|
5
|
15,6
|
|
Quantidade de dentes extraídos
|
|
|
|
|
|
|
|
Mediana (mín.-máx.)
|
2,38 (1-6)
|
2,83 (1-7)
|
2,6 (1-6)
|
|
Restauraçãoᵇ
|
|
|
|
|
|
|
|
Não
|
40
|
67,8
|
50
|
65,8
|
20
|
62,5
|
|
Sim
|
19
|
32,2
|
26
|
34,2
|
12
|
37,5
|
|
Quantidade de dentes restaurados
|
|
|
|
|
|
|
Mediana (mín.-máx.)
|
2,50 (1-7)
|
2,42 (1-9)
|
4,38 (1-12)
|
|
Raspagemᵇ
|
|
|
|
|
|
|
|
Não
|
39
|
66,1
|
37
|
48,7
|
20
|
62,5
|
|
Sim
|
20
|
33,9
|
39
|
51,3
|
12
|
37,5
|
|
Outrosᶜ
|
|
|
|
|
|
|
|
Não
|
48
|
87,3
|
60
|
80,0
|
18
|
58,1
|
|
Sim
|
7
|
12,7
|
15
|
20,0
|
13
|
41,9
|
|
Legendas: ᵃ = 1 dado ausente no momento pós-BF; ᵇ =
2 e 1 dados ausentes nos momentos durante e pós-BF, respectivamente; e ᶜ = 4,
3 e 1 dados ausentes, respectivamente.
|
Em relação às
intercorrências orais relacionadas aos BF, dois pacientes apresentaram atraso
de cicatrização após exodontia no momento durante o BF, enquanto três
apresentaram no momento pós-BF. Houve ainda o registro de dois pacientes com
exposição óssea em mandíbula no momento pós-BF, apresentando imagem radiolúcida
difusa (osteólise) associada à imagem radiopaca (sequestro ósseo) compatível
com o diagnóstico de ONMIM (Figuras 2A e B). A incidência de ONMIM na população
estudada foi de 1,85%.
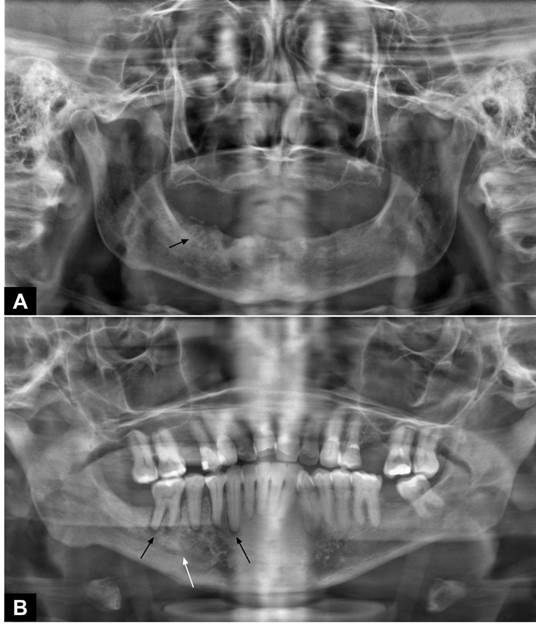
Figura 2. Radiografia
panorâmica dos dois pacientes com diagnóstico clínico e radiográfico de ONMIM; A
- Alteração do trabeculado, com aumento dos espaços medulares na região
posterior de mandíbula direita (seta preta); B - Aumento do espaço
correspondente ao ligamento periodontal dos dentes 43 a 46 (setas brancas),
associado à integridade da crista óssea desses elementos e ausência de provável
causa odontogênica. Nota-se, ainda, alteração do trabeculado ósseo, com aumento
da quantidade de trabéculas ósseas, na região posterior da mandíbula do lado
direito, estendendo-se da mesial do dente 45 à raiz mesial do dente 46 (seta
preta)
DISCUSSÃO
O presente estudo constatou a indicação dos BF para
indivíduos com diagnóstico de MM (76,9%), seguido de câncer de próstata (19,4%)
e pulmão (1,9%), corroborando a indicação usual dos BF. A incidência observada
na literatura de metástase óssea é de 65-90% para câncer de próstata e de
65-75% em câncer de mama2. Quanto ao MM, observa-se comprometimento ósseo nos
pacientes em 70-95% dos casos4. Vale ressaltar que no INCA há uma divisão institucional em
quatro principais unidades, com endereços físicos distintos. O HCI destina-se
ao cuidado oncológico dos cânceres do aparelho digestivo, respiratório,
urinário, de cabeça e pescoço, de cérebro e coluna vertebral, e da pele, assim
como as neoplasias hematológicas, enquanto o HCII atende os cânceres
ginecológicos e tumores do tecido ósseo e conectivo. Os pacientes com tumores
de mama são tratados no HCIII, e o HCIV destina-se aos pacientes em cuidados
paliativos13.
Dessa forma, o quantitativo predominante de MM é retrato da população assistida
pelo HCI, que foi o campo de estudo.
O MM é uma neoplasia hematológica que vem apresentando
aumento gradual de incidência, com discreta predominância no sexo masculino, a
partir da quinta década de vida16, corroborando os dados deste estudo em relação ao
diagnóstico dos pacientes. Quanto à identificação étnico-racial, a maioria foi
parda, o que vai de acordo com o Censo Demográfico de 2022, no qual a maioria
da população brasileira se declarou parda18.
O ácido zoledrônico é o BF mais utilizado pela sua potente atividade
terapêutica2,19. Entretanto, no presente estudo observou-se maior frequência do
pamidronato dissódico, tanto de forma isolada quanto concomitante com o ácido
zoledrônico. É importante ressaltar que este é um BF de terceira geração,
incorporado na lista de medicamentos do SUS desde 2019. Em contrapartida, o
pamidronato foi retirado do INCA em 2021, o que explicaria a divergência em relação
à literatura13.
A ONMIM é um evento adverso relacionado ao uso de BF,
sobretudo, por períodos prolongados e pela via IV20,21. Cerca de 1,6% a 18% dos pacientes oncológicos que
fazem uso de antirreabsortivos
desenvolvem ONMIM10 e, em torno de 90% dos casos, há uma relação
direta com a administração IV em altas doses3,9. Da amostra, 1,85% apresentaram a
ONMIM, corroborando o discutido, apesar do espaço de tempo reduzido do
estudo. No entanto, deve-se ressaltar a grande perda de acompanhamento
constatada, uma vez que dos 108 pacientes, apenas 33 compareceram pós-BF para
avaliação e 17 realizaram radiografia panorâmica.
O tratamento odontológico prévio ao tratamento
antirreabsortivo vem sendo associado a uma redução do risco de desenvolvimento
da ONMIM2,22
e o encaminhamento ao cirurgião-dentista por parte da equipe médica é de suma
importância para o sucesso terapêutico do paciente23. O presente estudo observou que
48,1% dos pacientes compareceram à primeira consulta odontológica antes de
iniciar o tratamento com BF. De forma similar, no Centro Universitário de
Melbourne, na Austrália, a taxa de encaminhamento foi de 45%, enquanto em um
estudo multicêntrico em Seul, Coreia do Sul, a taxa foi de 30%24,25. Esses dados evidenciam que a taxa
de encaminhamento ainda é baixa, reforçando a necessidade de conscientização e
educação continuada dos médicos prescritores dessas terapias.
Considerando que a maioria dos pacientes possuía diagnóstico
de MM, e que além do uso de BF, o TCTH pode estar incluído no seu tratamento26, os principais motivos de
encaminhamento foram para avaliação pré-tratamento oncológico, solicitados pela
equipe de hematologia.
O número de consultas odontológicas foi maior durante o
tratamento com BF, com poucos registros de acompanhamento após o término da
terapia. Isso corrobora alguns estudos que apontam uma baixa adesão à
continuidade de acompanhamento a longo prazo após a finalização do tratamento
oncológico. No entanto, tal fato apresenta ainda literatura limitada acerca dos
motivos da baixa adesão27,28.
Observou-se maior número de pacientes atendidos no decorrer
e no pré-BF, assim como constatou-se um aumento gradual na demanda por
consultas e procedimentos ao analisar pré, durante e pós-BF. Deve-se ressaltar
que a literatura atual carece de dados sobre atendimentos odontológicos dessa
população, dificultando a comparação de dados e a avaliação da redução de
eventos adversos como a ONMIM em pacientes que consultaram um
cirurgião-dentista antes do tratamento com BF.
No momento pré-BF, a maioria dos indivíduos era dentada,
entretanto, observou-se elevada frequência de dentes com mobilidade, lesões de
cárie e restos radiculares, que resultaram na necessidade de procedimentos como
extrações dentárias e restaurações. Esses dados refletem um cenário no qual a
população brasileira ainda não busca atendimento odontológico regular e
preventivo. Dessa forma, diante do diagnóstico oncológico e da indicação do BF,
têm-se múltiplas e elevadas demandas por procedimentos de caráter intervencionista.
As próteses orais podem configurar-se como potencial fator de
risco para o desenvolvimento da ONMIM, sendo a região posterior na face lingual
da mandíbula a mais comumente acometida29. No presente estudo, a
maioria dos pacientes relatou o uso de prótese removível que apresentava
condições insatisfatórias, o que reforça a necessidade de acompanhamento e
ajustes frequentes nesses pacientes.
A cárie e a DP também podem ser configuradas como fatores de
risco para a ONMIM, e um número crescente de estudos sugere que, antes do
procedimento cirúrgico, a osteonecrose pode já estar presente, por meio da
disseminação de bactérias pela estrutura dentária e das bolsas periodontais até
o osso alveolar9,30. Song et al. analisaram pacientes oncológicos com ONMIM e relataram que
a extração dentária é um fator causal em aproximadamente dois terços dos
pacientes, enquanto uma extração oral coincidente à infecção é encontrada em
cerca de metade dos pacientes2,31. Kwoen et al.32
discutem ainda que como a DP é a causa mais comum (>60%) de extração
dentária em pacientes com idade a partir de 45 anos, ela pode ser um
fator-chave subvalorizado para a ocorrência de ONMIM32.
As lesões cariosas foram mais frequentes durante e após o uso
do BF em comparação com o pré-BF, e, consequentemente, houve uma maior demanda
por restaurações nesses momentos. De forma similar, observou-se uma maior
necessidade de raspagem durante e após o uso do BF em comparação com o pré-BF.
Esses dados provavelmente representam a evolução dessas doenças e evidenciam um
cenário preocupante em relação à manutenção de cuidado oral ativo pelos
próprios pacientes33.
D’Agostino et al.9 demonstraram em seu estudo que
a higiene oral esteve relacionada com a classificação de estádios mais graves
da ONMIM. Nesse sentido, a literatura aponta que um tratamento odontológico
preventivo, contínuo e focado no cuidado oral é elemento chave para a diminuição
de incidência.
O achado mais frequente nas radiografias panorâmicas foi a
imagem radiolúcida sugestiva de lesão periapical, que se torna relevante nesse
contexto por ser consequência da presença de uma infecção oral e,
consequentemente, representar um fator de risco para a ONMIM34. No presente estudo, destacaram-se
ainda rarefação óssea e múltiplas imagens radiolúcidas em aspecto de
saca-bocado, típicas do MM, caracterizado por lesões osteolíticas focais que
podem apresentar ou não áreas de rarefação óssea29. Além disso, a
ONMIM pode apresentar-se como alterações no trabeculado ósseo com aspecto de
rarefação ou alterações associadas a elementos dentários sem causa odontogênica
aparente4,
corroborando os achados radiográficos dos dois pacientes diagnosticados com
ONMIM no estudo.
Entre as limitações do presente estudo, destacam-se aquelas
inerentes ao modelo transversal retrospectivo e ao fato de o estudo ter contado
com apenas um cirurgião-dentista na coleta de dados. O grande número de dados
ausentes reflete registros incompletos dos prontuários, o que interfere na
análise do perfil clínico do grupo de pacientes estudados e na elaboração de
uma discussão precisa. Adicionalmente, tem-se uma limitação interpretativa dos
resultados, já que os pacientes com câncer de mama não foram incluídos no
estudo pela divisão institucional de assistência, resultando em uma maior
indicação dos BF para os pacientes com MM18.
Apesar disso, os resultados evidenciam as elevadas demandas
odontológicas e a importância do preparo odontológico do paciente submetido ao
tratamento com BF, visando a prevenção de complicações como a ONMIM. Além
disso, ressaltam a importância da inserção do cirurgião-dentista como parte
fundamental da equipe multidisciplinar em oncologia35. Entender o perfil epidemiológico e
as demandas odontológicas dos pacientes atendidos pelo INCA torna-se relevante,
pois isso pode orientar o planejamento dos serviços da instituição e a
formulação de políticas públicas. Esses dados, ainda escassos na literatura e
vindos de um centro de alta complexidade, são valiosos para melhorar os
cuidados aos pacientes oncológicos e enriquecer a literatura científica,
beneficiando a comunidade científica e a população em geral.
CONCLUSÃO
O presente estudo evidenciou um cenário
de prescrição de BF para pacientes do sexo masculino, com diagnóstico de MM e
do tipo pamidronato de sódio. Foram constatadas altas demandas por tratamento
odontológico invasivo antes de iniciar o tratamento com BF, a perda de
acompanhamento e uma maior demanda por procedimentos conservadores para
manutenção da saúde bucal após o início da medicação.
CONTRIBUIÇÕES
Todos os
autores contribuíram substancialmente na concepção e no planejamento do estudo;
na obtenção, análise e interpretação dos
dados; na redação e revisão crítica; e aprovaram a versão final a ser
publicada.
DECLARAÇÃO DE CONFLITO DE INTERESSES
Nada a declarar.
FONTES DE FINANCIAMENTO
Não há.
REFERÊNCIAS
1. Chien HI, Chen
LW, Liu WC, et al. Bisphosphonate-related osteonecrosis of the jaw. Ann Plast
Surg. 2021;86(2S Supl 1):S78-83.
2. Wang L, Fang D,
Xu J, et al. Various pathways of zoledronic acid against osteoclasts and bone
cancer metastasis: a brief review. BMC Cancer. 2020;20(1059):1-10. doi: https://doi.org/10.1186/s12885-020-07568-9
3. Ruggiero SL,
Dodson TB, Aghaloo T, et al. American association of oral and maxillofacial
surgeons’ position paper on medication-related osteonecrosis of the jaws - 2022
update. J Oral
Maxillofac Surg. 2022;80(5):920-43. doi: https://doi.org/10.1016/j.joms.2022.02.008
4. Mhaskar R, Kumar A,
Miladinovic B, et al. Bisphosphonates in multiple myeloma: an updated network
meta-analysis. Cochrane Database Syst Rev. 2017;12(12):CD003188. doi: https://doi.org/10.1002/14651858.cd003188.pub4
5. Corral-Gudino
L, Tan AJH, del Pino-Montes J, et al. Bisphosphonates for paget’s disease of bone in adults. Cochrane Database
Syst Rev. 2017;12(12):CD004956. doi: https://doi.org/10.1002/14651858.cd004956.pub3
6. Reid IR, Green
JR, Lyles KW, et al. Zoledronate. Bone. 2020;137:115390. doi: https://doi.org/10.1016/j.bone.2020.115390
7. Nicolatou-Galitis
O, Schiødt M, Mendes RA, et al. Medication-related osteonecrosis of the jaw:
definition and best practice for prevention, diagnosis, and treatment.
2019;127(2):117-35. Oral Surgery, Oral Medicine, Oral Pathology and Oral
Radiology. doi: https://doi.org/10.1016/j.oooo.2018.09.008
8. Antunes HS,
Caldas RJ, Granzotto FCN, et al. Medication-related osteonecrosis of the jaw. Rev Bras Odontol. 2018;75:e1103. doi:
http://dx.doi.org/10.18363/rbo.v75.2018.e1103
9. Yarom N, Shapiro CL,
Peterson DE, et al. Medication-related osteonecrosis of the jaw: MASCC/ISOO/ASCO clinical
practice guideline. J
Clin Oncol. 2019;(25):2270-90. Disponível em: https://doi.org/10.1200/jco.19.01186
10. Ng TL, Tu MM, Ibrahim MFK,
et al. Long-term
impact of bone-modifying agents for the treatment of bone metastases: a
systematic review. Supportive Care in Cancer. 2021;29(2):925-43. doi: https://doi.org/10.1007/s00520-020-05556-0
11. Khan AA, Morrison
A, Kendler DL, et al. Case-based review of osteonecrosis of the jaw (ONJ) and
application of the international recommendations for management from the
international task force on ONJ. J Clin Densitom. 20(1):8-24. doi: https://doi.org/10.1016/j.jocd.2016.09.005
12. Instituto Nacional de Câncer
José Alencar Gomes da Silva. Estimativa 2023: incidência de câncer no Brasil
[Internet]. Rio de Janeiro: Instituto Nacional de Câncer José Alencar Gomes da
Silva; 2022. [acesso 2024 maio 25]. Disponível em: https://inca.gov.br/sites/ufu.sti.inca.local/files/media/document/estimativa-2023.pdf
13. Ministério da Saúde (BR).
Portaria No 85, de 20 de dezembro de 2018. Torna pública a decisão de incorporar o ácido zoledrônico
para doença de Paget no âmbito do Sistema Único de Saúde - SUS. Diário Oficial
da União, Brasília, DF. 2018 dez 21; Edição 245; Seção I:830.
14. Mallya SM, Lam
EWN. White and Pharoah’s Oral Radiology: Principles and interpretation. 8 ed.
New Delhi: Elsevier; 2018.
15. SPSS®:
Statistical Package for Social Science (SPSS) [Internet]. Versão 17.0. [Nova
York]. International Business Machines Corporation. [acesso 2023 mar 9]. Disponível
em: https://www.ibm.com/br-pt/spss?utm_content=SRCWW&p1=Search&p4=43700077515785492&p5=p&gclid=CjwKCAjwgZCoBhBnEiwAz35Rwiltb7s14pOSLocnooMOQh9qAL59IHVc9WP4ixhNTVMjenRp3-aEgxoCubsQAvD_BwE&gclsrc=aw.ds
16. Conselho Nacional de Saúde (BR).
Resolução n° 466, de 12 de dezembro de 2012. Aprova as diretrizes e normas
regulamentadoras de pesquisas envolvendo seres humanos. Diário Oficial da União,
Brasília, DF. 2013 jun 13; Seção I:59.
17. Hemminki K, Försti A, Houlston R,
et al. Epidemiology,
genetics and treatment of multiple myeloma and precursor diseases. Int J Cancer. 2021:149(12):1980-96.
doi: https://doi.org/10.1002/ijc.33762
18. Instituto Brasileiro de Gegrafía
e Estatística. Censo demográfico 2022 [Internet]. Rio de Janeiro: IBGE; 2023.
[acesso 2024 abr 24]. Disponível em: https://www.ibge.gov.br/estatisticas/sociais/populacao/22827-censo-demografico-2022.html?=&t=downloads
19. Hoefert S, Yuan
A, Munz A, et al. Clinical course and therapeutic outcomes of operatively and non-operatively
managed patients with denosumab-related osteonecrosis of the jaw (DRONJ). J
Craniomaxillofac Surg. 2017;45(4):570-8. doi: https://doi.org/10.1016/j.jcms.2017.01.013
20. Kawahara M,
Kuroshima S, Sawase T. Clinical considerations for medication-related
osteonecrosis of the jaw: a comprehensive literature review. Int J Implant
Dent. 2021;7(1):4. doi: https://doi.org/10.1186/s40729-021-00323-0
21. Jara MA, Varghese
J, Hu MI. Adverse events associated with bone-directed therapies in patients
with cancer. Bone. 2022;158:115901. doi: https://doi.org/10.1016/j.bone.2021.115901
22. Dunphy L, Salzano
G, Gerber B, Graystone J. Medication-related osteonecrosis (MRONJ) of the
mandible and maxilla. BMJ Case Rep. 2020;13(1). doi: https://doi.org/10.1136/bcr-2018-224455
23. Wan JT, Sheeley
DM, Somerman MJ, et al. Mitigating osteonecrosis of the jaw (ONJ) through
preventive dental care and understanding of risk factors. Bone Res. 2020;8:14. doi: https://doi.org/10.1038/s41413-020-0088-1
24. Raj DV, Abuzar M, Borromeo
GL. Bisphosphonates,
healthcare professionals and oral health. Gerodontology. 2016;33(1):135-43.
doi: https://doi.org/10.1111/ger.12141
25. Kim JW, Jeong SR,
Kim SJ, et al. Perceptions of medical doctors on bisphosphonate-related
osteonecrosis of the jaw. BMC Oral Health. 2016;16(92):1-5.
26. Al Hamed R,
Bazarbachi AH, Malard F, et al. Current status of autologous stem cell
transplantation for multiple myeloma. Blood Cancer. 2019;9(4):44. doi: https://doi.org/10.1038/s41408-019-0205-9
27. Sales GS, Vasconcelos RMA,
Fernandes LM, et al. Impactos da pandemia de COVID-19 sobre a adesão ao tratamento
oncológico: uma revisão integrativa. Rev Baiana Saúde Pública.
2022;46(3):276-90; doi: https://doi.org/10.22278/2318-2660.2022.v46.n3.a3759
28. Telayneh AT,
Tesfa M, Woyraw W, et al. Time to lost to follow-up and its predictors among
adult patients receiving antiretroviral therapy retrospective follow-up study
Amhara Northwest Ethiopia. Sci Rep. 2022;12(2916):1-11. doi: https://www.nature.com/articles/s41598-022-07049-y
29. Kurşun BÜ, Akan
E. Evaluation of trabecular bone changes according to the type of prosthesis in
patients using bisphosphonates: a retrospective study. Braz Oral Res. 2023;37:e089. doi: https://doi.org/10.1590/1807-3107bor-2023.vol37.0089
30. Kim HY. Review
and update of the risk factors and prevention of antiresorptive-related
osteonecrosis of the jaw. Endocrinol Metab (Seoul). 2021;36(5):917-27. doi: https://doi.org/10.3803/enm.2021.1170
31. Song M. Dental
care for patients taking antiresorptive drugs: a literature review. Restor Dent Endod. 2019;44(4)e42.
doi: https://doi.org/10.5395/rde.2019.44.e42
32. Kwoen MJ, Park JH, Kim KS, et al.
Association between periodontal disease, tooth extraction, and
medication-related osteonecrosis of the jaw in women receiving bisphosphonates:
a national cohort-based study. J Periodontol. 2023;94(1):98-107. doi: https://doi.org/10.1002/jper.21-0611
33. Peres MA, D
Macpherson LM, Weyant RJ, et al. Oral diseases: a global public health
challenge. Lancet. 394(10194):249-60. https://doi.org/10.1016/s0140-6736(19)31146-8
34. Rao NJ, Wang JY,
Yu RQ, et al. Role of periapical diseases in medication-related osteonecrosis
of the jaws. Biomed Res Int. 2017;2017:1560175.
35. Alves LDB,
Antunes HS, Santos Menezes AC, et al. Strategies for the dentist management of
cancer patients: narrative literature review. J Cancer Prev Curr Res. 2021;12(4):111-21. doi: https://doi.org/10.1155/2017/1560175
Recebido em 11/6/2024
Aprovado em 22/7/2024
Editor-associado: Daniel Cohen Goldemberg. Orcid iD: https://orcid.org/0000-0002-0089-1910
Editora-científica:
Anke Bergmann. Orcid iD: https://orcid.org/0000-0002-1972-8777

Este é um artigo publicado em acesso
aberto (Open Access) sob a licença Creative Commons Attribution, que permite uso, distribuição e
reprodução em qualquer meio, sem restrições, desde que o trabalho original seja
corretamente citado.

