ARTIGO ORIGINAL
Análise da Distribuição e Tempo de Acesso ao Transplante em Pacientes com Leucemia Linfoblástica Aguda e Leucemia Mieloide Aguda no Brasil (2016-2022)
Analysis of Distribution and Access Time to Transplant in Patients with Acute Lymphoblastic Leukemia and Acute Myeloid Leukemia in Brazil (2016-2022)
Análisis de la Distribución y el Tiempo de Acceso al Trasplante en Pacientes con Leucemia Linfoblástica Aguda y Leucemia Mieloide Aguda en el Brasil (2016-2022)
https://doi.org/10.32635/2176-9745.RBC.2024v70n4.4749
Wini de Moura Miguel1; Carlos Alberto Esteves Adão2; Janaína Santos Paulista3; Bright Amenu4
1,2Instituto Nacional de Câncer (INCA). Rio de Janeiro (RJ), Brasil. E-mails: winimm17@gmail.com; carloseadao@gmail.com. Orcid iD: https://orcid.org/0000-0002-1336-3252; Orcid iD: https://orcid.org/0009-0003-6207-3096
3A. C. Camargo Cancer Center. São Paulo (SP), Brasil. E-mail: janainaonco@gmail.com. Orcid iD: https://orcid.org/0000-0002-2146-5259
4Universidade Federal do Rio de Janeiro (UFRJ). Rio de Janeiro (RJ), Brasil. E-mail: amenubright2@gmail.com. Orcid iD: https://orcid.org/0000-0003-0985-7820
Endereço para correspondência: Wini de Moura Miguel. Rua Zamenhof, 62 – Estácio. Rio de Janeiro (RJ), Brasil. CEP 20250-070. E-mail: winimm17@gmail.com
RESUMO
Introdução: O transplante de medula óssea é um tratamento essencial para pacientes com leucemia linfoblástica aguda (LLA) e leucemia mieloide aguda (LMA). A análise da distribuição demográfica e do tempo de acesso ao transplante fornece insights sobre as disparidades no tratamento dessas condições. Objetivo: Analisar a distribuição de pacientes com LLA e LMA e identificar fatores que influenciam o tempo de acesso ao transplante no Brasil entre 2016 e 2022. Método: Foram coletados 11.908 registros de pacientes do Redome-net, dos quais 1.129 pacientes transplantados foram incluídos na análise estatística. Foram utilizados o teste de Shapiro-Wilk para normalidade, Levene para homogeneidade, e os testes Kruskal-Wallis e Mann-Whitney para comparação de medianas, com um nível de significância de 95%. Foram analisadas variáveis como sexo, raça/cor, faixa etária, tipo de serviço e Estado. Resultados: A maioria dos pacientes era masculina (57%) e adulta (62%), com predominância de brancos (59%). Apenas 19% dos pacientes foram transplantados. Pacientes mais velhos e aqueles atendidos pelo sistema público apresentaram tempos medianos de espera mais longos. Diferenças significativas foram observadas entre os Estados, com o Paraná apresentando o menor tempo de espera. Conclusão: O estudo revelou disparidades regionais e sociodemográficas no tempo de acesso ao transplante de medula óssea no Brasil, destacando a necessidade de melhorias na infraestrutura de saúde e na equidade do acesso ao tratamento. Tais descobertas sublinham a importância de políticas de saúde para reduzir desigualdades e otimizar o tratamento para pacientes com leucemias agudas.
Palavras-chave: Transplante de Células-Tronco Hematopoiéticas/estatística & dados numéricos; Leucemia Mieloide Aguda; Leucemia-Linfoma Linfoblástico de Células Precursoras; Listas de Espera; Acessibilidade aos Serviços de Saúde.
ABSTRACT
Introduction: Bone marrow transplantation is a crucial treatment for patients with acute lymphoblastic leukemia (ALL) and acute myeloid leukemia (AML). Analyzing demographic distribution and access time to transplantation provides insights into disparities in treating these conditions. Objective: To analyze the distribution of patients with ALL and AML and identify factors influencing the time to transplantation in Brazil between 2016 and 2022. Method: Data from 11,908 patient records from Redome-net were collected, with 1,129 transplanted patients included in the statistical analysis. Shapiro-Wilk test for normality, Levene’s test for homogeneity, and Kruskal-Wallis and Mann-Whitney tests for median comparisons were used, with a 95% significance level. Variables such as sex, race/color, age group, type of service, and state were analyzed. Results: Most patients were male (57%) and adult (62%), with a predominance of white individuals (59%). Only 19% of patients were transplanted. Older patients and those from the public system had longer median waiting times. Significant differences were observed between states, with Paraná showing the shortest waiting time. Conclusion: The study revealed regional and sociodemographic disparities in the time to bone marrow transplantation in Brazil. Older patients and those from the public system face longer waiting times, highlighting the need for improvements in healthcare infrastructure and equitable access to treatment. These findings emphasize the importance of health policies aimed at reducing inequalities and optimizing treatment for patients with acute leukemias.
Key words: Hematopoietic Stem Cell Transplantation/statistics & numerical data; Acute Myeloid Leukemia; Precursor Cell Lymphoblastic Leukemia-Lymphoma; Waiting Lists; Health Services Accessibility.
RESUMEN
Introducción: El trasplante de médula ósea es un tratamiento crucial para pacientes con leucemia linfoblástica aguda (LLA) y leucemia mieloide aguda (LMA). Analizar la distribución demográfica y el tiempo de acceso al trasplante proporciona información sobre las disparidades en el tratamiento de estas condiciones. Objetivo: Analizar la distribución de pacientes con LLA y LMA e identificar los factores que influyen en el tiempo de acceso al trasplante en el Brasil entre 2016 y 2022. Método: Se recopilaron datos de 11 908 registros de pacientes del Redome-net, de los cuales 1129 pacientes trasplantados fueron incluidos en el análisis estadístico. Se utilizaron las pruebas de Shapiro-Wilk para normalidad, de Levene para homogeneidad y las de Kruskal-Wallis y Mann-Whitney para comparación de medianas, con un nivel de significación del 95%. Se analizaron variables como sexo/color, raza, grupo etario, tipo de servicio y estado. Resultados: La mayoría de los pacientes eran hombres (57%) y adultos (62%), con predominio de individuos blancos (59%). Solo el 19% de los pacientes fue trasplantado. Los pacientes mayores y aquellos del sistema público presentaron medianas de tiempo de espera más largas. Se observaron diferencias significativas entre los estados, siendo Paraná el que mostró el menor tiempo de espera. Conclusión: El estudio reveló disparidades regionales y sociodemográficas en el tiempo de acceso al trasplante de médula ósea en el Brasil. Los pacientes mayores y los del sistema público enfrentan tiempos de espera más largos, destacando la necesidad de mejoras en la infraestructura de salud y en el acceso equitativo al tratamiento. Estos hallazgos subrayan la importancia de políticas de salud enfocadas en reducir desigualdades y optimizar el tratamiento para pacientes con leucemias agudas.
Palabras clave: Trasplante de Células Madre Hematopoyéticas/estadística & datos numéricos; Leucemia Mieloide Aguda; Leucemia-Linfoma Linfoblástico de Células Precursoras; Listas de Espera; Accesibilidad a los Servicios de Salud.
INTRODUÇÃO
A medula óssea, localizada nas cavidades ósseas, especialmente nos ossos axiais e longos, é responsável pela produção de hemácias, leucócitos e plaquetas, essenciais para oxigenação, defesa e coagulação do sangue1. Pacientes com distúrbios sanguíneos podem ser tratados com medicamentos, quimioterapia ou transfusões; se esses métodos falharem, o transplante de células-tronco hematopoiéticas (TCTH), também conhecido como transplante de medula óssea (TMO), pode ser uma opção. O TCTH visa restaurar a função da medula óssea em condições como leucemias agudas e linfomas, usando células-tronco de um doador compatível2-4. Apesar dos riscos associados, o TCTH tem mostrado resultados notáveis em termos de sobrevivência e cura5.
A leucemia é uma doença maligna dos glóbulos brancos que afeta a medula óssea, substituindo células normais por células doentes. Existem mais de 12 tipos de leucemia, as principais são: leucemia mieloide aguda (LMA), leucemia mieloide crônica (LMC), leucemia linfoblástica aguda (LLA) e leucemia linfoblástica crônica (LLC). A incidência aumenta com a idade, com LLA predominante em crianças e LMA e LLC, em idosos. Em 2020, estimaram-se 475 mil casos de leucemia no mundo, 270 mil em homens e 205 mil em mulheres, com maior incidência na América do Norte, Austrália e Europa Ocidental. No Brasil, em 2020, ocorreram 6.738 óbitos por leucemia6.
A LMA é uma malignidade das células-tronco hematopoiéticas, sendo a leucemia aguda mais comum em adultos, com alta mortalidade e mais de 20 mil casos anuais nos Estados Unidos da América (EUA). O tratamento melhorou, mas é mais eficaz em jovens, enquanto idosos enfrentam pior prognóstico e resistência ao tratamento. As terapias incluem quimioterapia citotóxica e TCTH, que trazem benefícios, mas também riscos, como recidiva e mortalidade relacionada ao transplante7.
A rapidez do processo de transplante é um elemento vital para a sobrevivência geral dos pacientes diagnosticados com LMA. Estudos mostram que a taxa de sobrevivência global em dez anos é de 22,9% para pacientes com LMA. No entanto, a taxa varia conforme o estádio da doença no momento do transplante: 56,3% para pacientes em primeira remissão completa, 38% para aqueles em segunda remissão, e apenas 3,7% para pacientes com doença avançada. Isso indica um notável progresso no tratamento e na sobrevivência dos pacientes com LMA, que tem melhorado de aproximadamente 20% para mais de 50% nos últimos 20 anos após o TCTH8,9.
A LLA é uma neoplasia maligna das células precursoras linfoides, predominantemente das células B, com proliferação excessiva de blastos na medula óssea. É mais comum em crianças, mas tem um prognóstico pior em idosos, com mutações genéticas contribuindo para a doença10.
O tratamento padrão para LLA refratária ou de alto risco é o transplante alogênico de células-tronco hematopoiéticas, superior à quimioterapia. A eficácia depende de fatores como o cromossomo Philadelphia (LLA Ph+) e outras mutações, e o transplante pode ser menos eficaz em idosos em razão das comorbidades. A doença do enxerto contra o hospedeiro (DECH) é uma complicação grave, enquanto o transplante autólogo, apesar do maior risco de recaída, pode melhorar a qualidade de vida. O TCTH alogênico melhora a sobrevida livre de doença (SLD) para 30%-65% na primeira remissão completa, mas a cura ocorre em 5%-17% dos casos10,11.
As células para transplante podem vir da medula óssea, sangue periférico ou placenta/cordão umbilical. O transplante pode ser autólogo (com células do próprio paciente), alogênico (com células de um doador compatível) ou singênico (entre gêmeos idênticos). No autólogo, as células são retiradas, armazenadas e reinfundidas após o tratamento. No singênico, ocorre entre gêmeos idênticos e, no alogênico, as células vêm de um doador compatível, podendo ser familiar ou não12. A escolha entre autólogo e alogênico depende do tipo de câncer, saúde geral do paciente, idade e disponibilidade de um doador compatível13.
A compatibilidade genética, especialmente nos genes do sistema de histocompatibilidade humano (HLA), desempenha um papel fundamental no sucesso dos TCTH, reduzindo os riscos de rejeição do enxerto e de DECH14. Portanto, garantir uma análise de compatibilidade completa é essencial para o sucesso do transplante.
O TMO exige 100% de compatibilidade entre doador e receptor, mas a chance de encontrar um doador compatível na família é de apenas 40%. No Brasil, a probabilidade de encontrar um doador não aparentado em bancos de doadores é de um em 100 mil5. Diante dessa dificuldade, muitos pacientes buscam fontes alternativas, como doadores haploidênticos (entre indivíduos com correspondência parcial de haplótipos, geralmente entre familiares de primeiro ou segundo graus, oferece mais de 50% de compatibilidade) e sangue de cordão umbilical e placentário (SCUP). O SCUP, coletado no nascimento, apresenta vantagens como maior disponibilidade, menor exigência de compatibilidade HLA e menor risco de DECH, embora a enxertia seja mais lenta e haja menos dados clínicos em comparação aos TMO15.
Caso um paciente não tenha um doador familiar disponível, a busca por um doador não aparentado é realizada por meio da inclusão desse paciente no cadastro do Registro Nacional de Receptores de Medula Óssea (Rereme). A equipe do Registro Brasileiro de Doadores Voluntários de Medula Óssea (Redome) atua com o objetivo de coordenar a busca e a remessa dos produtos celulares provenientes de doadores não aparentados com o paciente em questão14. O Rereme, atualmente, tem em média 650 pacientes em busca de um doador não aparentado16.
Os registros coordenam a busca de células-tronco de doadores não relacionados, incluindo sangue do cordão umbilical, para potenciais receptores15. No Brasil, o Redome é o único registro autorizado a atuar na captação e manutenção de doadores voluntários, como parte do Programa do Ministério da Saúde, sob a coordenação do Instituto Nacional de Câncer (INCA). Com mais de cinco milhões de registros, o Redome é o terceiro maior banco mundial e, anualmente, mais de 300 mil novos doadores são integrados16.
O Redome-net, sistema de informação desenvolvido pelo INCA, consiste em um programa de cadastro de receptores de medula óssea e que reúne também informações de doadores voluntários cadastrados, e permite a identificação de doadores compatíveis para pacientes/receptores. Os critérios do processo de seleção e identificação de doadores compatíveis estão definidos pelo Ministério da Saúde, por intermédio dos Regulamentos Técnicos para TCTH, como na Portaria n.º 93117 de 2009, que estabelece regras para aprimorar a aplicação dos recursos disponíveis e a atualização do cadastro nacional de doadores, tornando o INCA o órgão responsável por prestar suporte técnico ao Sistema Nacional de Transplantes nas atividades relacionadas ao TCTH e desenvolver um sistema informatizado de gerenciamento do Redome e do Rereme18.
Nos últimos anos, tem-se observado um incremento significativo na probabilidade de se deparar com um doador não aparentado compatível, o que é atribuído à ampliação do número de doadores voluntários registrados em inúmeros centros de doação distribuídos por diversos países14. Segundo os dados do Sistema de Informação de Internações Hospitalares do Sistema Único de Saúde (SIH/SUS), nos últimos dez anos, o número de TMO com doadores não aparentados no Brasil cresceu, com uma média anual de 138,9. O menor número registrado foi em 2020 (n = 86), enquanto o maior foi em 2017 (n = 181)13.
No entanto, um estudo aborda problemáticas pertinentes à ineficácia do sistema de TCTH no Brasil, as quais envolvem a insuficiência de acomodações hospitalares, a redução da capacidade produtiva de transplantes, e a indisponibilidade do acesso à tecnologia do TCTH por parte de uma porção expressiva dos pacientes19.
A questão mais preocupante do ponto de vista ético é o que concerne ao óbito dos pacientes em espera por um transplante ou, até mesmo, antes de poderem ingressar na lista, por conta da privação do acesso a serviços básicos de saúde e exames especializados. Quando essas mortes ocorrem, percebe-se a manifestação da injustiça no âmbito da saúde, sendo considerado um flagrante exemplo de iniquidade19.
Há preocupações sobre a exclusão de grupos do acesso ao TCTH em virtude das desigualdades socioeconômicas, especialmente na América Latina, onde disparidades sociais limitam o benefício desse avanço19. Apesar do uso de doadores alternativos, barreiras como idade, raça/cor e condição socioeconômica ainda restringem o acesso ao procedimento20. No entanto, há poucos estudos sobre esse tema21.
Levando em consideração os aspectos discutidos sobre o TMO e os desafios enfrentados, este estudo visa analisar a distribuição de pacientes com LLA e LMA cadastrados no Redome-net entre 2016 e 2022 e identificar fatores que influenciam o tempo de acesso ao TMO no Brasil. Além disso, foram analisadas as variações anuais no número de pacientes cadastrados e transplantados ao longo do período, com especial atenção para possíveis alterações significativas no acesso aos transplantes durante a pandemia de covid-19. A análise dos dados de pacientes e das barreiras enfrentadas pode fornecer contribuições para otimizar o acesso ao transplante e melhorar as taxas de sucesso e sobrevivência desses pacientes.
MÉTODO
Estudo transversal descritivo com dados de receptores cadastrados no Rereme, diagnosticados com LLA e LMA, por meio do Redome-net16, cujos centros de transplantes iniciaram ativamente a busca no registro entre janeiro de 2016 e dezembro de 2022 e que possuíssem variáveis sociodemográficas e clínicas disponíveis. A análise abrange o período de sete anos. Esse intervalo foi escolhido para reduzir variações nos registros, que apresentavam mais dados faltantes em anos anteriores, garantindo maior consistência nas informações. Um período mais longo, como dez anos, poderia introduzir variabilidades que afetariam a análise. Além disso, o período selecionado forneceu uma amostra robusta e detalhada, permitindo uma análise mais precisa.
Foram analisadas as variáveis idade no momento do cadastro, sexo, raça/cor, tipo de serviço, situação atual, diagnóstico e período de registro tanto em termos gerais quanto específicos para os Estados de origem dos receptores cadastrados.
A classificação etária foi simplificada para facilitar a interpretação e análise dos dados, refletindo as características distintas dos grupos etários em relação ao processo de TCTH. Os indivíduos foram agrupados em categorias mais amplas: crianças (0 a 12 anos), adolescentes (12 a 19 anos), adultos (20 a 65 anos) e idosos (65 anos ou mais), conforme o Estatuto da Criança e do Adolescente (ECA) e as diretrizes da Organização Mundial da Saúde (OMS).
Para a classificação de raça/cor, foi utilizada a metodologia do Instituto Brasileiro de Geografia e Estatística (IBGE), que considera as categorias padrão do censo demográfico brasileiro como: Branca, Preta, Parda, Amarela e Indígena.
Quanto ao sexo, foi adotada a classificação binária masculino/feminino, em conformidade com as diretrizes do Ministério da Saúde. Os pacientes foram classificados de acordo com o tipo de serviço utilizado, sendo público ou privado, e com base no seu Estado de residência: Ceará (CE), Distrito Federal (DF), Minas Gerais (MG), Pernambuco (PE), Paraná (PR), Rio de Janeiro (RJ), Rio Grande do Sul (RS), Santa Catarina (SC) e São Paulo (SP).
A situação atual foi categorizada em três grupos: aguardando transplante, transplantado ou não transplantado. É importante destacar que a categoria "não transplantado" inclui pacientes que, por diversos motivos, como óbito ou adoção de outras formas de tratamento, não chegaram a realizar o TCTH. Em razão da falta de precisão nos dados referentes ao número de óbitos entre os pacientes cadastrados no Redome-net16, esse parâmetro não foi calculado neste estudo, a fim de evitar distorções nos resultados.
Para o cálculo do tempo de espera para a realização do TCTH, foram considerados os menores e maiores períodos observados para os dois tipos de doenças selecionadas em nove Estados brasileiros.
Na análise do tempo de espera dos pacientes cadastrados no Redome-net16, não foi considerado o número de habitantes por Estado, pois o foco é avaliar o tempo de espera dos pacientes registrados. Incluir essa variável poderia distorcer os resultados, como em Estados mais populosos, sem refletir as reais questões do sistema de transplante. Contudo, reconhece-se a importância de sua inclusão em futuros estudos de saúde pública para uma compreensão mais abrangente.
Foram coletados 11.908 registros de pacientes do Redome-net16 para o período de 2016 a 2022. Destes, 474 registros foram excluídos por causa da falta de informações atualizadas. Dos 11.434 registros restantes, 6.161 foram selecionados para análise de LLA (3.708 casos) e LMA (2.908 casos), com o objetivo de realizar uma análise descritiva da distribuição dessas doenças. Para os estudos estatísticos, foram considerados apenas os pacientes que receberam transplante, resultando em um total de 1.276 casos. Esse número foi ajustado para 1.129, sendo 619 casos de LLA e 510 casos de LMA, para garantir uma amostra adequada e equilibrada para cada grupo.
Neste estudo, foram analisados 1.129 casos de pacientes que receberam transplante para LLA (619) e LMA (510). As variáveis consideradas foram: sexo, raça/cor, tipo de serviço, idade na data do cadastro e Estado. A normalidade das variáveis foi avaliada pelo teste de Shapiro-Wilk22, enquanto a homogeneidade foi verificada com o teste de Levene23. A comparação das medianas foi realizada com o teste de Kruskal-Wallis24 para grupos com mais de duas variáveis categóricas e com o teste de Mann-Whitney25 para grupos com duas variáveis. Ambos os testes foram realizados com um intervalo de confiança de 95%, e valores de p abaixo de 0,05 foram considerados significativos.
O tamanho do efeito foi calculado usando a medida bisserial para o teste de Mann-Whitney25 e o ômega para o teste de Kruskal-Wallis24. Ajustes dos valores de p foram feitos com o método de Bonferroni26. Os gráficos estatísticos foram criados com o pacote ggbetweenstats27, e as tabelas foram geradas com o pacote gtsummary28. Todas as análises estatísticas e descritivas foram conduzidas com a linguagem de programação R29.
Este estudo foi aprovado pelo Comitê de Ética em Pesquisa do INCA, com base nas diretrizes do Conselho Nacional de Saúde (CNS), por meio da Resolução n.º 46630, de 12 de dezembro de 2012, sob o número de parecer 6128694 (CAAE: 69971023.5.0000.5274).
RESULTADOS
Conforme a Tabela 1, o estudo abrangeu um total de 6.161 pacientes provenientes de diferentes Estados, com uma idade média de 30,04 anos, e revelou uma leve predominância do sexo masculino (57%) em comparação ao feminino (43%). A maioria dos pacientes (62%) era composta por adultos, seguidos por crianças (21%) e adolescentes (11%), enquanto os idosos representavam uma menor proporção da amostra (5,5%). Em relação à distribuição racial, a maior parte dos pacientes identificou-se como branca (59%), seguida por pardos (33%) e pretos (5,4%).
No que tange ao tipo de serviço de saúde acessado e ao diagnóstico, constatou-se que uma maioria significativa dos pacientes (65%) utilizou serviços de saúde privados, enquanto os 35% restantes dependiam dos serviços públicos. A distribuição dos diagnósticos foi relativamente equilibrada, com 56% dos casos correspondendo à LLA e 44%, à LMA.
Quanto ao acesso ao tratamento, observou-se que apenas 19% dos pacientes foram transplantados, enquanto 71% não foram transplantados, e 9,5% ainda aguardavam o transplante até o momento do estudo.
As tendências no número de pacientes cadastrados e de acesso ao tratamento (aguardando transplante, não transplantados e transplantados) ao longo do período de 2016 a 2022 foram analisadas e estão apresentadas no Gráfico 1. Durante esse período, o total de pacientes registrados mostrou um aumento de 2016 a 2018, manteve-se estável entre 2018 e 2020, e voltou a crescer após 2020.
A quantidade de pacientes que não foram submetidos a transplante seguiu uma trajetória similar à dos pacientes cadastrados, com uma leve diminuição observada após 2020. O número de pacientes na lista de espera para transplante apresentou um aumento constante ao longo dos anos, com um crescimento mais acentuado a partir de 2018. Já o número de pacientes que receberam transplante manteve-se relativamente estável entre 2016 e 2018, com um pequeno aumento registrado nos anos subsequentes.
O estudo estatístico de influência das variáveis dos pacientes no tempo de acesso de transplante abrangeu um total de 1.129 pacientes. Destes, 619 receberam transplante para LLA, enquanto 510 para LMA. A análise foi dividida pelas variáveis de sexo, raça/cor, faixa etária, tipo de serviço de saúde (privado ou público), e Estado de origem dos pacientes. A variação de tempo mediano de acesso do transplante para LLA e LMA é representada na Tabela 2.
O tempo de acesso ao tratamento para pacientes do sexo feminino é ligeiramente maior, com uma mediana de 6,20 meses, em comparação aos pacientes do sexo masculino, cuja mediana é de 4,6 meses. Observa-se uma distribuição equilibrada entre os casos de LLA e LMA, com uma proporção mais alta de mulheres diagnosticadas com LMA (52%) e homens com LLA (63%).
Em relação à raça/cor, os pacientes pretos apresentam o maior tempo de acesso ao tratamento, com uma mediana de 7,15 meses, seguidos pelos pacientes pardos, com 6,70 meses, e brancos, com 6,30 meses. A proporção de pacientes brancos é predominante em ambos os tipos de leucemia, representando 71% dos casos.
No que diz respeito à faixa etária, os adolescentes demonstram o maior tempo de acesso ao tratamento, com uma mediana de 6,90 meses, e 15% desses casos correspondem à LLA. Pacientes adultos, que constituem a maioria dos casos de LMA (71%), têm uma mediana de tempo de acesso de 6,60 meses. Por outro lado, os pacientes infantis, que majoritariamente apresentam LLA, possuem um tempo de acesso menor, com uma mediana de 5,80 meses.
Quanto ao tipo de serviço de saúde, os pacientes atendidos pelo sistema público apresentam um maior tempo de acesso ao tratamento, com uma mediana de 7,00 meses, em comparação aos pacientes atendidos em serviços privados, cuja mediana é de 6,20 meses. A distribuição dos casos de LLA e LMA é similar em ambos os tipos de serviço.
Em relação aos Estados, o Paraná registrou o menor tempo mediano de acesso ao TCTH, com 5,10 meses de espera, enquanto Minas Gerais apresentou o maior tempo mediano, com 7,70 meses de espera.
Foram analisadas as diferenças entre várias variáveis dos pacientes diagnosticados com LLA e LMA em relação ao tempo de acesso ao transplante. A análise incluiu testes estatísticos que avaliaram o tamanho do efeito e os valores de p ajustados correspondentes (Tabela 3, Gráfico 2).
A comparação entre LMA e LLA apresentou um tamanho do efeito bisserial de 0,08, com intervalo de confiança entre 0,01 e 0,15. Essa diferença foi estatisticamente significativa, com p = 0,019. Em relação ao sexo, o tamanho do efeito bisseral foi de -0,05, com um intervalo de confiança de -0,12 a 0,02, sem significância estatística (p = 0,15). No que se refere ao tipo de serviço (privado versus público), o tamanho do efeito bisserial foi de -0,10, com intervalo de confiança de -0,18 a 0,03, indicando uma diferença significativa no tempo de acesso ao transplante entre os serviços privado e público (p = 0,009).
As comparações de faixa etária mostraram que não houve significância estatística entre adolescentes e adultos (p = 1,00), adolescentes e idosos (p = 0,62) ou entre idosos e crianças (p = 1,00). No entanto, houve uma diferença marginalmente significativa entre adolescentes e crianças (p = 0,05), e uma diferença significativa entre adultos e crianças (p = 0,04). A comparação entre adultos e idosos não foi significativa (p = 1,00).
Quanto à variável raça/cor, a comparação entre brancos e pardos (p = 0,09) e entre brancos e pretos (p = 0,23) não mostrou significância estatística. De maneira semelhante, a comparação entre pardos e pretos também não apresentou diferença significativa (p = 1,00).
Na análise por Estado, a comparação entre Minas Gerais e Pernambuco não indicou diferença significativa (p = 1,00), assim como entre Minas Gerais e Rio de Janeiro (p = 1,00) e Minas Gerais e São Paulo (p = 0,25). Contudo, a comparação entre Minas Gerais e Paraná foi altamente significativa (p < 0,0001). Comparações entre Pernambuco e Paraná (p = 0,0001) e entre Paraná e Rio de Janeiro (p < 0,0001), assim como Paraná e São Paulo (p < 0,0001), também mostraram resultados altamente significativos. Finalmente, a comparação entre Rio de Janeiro e São Paulo resultou em significância moderada, com p = 0,03.
DISCUSSÃO
Entre 2016 e 2022, foram analisados 6.161 pacientes com LLA e LMA no Redome-net16. A maioria era do sexo masculino, branca, e utilizava serviços de saúde privados. Apenas 19% foram transplantados, com 71% ainda não tendo recebido o transplante e 9,5% aguardando. O número de pacientes cadastrados aumentou até 2018, estabilizou-se até 2020, e cresceu novamente depois. Pacientes do sexo feminino, mais velhos, de raça preta, e atendidos pelo sistema público tiveram tempos de espera mais longos. O Paraná teve o menor tempo mediano de espera, e Minas Gerais, o maior. A pandemia de covid-19 afetou os números de pacientes cadastrados e transplantados. As análises mostraram diferenças significativas no tempo de acesso ao transplante entre os tipos de serviço e entre os Estados.
Observou-se uma grande disparidade na demanda por transplantes entre os Estados, com São Paulo registrando 3.596 solicitações, enquanto Santa Catarina teve apenas 54. Além disso, apenas oito Estados e o Distrito Federal mantiveram registros ativos no Redome-net, enquanto 18 não apresentaram registros. Essa diferença reflete desigualdades no acesso a serviços especializados em transplantes no Brasil, indicando a necessidade de investigação aprofundada.
Atualmente, há 55 centros de transplante não aparentado no Brasil, distribuídos da seguinte forma: quatro na Região Centro-Oeste (somente em Brasília), quatro na Região Nordeste (2 no Ceará, 1 em Pernambuco e 1 no Rio Grande do Norte), 39 na Região Sudeste (25 em São Paulo, 8 em Minas Gerais e 6 no Rio de Janeiro) e oito na Região Sul (4 no Rio Grande do Sul, 3 no Paraná e 1 em Santa Catarina)16. A concentração de centros na Região Sudeste, especialmente em São Paulo, evidencia uma desigualdade regional que pode limitar o acesso ao tratamento. É crucial desenvolver políticas de saúde mais inclusivas e ampliar a criação de centros de TCTH em Regiões menos favorecidas para promover uma distribuição mais equitativa dos serviços.
Embora o Paraná tenha apenas três centros de transplante, apresentou a segunda maior quantidade de receptores cadastrados e a segunda maior quantidade de transplantes realizados entre 2016 e 2022, ficando atrás apenas de São Paulo. Além disso, o Paraná teve o menor tempo médio para realização de transplantes comparado a outros Estados brasileiros. Esse sucesso pode ser atribuído à Central Estadual de Transplante do Paraná, que, desde sua inauguração em 1995, tem gerenciado e regulamentado os procedimentos de transplante, contribuindo para um acesso equitativo e melhoria contínua da qualidade dos cuidados31.
Em relação ao número total de doadores cadastrados, que soma 5.667.115, a maior parte está concentrada nas Regiões Sul e Sudeste, representando juntas mais de 60% de todos os doadores disponíveis no país. O padrão é semelhante na quantidade de receptores cadastrados16.
A literatura contemporânea já enfatizou uma discrepância geográfica significativa no acesso ao TCTH em outros países. Baseada em dados hospitalares de quatro Estados (Califórnia, Massachusetts, Maryland e Nova York) referentes aos anos de 1988 e 1991, um estudo identificou disparidades, entre esses Estados no que diz respeito ao acesso ao TCTH, associadas à cobertura de seguro e ao aspecto racial21.
Um estudo destaca a idade como um fator essencial no acesso ao TCTH. Indivíduos mais jovens têm maior probabilidade de realizar o transplante em comparação aos mais velhos. Estudos mostram que a cada dez anos de aumento na idade, a chance de realizar o TCTH para leucemia ou linfoma diminui entre 10% e 18%, dependendo da Região21. Esses dados corroboram os resultados desta pesquisa, que identificaram a idade como um fator significativo no tempo de espera, com a população infantil acessando doadores compatíveis mais rapidamente do que outras faixas etárias.
Diversos estudos avaliaram o impacto do sexo no acesso a transplantes para leucemia e linfoma. Alguns não identificaram diferenças entre homens e mulheres, enquanto outros mostraram que homens idosos têm maior probabilidade de serem submetidos a transplantes, mas isso não se aplica aos mais jovens. Estudos recentes apontam que homens têm mais chances em autotransplantes para linfoma ou mieloma, mas não em alógenos, sem explicações conclusivas21. Os resultados desta pesquisa também não indicam diferenças significativas entre os sexos no acesso aos transplantes.
A análise do impacto da raça/cor no acesso ao TCTH demanda uma abordagem meticulosa, considerando a natureza complexa desse conceito influenciado por aspectos sociais, culturais e políticos. Estudos apontam para uma menor probabilidade de indivíduos negros se submeterem ao TCTH para tratamento de leucemia ou linfoma, mesmo em situações envolvendo doadores irmãos ou não aparentados21. As chances de encontrar uma correspondência variam: 0,93 para brancos, 0,82 para hispânicos, 0,77 para asiático-americanos e 0,58 para negros. Receptores tendem a encontrar doadores da mesma raça/etnia32. Essa desigualdade pode se agravar, dificultando a busca de doadores para minorias étnicas20.
Os registros de doadores não relacionados são majoritariamente compostos por doadores de ascendência europeia, o que resulta em uma maior probabilidade de pacientes caucasianos encontrarem um doador HLA compatível19. No Brasil, dados recentes do Redome16 mostram que a maioria dos doadores se identifica como brancos, seguidos por pardos. Isso contrasta com a Pesquisa Nacional por Amostra de Domicílios (PNAD) Contínua, do IBGE (2022), que indica que pretos e pardos representam 56% da população33. Apesar da maioria negra no país, há barreiras significativas de acesso à saúde. Portanto, é crucial implementar ações afirmativas para aumentar a diversidade nos registros de doadores e promover campanhas educativas sobre a doação de medula óssea em comunidades sub-representadas.
Os resultados desta pesquisa sugerem que, apesar das desigualdades persistentes no acesso ao sistema de saúde, uma vez dentro do Redome, as disparidades raciais no tempo de espera para TCTH não são significativas, destacando a importância de programas como o Redome na promoção da equidade no acesso aos cuidados de saúde.
Estudos nos EUA mostraram que pacientes com Medicaid, sem seguro ou com planos de saúde menos abrangentes, tinham menor chance de realizar o TCTH para leucemia ou linfoma em comparação com segurados privados21. Esses resultados indicam que fatores financeiros afetam decisões terapêuticas, especialmente no encaminhamento para transplantes34. De forma semelhante, esta pesquisa revelou que pacientes de serviços privados no Brasil têm menor tempo de espera por um TCTH em comparação aos que utilizam o serviço público.
A predominância de receptores de transplantes no Redome provenientes de serviços privados de saúde destaca a influência desse setor no encaminhamento para TCTH, cujo custo pode chegar a R$ 200 mil na rede privada. Embora o SUS atenda grande parte da população, essa disparidade levanta questões sobre a equidade no acesso a procedimentos complexos, como os transplantes, para pacientes dependentes exclusivamente do SUS. Isso evidencia a necessidade de colaboração entre os setores público e privado para garantir um acesso mais justo a esses tratamentos35.
O tempo que um paciente passa na lista de espera é um fator independente que afeta a sobrevida e a taxa de mortalidade geral após o TCTH. Isso pode ser considerado crucial para determinar a necessidade e a viabilidade do transplante, já que a taxa de sobrevivência geral diminui para 30% após 12 meses na lista de espera36. Um maior período entre o diagnóstico e o TCTH também está ligado a um aumento na probabilidade de reincidência da doença e à maior toxicidade acumulada. Isso se deve à necessidade de recorrer a mais tratamentos enquanto o paciente aguarda o transplante36.
Normalmente, a busca oficial por um doador não relacionado costuma levar cerca de dois meses. Contudo, crescem as demandas por pesquisas urgentes nos registros, com centros de transplante buscando análises de doadores em semanas, não mais em meses15. No entanto, a complexidade do processo de busca, os preparativos para a coleta e o transporte podem acarretar uma espera de até seis meses para efetivar um TCTH37.
Um estudo no Brasil mostrou que o tempo médio entre o diagnóstico e o TCTH alogênico é de cerca de dez meses para síndrome mielodisplásica primária e de nove a 24 meses para distúrbios linfoproliferativos avançados, comparado a uma média de 26,8 meses em estudos anteriores. Em países com mais recursos, esse período é geralmente menor36. Essa pesquisa indicou que o tempo médio para encontrar um doador no Redome para LMA e LLA varia de cinco a sete meses, dependendo do Estado, o que é maior do que os três a quatro meses reportados em outros estudos, ressaltando as diferenças regionais e os desafios na identificação de doadores compatíveis36.
A maioria dos médicos e coordenadores considera que casos urgentes devem ter um limite de até seis semanas para a infusão de células-tronco hematopoiéticas. No Brasil, muitos pacientes estariam longe de atingir esse prazo. Para reduzir o tempo de espera, os profissionais adotaram estratégias, como solicitar múltiplos doadores simultaneamente, priorizar a análise dos doadores e realizar exames adicionais. Além disso, a busca por doadores não relacionados é limitada a duas semanas após a pesquisa inicial em virtude da baixa probabilidade de encontrar um doador 8/8 HLA compatível, o que levou ao apoio para o uso de tipos alternativos de doadores38.
Mesmo com um doador adequado, alguns pacientes não conseguem realizar o transplante por causa de problemas clínicos, sociais ou burocráticos39. Para superar esses desafios, é crucial desenvolver protocolos que reduzam atrasos e desistências, abordando questões clínicas e sociais. Além disso, é essencial acelerar os processos burocráticos e fornecer suporte adequado aos pacientes durante a espera. Essas medidas ajudarão a otimizar o momento do transplante e melhorar as chances de sucesso e recuperação.
Nesta pesquisa, constatou-se que mais metade dos pacientes (71%) com LMA e LLA estavam classificados como “não transplantados”, o que pode significar, em certos casos, que o TCTH não foi realizado por causa do óbito desses pacientes, ou da retirada da indicação de transplante, decorrente da progressão da doença durante o período de espera na lista.
Os resultados do estudo podem explicar o impacto da covid-19 no TCTH. A pandemia reduziu os transplantes em razão de preocupações com a infecção e da limitação de recursos, além disso, estudos apontam que houve queda no registro de novos doadores, afetando a disponibilidade de doadores compatíveis40,41. Esses fatores justificam a estabilização e a leve queda no número de pacientes cadastrados e transplantados entre 2018 e 2020.
Recursos e técnicas avançadas em HLA, juntamente com diretrizes clínicas personalizadas, podem acelerar a identificação de planos de tratamento para pacientes, agilizando sua jornada em busca de cuidados29. Portanto, é essencial estabelecer diretrizes claras para priorizar casos urgentes e incentivar a colaboração entre centros de transplante para acelerar a busca por doadores não relacionados em situações críticas.
A análise enfrentou desafios em virtude das limitações dos dados do Redome-net, processados no software R29. Dados desatualizados e insuficientes levaram à exclusão de pacientes e regiões, impactando a representatividade. O foco em duas doenças e a exclusão de pacientes com dados incompletos também restringiram a generalização dos resultados e o tamanho amostral. Para contornar essas limitações, foram realizadas análises cuidadosas para garantir a melhor utilização possível dos dados disponíveis. O estudo concentrou-se em variáveis-chave e ajustou a amostra para refletir a diversidade dos casos registrados, buscando minimizar o impacto das exclusões na análise final.
Além disso, a análise pode não refletir completamente a situação de todos os centros de transplante, especialmente aqueles fora da base de dados ou com dados incompletos. Para mitigar esse problema, foram incluídos dados sobre a quantidade de centros de transplante em cada Região, proporcionando uma visão mais ampla da distribuição dos serviços.
A limitação ao período de 2016 a 2022 e a ausência de dados longitudinais sobre a evolução das técnicas e práticas também são importantes restrições. Para contornar essa limitação, o estudo recomenda a realização de pesquisas futuras que ampliem a compreensão sobre a eficiência dos centros de transplante. Estudos longitudinais e análises detalhadas de variáveis clínicas, comparação de práticas e avaliação do impacto de novas tecnologias são essenciais para fornecer uma visão mais atualizada e abrangente, contribuindo para o aprimoramento das práticas de transplante e a formulação de políticas públicas eficazes.
CONCLUSÃO
Este estudo analisou a distribuição e o tempo de acesso ao TCTH em pacientes com LLA e LMA no Brasil, usando dados do Redome-net entre 2016 e 2022. A análise revelou que a maioria dos pacientes está em idade adulta e uma proporção pequena foi submetida ao transplante, destacando desafios no acesso ao tratamento.
Foram identificadas diferenças no tempo de acesso ao transplante relacionadas a variáveis sociodemográficas e clínicas, com pacientes do sexo feminino, mais velhos, de raça/cor preta e atendidos pelo sistema público de saúde, apresentando tempos de espera mais longos, refletindo disparidades no acesso.
A análise mostrou variações significativas no tempo de acesso ao TCTH entre Estados, com Paraná tendo o menor tempo e Minas Gerais o maior. A pandemia de covid-19 também impactou o TCTH, reduzindo o número de transplantes por conta de preocupações com infecção e diminuição de novos doadores, o que justificou a estabilização e a queda no número de pacientes cadastrados e transplantados entre 2018 e 2020.
Os resultados indicam a necessidade de melhorar a eficiência dos sistemas de transplante e o acesso ao tratamento, visando reduzir o tempo de espera e assegurar uma maior equidade no atendimento. Melhorias contínuas na coordenação e na eficiência dos sistemas de transplantes são essenciais para otimizar o tratamento no Brasil.
CONTRIBUIÇÕES
Wini de Moura Miguel contribuiu na concepção e no planejamento do estudo; na obtenção, análise e interpretação dos dados; na redação e revisão crítica. Carlos Alberto Esteves Adão e Janaína Santos Paulista contribuíram na concepção e no planejamento do estudo; na redação e revisão crítica. Bright Amenu contribuiu na obtenção, análise e interpretação dos dados. Todos os autores aprovaram a versão final a ser publicada.
DECLARAÇÃO DE CONFLITO DE INTERESSES
Nada a declarar.
FONTES DE FINANCIAMENTO
Não há.
REFERÊNCIAS
- Assunção F. Doação de medula óssea no Brasil: compatibilidade HLA e métodos de coleta. [Monografia] [Internet]. Caxias do Sul: Universidade de Caxias do Sul; 2022. [acesso 2024 set 10]. Disponível em: https://repositorio.ucs.br/xmlui/bitstream/handle/11338/12036/TCC%20Fernanda%20de%20Assuncao.pdf?sequence=1&isAllowed=y.
- Khaddour K, Hana CK, Mewawalla P. Hematopoietic stem cell transplantation. Em: StatPearls [Internet]. Treasure Island: StatPearls Publishing; 2023. [acesso 2023 maio 10, atualizado em 2023 maio 6]. Disponível em: https://www.ncbi.nlm.nih.gov/books/NBK536951/.
- Jo T, Arai Y, Kondo T, et al. Advantages of peripheral blood stem cells from unrelated donors versus bone marrow transplants in outcomes of adult acute myeloid leukemia patients. Cytotherapy. 2022;24(10):1013-25. doi: https://doi.org/10.1016/j.jcyt.2022.05.009
- Santos IJ, Gonçalves JFF, Brandão LFS. Transplante de medula óssea: importância do sistema HLA [monografia] [Internet]. Pouso Alegre: Centro Universitário UNA; 2022. [acesso 2024 set 10]. Disponível em: https://repositorio.animaeducacao.com.br/items/56f7c8b4-2a5f-4210-9a56-b768e57e1e79
- Santis JO. Frequência dos antígenos HLA classe I e II em pacientes indicados para transplante de medula óssea na região de Ribeirão Preto - SP. [Monografia] [Internet]. Ribeirão Preto: Universidade de São Paulo; 2018. [acesso 2024 set 10]. Disponível em: https://docs.bvsalud.org/biblioref/2019/05/996719/pap_santisjo_2018.pdf
- Instituto Nacional de Câncer. Estimativa 2023: incidência de câncer no Brasil [Internet]. Rio de Janeiro: Instituto Nacional de Câncer; 2022. [acesso 2024 set 10]. Disponível em: https://www.inca.gov.br/sites/ufu.sti.inca.local/files//media/document//estimativa-2023.pdf.
- He P, Liang J, Zhang W, et al. Hematopoietic stem cell transplantation for acute myeloid leukemia: an overview of systematic reviews. Int J Clin Pract. 2022;2022:1828223. doi: https://doi.org/10.1155/2022/1828223
- Lamego RM, Clementino NCD, Costa ÂLB, et al. Transplante alogênico de células-tronco hematopoéticas em leucemias agudas: a experiência de dez anos do Hospital das Clínicas da UFMG. Rev Bras Hematol Hemoter. 2010;32(2):108-15. doi: https://doi.org/10.1590/S1516-84842010005000040.
- Fleischhauer K, Tran TH, Meisel R, et al. Donor selection for allogeneic hematopoietic cell transplantation. Dtsch Arztebl Int. 2023;120(15):261-8. doi: https://doi.org/10.3238/arztebl.m2023.0031
- Matias NMA. Leucemia linfoblástica aguda: fisiopatologia, diagnóstico e abordagens terapêuticas. [monografia]. Lisboa: Universidade de Lisboa, Faculdade de Farmácia; 2019. [acesso 2024 set 10]. Disponível em: https://repositorio.ul.pt/bitstream/10451/43361/1/MICF_Nidia_Matias.pdf.
- Ministério da Saúde (BR). Ministério da Saúde. Portaria Conjunta nº 21, de 10 de dezembro de 2021. Aprova as Diretrizes Diagnósticas e Terapêuticas – Mesilato de Imatinibe no Tratamento da Leucemia Linfoblástica Aguda Cromossoma Philadelphia Positivo do Adulto. Diário Oficial da União, Brasília, DF. 10 dez 2021; Edição 234; Seção 1:111.
- Archanjo LVF. Características e desfechos dos pacientes submetidos ao transplante de medula óssea admitidos na Unidade de Terapia Intensiva [dissertação]. São Paulo: Fundação Antônio Prudente; 2021. [acesso 2024 set 10]. Disponível em: https://docs.bvsalud.org/biblioref/2021/12/1348899/leticia-vicentin-finencio-archanjo.pdf.
- Kiong LA, Hanna FSA, Souza GL, et al. Preditores de óbito em pacientes transplantados de medula óssea de um centro de referência na Amazônia brasileira. Rev HUGV. 2022;21:10780. doi: https://doi.org/10.60104/revhugv10780
- Hoff PMG, editor. Tratado de oncologia. São Paulo: Atheneu; 2013. 2829 p.
- Evseeva I, Foeken L, Madrigal A. The role of unrelated donor registries in HSCT. In: Carreras E, Dufour C, Mohty M, et al., editores. The EBMT handbook: hematopoietic stem cell transplantation and cellular therapies [Internet]. 7 ed. Cham: Springer International Publishing; 2019. p. 19-25. [acesso 2023 dez 20]. Disponível em: https://www.ncbi.nlm.nih.gov/books/NBK553967/
- REDOME [Internet]. Rio de Janeiro: INCA; [sem data]. Registro Brasileiro de Doadores Voluntários de Medula Óssea. [acesso 2023 dez 20]. Disponível em: https://redome.inca.gov.br/.
- Ministério da Saúde (BR). Portaria n.º 931, de 29 de outubro de 2009. Estabelece regras para aprimorar a aplicação dos recursos disponíveis e a atualização do cadastro nacional de doadores, tornando o INCA. Diário Oficial da União, Brasília, DF, 30 out. 2009; Seção 1.
- Ministério da Saúde (BR), Instituto Nacional de Câncer José Alencar Gomes da Silva. Tópicos em transplante de células-tronco hematopoéticas. Rio de Janeiro: INCA; 2012. [acesso 2024 ago 3]. 192 p. Disponível em: https://bvsms.saude.gov.br/bvs/publicacoes/topicos_transplante_celtronco_hematopoeticas.pdf.
- Batistiolle JV. Acesso aos transplantes de medula óssea no Brasil: uma questão de justiça. [dissertação]. Rio de Janeiro: Universidade Federal do Rio de Janeiro; 2014.[Acesso 2023 maio 10]. Disponível em: https://www.arca.fiocruz.br/bitstream/handle/icict/13140/195.pdf?sequence=1&isAllowed=y.
- Hong S, Majhail NS. Aumento do acesso a aloenxertos nos Estados Unidos: o impacto de raça, geografia e fatores socioeconômicos. Hematology Am Soc Hematol Educ Program. 2021;2021(1):275-280. doi : https://doi.org/10.1182/hematology.2021000259
- Majhail NS, Omondi NA, Denzen E, et al. Access to hematopoietic cell transplantation in the United States. Biol Blood Marrow Transplant. 2010;16(8):1070-75. doi: https://doi.org/10.1016/j.bbmt.2009.12.529
- Shapiro SS, Wilk MB. An analysis of variance test for normality (complete samples). Biometrika. 1965;52(3-4):591-611.
- Levene H. Robust test for equality of variances. In: Olkin I, editor. Contributions to probability and statistics: essays in honor of Harold Hotelling. Stanford: Stanford University Press; 1960. p. 278-92.
- Kruskal WH, Wallis WA. Use of ranks in one-criterion variance analysis. J Am Stat Assoc. 1952;47(260):583-621. doi: https://doi.org/10.1080/01621459.1952.10483441
- Hart A. Mann-Whitney test is not just a test of medians: differences in spread can be important. BMJ. 2001;323(7309):391-3.
- Bonferroni CE. Teoria statistica delle classi e calcolo delle probabilità. Pubblicazioni del R Istituto Superiore di Scienze Economiche e Commerciali di Firenze. 1936;8:1-62.
- Center for Humans and Machines, Max Planck Institute for Human Development, Berlin, Germany. Visualizations with statistical details: The ‘ggstatsplot’ approach.J Open Source Softw. 2021;6(61):3167. doi: https://doi.org/10.21105/joss.03167
- Sjoberg DD, Whiting K, Curry M. Reproducible summary tables with the gtsummary Package. R J. 2021;13(1):570-80. doi: https://doi.org/10.32614/RJ-2021-053
- R: The R Project for Statistical Computing [Internet]. Version 4.1.2 [place unknown]: The R foundation. 2021 Nov 2 - [acesso 2022 ago 6]. Disponível em: https://www.r-project.org/
- Conselho Nacional de Saúde (BR). Resolução n° 466, de 12 de dezembro de 2012. Aprova as diretrizes e normas regulamentadoras de pesquisas envolvendo seres humanos. Diário Oficial da União, Brasília, DF. 2013 jun 13; Seção I:59.
- Secretaria Estadual de Transplantes (PR) [Internet]. Curitiba: Secretaria de Saúde; [sem data]. [acesso 2023 dez 20]. Disponível em: https://www.paranatransplantes.pr.gov.br/
- Majhail NS, Nayyar S, Santibañez ME, et al. Racial disparities in hematopoietic cell transplantation in the United States. Bone Marrow Transplant. 2012;47(11):1385-90. doi: https://doi.org/10.1038/bmt.2011.214
- Instituto Brasileiro de Geografia e Estatística. PNAD Contínua - pesquisa nacional por amostra de domicílios contínua: características gerais dos domicílios e dos moradores, 2022. Rio de Janeiro: IBGE; 2022.
- Flannelly C, Tan BE, Tan JL, et al. Barriers to hematopoietic cell transplantation for adults in the United States: a systematic review with a focus on age. Biol Blood Marrow Transplant. 2020;26(12):2335-45. doi: https://doi.org/10.1016/j.bbmt.2020.09.013
- Zioldo RR, Gimenes RO, Júnior CC. A importância da saúde suplementar na demanda da prestação dos serviços assistenciais no Brasil. Mundo saúde [Internet]. 2013 [acesso 2024 jun 25];37(2):216-21. Disponível em: https://bvsms.saude.gov.br/bvs/artigos/mundo_saude/importancia_saude_suplementar_demanda_prestacao.pdf
- Silva TS, Horvath JDC, Pereira MP, et al. Impacto do tempo na lista de espera na sobrevida pós-TCTH: um estudo de coorte em um hospital do sul do Brasil. Hematol Transfus Cell Ther. 2023;46(3):242-9. doi: https://doi.org/10.1016/j.htct.2023.03.021
- Zago MA, Falcão RP, Pasquini R. Tratado de hematologia. 1. ed. São Paulo: Editora Atheneu; 2013.
- Pidala JA, Hamilton BK, Martin PJ, et al. The chronic graft-versus-host disease failure-free survival (cGVHD-FFS) index. Biol Blood Marrow Transplant. 2019;25(12):2468-73. doi: https://www.doi.org/10.1016/j.bbmt.2019.07.040
- Dehn J, Chitphakdithai P, Show BE, et al. Likelihood of proceeding to allogeneic hematopoietic cell transplantation in the United States after search activation in the National Registry: impact of patient age, disease, and search prognosis. Transplant Cell Ther. 2021;27(2):184.e1-13. doi: https://doi.org/10.1016/j.bbmt.2020.10.004
- Farhadfar N, Weaver MT, Al-Mansour Z, et al. Self-efficacy for symptom management in long-term adult hematopoietic stem cell survivors. Transplant Cell Ther. 2022;28(9):606.e1-8. doi: https://doi.org/10.1016%2Fj.jtct.2022.05.035
- Almeida GG, Cardoso LF, Paiva CRC, et al. Transplante de medula óssea no Brasil: distribuição e perfil de doadores cadastrados entre 2015 e 2022. Hematol Transfus Cell Ther. 2022;44(Supl 2). doi: https://doi.org/10.1016/j.htct.2022.09.555
Recebido em 17/6/2024
Aprovado em 23/9/2024
Editora-associada: Jeane Tomazelli. Orcid iD: https://orcid.org/0000-0002-2472-3444
Editora-científica: Anke Bergmann. Orcid iD: https://orcid.org/0000-0002-1972-8777
Tabela 1. Distribuição geral das variáveis dos pacientes com LLA e LMA registrados no Redome-net de 2016 a 2022
|
Total n = 6.6161 |
CE n = 1541 |
DF n = 941 |
MG n = 3741 |
PE n = 4191 |
PR n = 6321 |
RJ n = 7771 |
RS n = 5161 |
SC n = 541 |
SP n = 3.5961 |
||
|
*Idade |
30,04 (84;1) |
36,88 (69;18) |
38,24 (77;9) |
32,32 (75;2) |
27,78 (69;2) |
26,83 (75;1) |
31,2 (76;2) |
28,76 (75;1) |
39,41 (66;17) |
29,91 (84;1) |
|
|
Sexo |
|
|
|
|
|
|
|
|
|
|
|
|
Feminino |
2.851 (43%) |
82 (53%) |
43 (46%) |
146 (39%) |
170 (41%) |
254 (40%) |
331 (43%) |
211 (41%) |
23 (43%) |
1.591 (44%) |
|
|
Masculino
Faixa etária |
3.765 (57%) |
72 (47%) |
51 (54%) |
228 (61%) |
249 (59%) |
378 (60%) |
446 (57%) |
305 (59%) |
31 (57%) |
2.005 (56%)
|
|
|
Criança |
1.399 (21%) |
0 (0%) |
4 (4,3%) |
63 (17%) |
84 (20%) |
190 (30%) |
163 (21%) |
110 (21%) |
0 (0%) |
785 (22%) |
|
|
Adolescente |
755 (11%) |
0 (0%) |
5 (5,3%) |
41 (11%) |
44 (11%) |
84 (13%) |
82 (11%) |
59 (11%) |
1 (1,9%) |
439 (12%) |
|
|
Adulto |
4.099 (62%) |
152 (99%) |
77 (82%) |
238 (64%) |
285 (68%) |
332 (53%) |
485 (62%) |
328 (64%) |
51 (94%) |
2.151 (60%) |
|
|
Idoso |
363 (5,5%) |
2 (1,3%) |
8 (8,5%) |
32 (8,6%) |
6 (1,4%) |
26 (4,1%) |
47 (6,0%) |
19 (3,7%) |
2 (3,7%) |
221 (6,1%) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Raça/cor |
|
|
|
|
|
|
|
|
|
|
|
|
Amarela |
83 (1,3%) |
0 (0%) |
0 (0%) |
6 (1,6%) |
18 (4,3%) |
4 (0,6%) |
1 (0,1%) |
1 (0,2%) |
0 (0%) |
53 (1,5%) |
|
|
Branca |
3.932 (59%) |
36 (23%) |
54 (57%) |
186 (50%) |
143 (34%) |
521 (82%) |
417 (54%) |
382 (74%) |
39 (72%) |
2.154 (60%) |
|
|
Indígena |
22 (0,3%) |
0 (0%) |
0 (0%) |
0 (0%) |
1 (0,2%) |
0 (0%) |
5 (0,6%) |
1 (0,2%) |
0 (0%) |
15 (0,4%) |
|
|
Não informado |
22 (0,3%) |
0 (0%) |
1 (1,1%) |
2 (0,5%) |
0 (0%) |
2 (0,3%) |
0 (0%) |
2 (0,4%) |
0 (0%) |
15 (0,4%) |
|
|
Parda |
2.202 (33%) |
110 (71%) |
36 (38%) |
141 (38%) |
234 (56%) |
96 (15%) |
286 (37%) |
104 (20%) |
12 (22%) |
1.183 (33%) |
|
|
Preta |
355 (5,4%) |
8 (5,2%) |
3 (3,2%) |
39 (10%) |
23 (5,5%) |
9 (1,4%) |
68 (8,8%) |
26 (5,0%) |
3 (5,6%) |
176 (4,9%) |
|
|
Tipo de serviço |
|
|
|
|
|
|
|
|
|
|
|
|
Privado |
4.297 (65%) |
9 (5,8%) |
6 (6,4%) |
262 (70%) |
415 (99%) |
441 (70%) |
111 (14%) |
264 (51%) |
0 (0%) |
2.789 (78%) |
|
|
Público |
2.319 (35%) |
145 (94%) |
88 (94%) |
112 (30%) |
4 (1,0%) |
191 (30%) |
666 (86%) |
252 (49%) |
54 (100%) |
807 (22%) |
|
|
Diagnóstico |
|
|
|
|
|
|
|
|
|
|
|
|
LLA |
3.708 (56%) |
90 (58%) |
52 (55%) |
204 (55%) |
263 (63%) |
363 (57%) |
459 (59%) |
280 (54%) |
23 (43%) |
1.974 (55%) |
|
|
LMA |
2.908 (44%) |
64 (42%) |
42 (45%) |
170 (45%) |
156 (37%) |
269 (43%) |
318 (41%) |
236 (46%) |
31 (57%) |
1.622 (45%) |
|
|
Acesso ao tratamento |
|
|
|
|
|
|
|
|
|
|
|
|
Aguardando transplante |
630 (9,5%) |
10 (6,5%) |
5 (5,3%) |
29 (7,8%) |
36 (8,6%) |
80 (13%) |
93 (12%) |
54 (10%) |
7 (13%) |
316 (8,8%) |
|
|
Não transplantado |
4.710 (71%) |
115 (75%) |
70 (74%) |
265 (71%) |
316 (75%) |
338 (53%) |
561 (72%) |
387 (75%) |
40 (74%) |
2.618 (73%) |
|
|
Transplantado |
1.276 (19%) |
29 (19%) |
19 (20%) |
80 (21%) |
67 (16%) |
214 (34%) |
123 (16%) |
75 (15%) |
7 (13%) |
662 (18%) |
|
|
Fonte: Autores com base em Redome-net16. Legendas: LMA = Leucemia mieloide aguda; LLA = Leucemia linfoblástica aguda; CE = Ceará; DF = Distrito Federal; MG = Minas Gerais; PE = Pernambuco; PR = Paraná; RJ = Rio de Janeiro; RS = Rio Grande do Sul; SC = Santa Catarina; SP = São Paulo. *Média (idade máxima: idade mínima); 1n = Número total de pacientes (%).
|
|
||||||||||
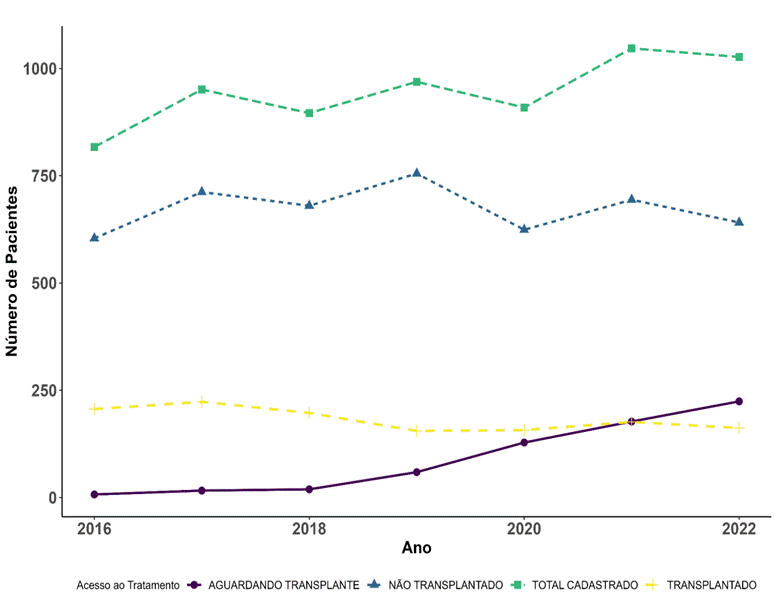
Gráfico 1. Acesso ao tratamento por pacientes com LMA e LLA cadastrados no Redome-net, no período de 2016 a 2022
Fonte: Autores com base em Redome-net16.
Tabela 2. Distribuição dos pacientes e variáveis selecionadas para estudos estatísticos do tempo de acesso ao transplante em casos de LLA e LMA
|
Variáveis |
Tempo de acesso (meses)1 |
Total n = 1.1292 |
LLA n = 6192 |
LMA n = 5102 |
|
Sexo |
|
|
|
|
|
Feminino |
6,20 (5,25) |
497(44%) |
231 (37%) |
266 (52%) |
|
Masculino |
4,6 (4,60) |
632(56%) |
388 (63%) |
244 (48%) |
|
Raça/cor |
|
|
|
|
|
Branca |
6,30 (4,90) |
804 (71%) |
442 (71%) |
362 (71%) |
|
Parda |
6,70 (4,80) |
279 (25%) |
150 (24%) |
129 (25%) |
|
Preta |
7,15 (5,65) |
46 (4,1%) |
27 (4,4%) |
19 (3,7%) |
|
Faixa etária |
|
|
|
|
|
Criança |
5,80 (3,90) |
214 (19%) |
155 (25%) |
59 (12%) |
|
Adolescente |
6,90 (7,15) |
115 (10%) |
90 (15%) |
25 (4,9%) |
|
Adulto |
6,60 (5,07) |
733 (65%) |
369 (60%) |
364 (71%) |
|
Idoso |
6,30 (5,60) |
67 (5.9%) |
5 (0,8%) |
62 (12%) |
|
Tipo de serviço |
|
|
|
|
|
Privado |
6,20 (4,90) |
828 (73%) |
454 (73%) |
374 (73%) |
|
Público |
7,00 (5,10) |
301 (27%) |
165 (27%) |
136 (27%) |
|
Estado |
|
|
|
|
|
MG |
7,70 (5,50) |
79 (7,0%) |
48 (7,8%) |
31 (6,1%) |
|
PE |
6,70 (6,05) |
63 (5,6%) |
36 (5,8%) |
27 (5,3%) |
|
PR |
5,10 (3,62) |
212 (19%) |
123 (20%) |
89 (17%) |
|
RJ |
7,60 (4,25) |
123 (11%) |
61 (9,9%) |
62 (12%) |
|
SP |
6,50 (5,00) |
652 (58%) |
351 (57%) |
301 (59%) |
Fonte: Autores com base em Redome-net16.
Legendas: LMA = Leucemia mieloide aguda; LLA = Leucemia linfoblástica aguda; MG = Minas Gerais; PE = Pernambuco; PR = Paraná; RJ = Rio de Janeiro; SP = São Paulo.
1Mediana (intervalo interquartil); Número de pacientes (n) (%); 2n = Número total de pacientes.
Tabela 3. Resultados da análise estatística dos fatores associados ao tempo de acesso ao transplante em pacientes diagnosticados com LMA e LLA
|
Grupos (*n = 1,129)
|
1Biseral |
2Ômega |
95% IC |
3p |
|
Diagnóstico |
0,08 |
|
(0,01 - 0,15) |
|
|
LMA - LLA |
|
|
(-0,12 - 0,02) |
0,019 * |
|
Sexo |
-0,05 |
|
(-0,12 - 0,02) |
|
|
Feminino - masculino |
|
|
|
0,15 |
|
Tipo de serviço |
-0,10 |
|
(-0,18 - 0,03) |
|
|
Privado - público |
|
|
|
0,009* |
|
Faixa etária |
- |
0,0091 |
(-0,003 1,0) |
|
|
Adolescente - adulto |
|
|
|
1,00 |
|
Adolescente - idoso |
|
|
|
0,62 |
|
Adolescente - infantil |
|
|
|
0,05 |
|
Adulto - idoso |
|
|
|
1,00 |
|
Adulto - infantil |
|
|
|
0,04* |
|
Idoso - infantil |
|
|
|
1,00 |
|
Raça/cor |
- |
0,0061 |
(0,001 - 1,0) |
|
|
Branca - parda |
|
|
|
0,09 |
|
Branca - preta |
|
|
|
0,23 |
|
Parda - preta |
|
|
|
1,00 |
|
Estado |
- |
0,050 |
(0,04 - 1,00) |
|
|
MG - PE |
|
|
|
1,00 |
|
MG - PR |
|
|
|
<0,0001*** |
|
MG - RJ |
|
|
|
1,00 |
|
MG - SP |
|
|
|
0,25 |
|
PE - PR |
|
|
|
0,0001*** |
|
PE - RJ |
|
|
|
1,00 |
|
PE - SP |
|
|
|
1,00 |
|
PR - RJ |
|
|
|
<0,0001*** |
|
PR - SP |
|
|
|
<0,0001*** |
|
RJ - SP |
|
|
|
0,03 |
Fonte: Autores com base em Redome-net16.
Legendas: LMA = Leucemia mieloide aguda; LLA = Leucemia linfoblástica aguda; IC= Intervalo de confiança; MG = Minas Gerais; PE = Pernambuco; PR = Paraná; RJ = Rio de Janeiro; SP = São Paulo.
1Bisseral = Tamanho de efeito (Mann-Whitney); 2Ômega = Tamanho de efeito (Kruskal-Wallis); *n = Número total de pacientes; 3p = ***Muito significante, **Significante, *Menos significante.
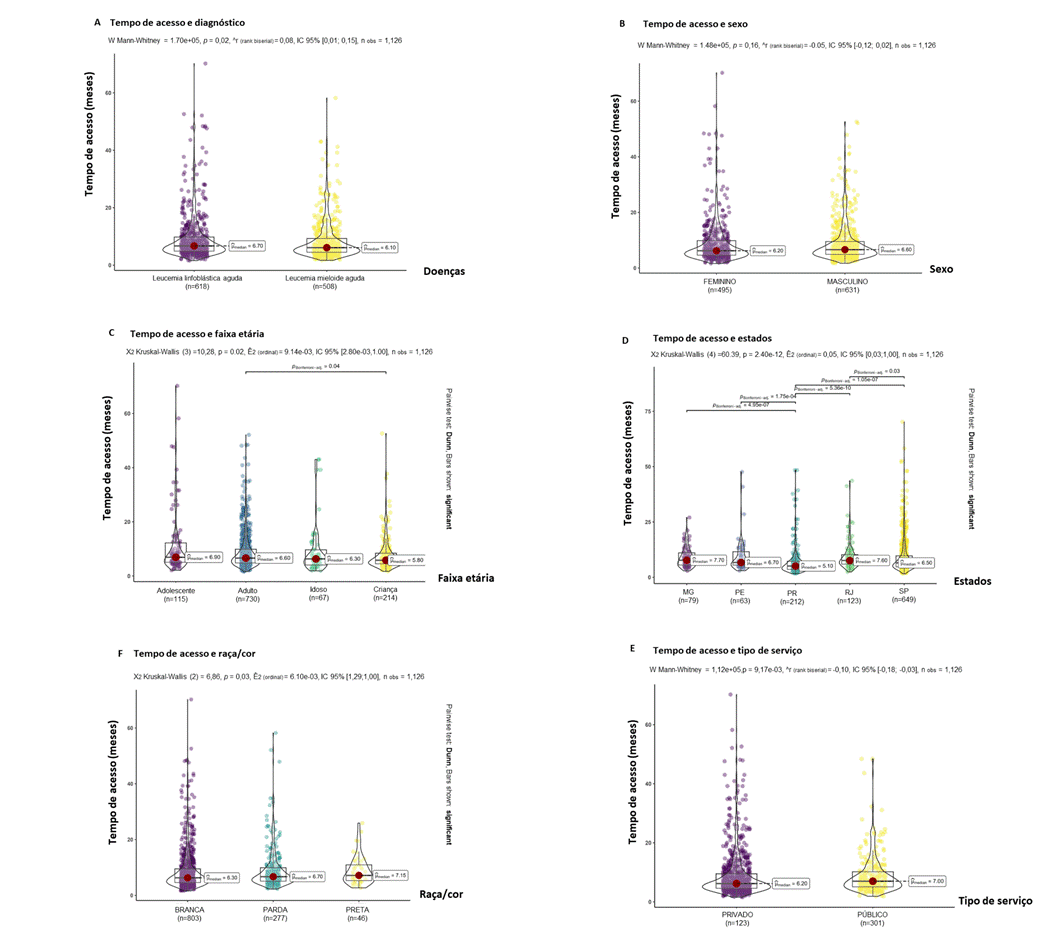
Gráfico 2. Resultados da análise estatística dos fatores associados ao tempo de acesso ao transplante em pacientes diagnosticados com LMA e LLA
Fonte: Autores com base em Redome-net16.
Legendas: A. Doença; B. Sexo; C. Faixa etária; D. Estados; E. Tipo de serviços; F. Raça/cor; IC = Intervalo de confiança.
![]()
Este é um artigo publicado em acesso aberto (Open Access) sob a licença Creative Commons Attribution, que permite uso, distribuição e reprodução em qualquer meio, sem restrições, desde que o trabalho original seja corretamente citado.