Leiomiossarcoma de Vagina em Paciente Gestante: Relato de Caso
Leiomyosarcoma of the Vagina in a Pregnant Patient: Case Report
Leiomiosarcoma de Vagina en Paciente Embarazada: Informe de Caso
https://doi.org/10.32635/2176-9745.RBC.2024v70n4.4762
Amanda de Queiroz Piffer1; Ana Victoria Carvalho Domingues2; Letícia Iamada Porto3; Maria Amália Barbosa Duarte de Oliveira4; Giuliano Tavares Tosello5
1-4Universidade do Oeste Paulista (Unoeste). Presidente Prudente (SP), Brasil. E-mails: amandapiffer03@hotmail.com; anavictoriacd@hotmail.com; iamadaleticia@gmail.com; mariaamaliabdo@gmail.com. Orcid iD: https://orcid.org/0009-0001-0496-8356; Orcid iD: https://orcid.org/0009-0004-4601-8561; Orcid iD: https://orcid.org/0000-0002-9125-9354; Orcid iD: https://orcid.org/0009-0003-2413-0862
5Universidade Federal de São Paulo (Unifesp). São Paulo (SP), Brasil. E-mail: giulianotosello@hotmail.com. Orcid iD: https://orcid.org/0000-0002-8947-2009
Endereço para correspondência: Maria Amália Barbosa Duarte de Oliveira. Rua Salles Macuco, 210 – Jardim Morumbi. Presidente Prudente (SP), Brasil. CEP 19060-764. E-mail: mariaamaliabdo@gmail.com
RESUMO
Introdução: As lesões malignas primárias da vagina são atípicas, e sarcomas vaginais ainda mais incomuns. Leiomiossarcomas retratam menos de 2% das neoplasias malignas ginecológicas, e apenas 10% destes ocorrem fora do útero. Relato do caso: Mulher, 39 anos, gestante, procurou atendimento médico apresentando dor e sangramento vaginal. Foram constatados útero gravídico e massa sólida vaginal que se estendia para gordura adjacente. Na 35ª semana de gestação, foi realizada uma cesárea com exérese da tumoração que posteriormente foi submetida à análise anatomopatológica, sendo diagnosticada como leiomiossarcoma de vagina. Conclusão: A exérese da tumoração, neste caso, foi a abordagem escolhida levando em conta fatores como apresentação do caso, experiência dos médicos envolvidos e disponibilidade de recursos no hospital onde a paciente foi atendida. De fato, não há guidelines específicos para esse tipo de apresentação de leimiossarcoma vaginal, o que implica em individualização de cada caso, com condutas terapêuticas variadas, respeitando as particularidades de cada paciente.
Palavras-chave: Leiomiossarcoma; Gravidez; Neoplasias Vaginais; Hemorragia Uterina.
ABSTRACT
Introduction: Primary malignant lesions of the vagina are atypical, and vaginal sarcomas are even more uncommon. Leiomyosarcomas represent less than 2% of gynecological malignancies, and only 10% of these occur outside the uterus. Case report: Pregnant woman, 39 years old, sought medical attention due to pain and vaginal bleeding. A pregnant uterus and a solid vaginal mass extending into adjacent fat were found. At the 35th week of gestation, a cesarean section was performed with excision of the tumor, which was subsequently submitted to anatomopathological analysis and diagnosed as vaginal leiomyosarcoma. Conclusion: In this case, tumor removal was the chosen approach, given the presentation of the case, experience of the physicians involved, and availability of the hospital resources where the patient was treated. In fact, there are no specific guidelines for this type of presentation of vaginal leiomyosarcoma, which implies individualization of each case, with different therapeutic approaches, respecting the patient’s particularities.
Key words: Leiomyosarcoma; Pregnancy; Vaginal Neoplasms; Uterine Hemorrhage.
RESUMEN
Introducción: Las lesiones malignas primarias de la vagina son atípicas y los sarcomas vaginales son aún más infrecuentes. Los leiomiosarcomas representan menos del 2% de las neoplasias malignas ginecológicas y solo el 10% de ellas se produce fuera del útero. Informe del caso: Mujer de 39 años, embarazada, acudió al médico presentando dolor y sangrado vaginal. Se encontró un útero embarazado y una masa vaginal sólida que se extendía hacia la grasa adyacente. En la semana 35 de gestación se realizó cesárea con escisión del tumor, el cual posteriormente fue sometido a análisis anatomopatológico, siendo diagnosticado como leiomiosarcoma vaginal. Conclusión: La escisión del tumor, en este caso, fue el abordaje elegido teniendo en cuenta factores como la presentación del caso, la experiencia de los médicos involucrados y la disponibilidad de recursos en el hospital donde se trató a la paciente. De hecho, no existen pautas específicas para este tipo de presentación del leiomiosarcoma vaginal, lo que implica la individualización de cada caso, con abordajes terapéuticos variados, respetando las particularidades de cada paciente.
Palabras clave: Leiomiosarcoma; Embarazo; Neoplasias Vaginales; Hemorragia Uterina.
INTRODUÇÃO
As lesões malignas primárias da vagina são atípicas, e os sarcomas vaginais são ainda mais incomuns. Os leiomiossarcomas correspondem a menos de 2% das neoplasias malignas ginecológicas, e apenas 10% deles ocorrem fora do útero1-3. Há divergência no número de casos em mulheres afro-americanas, que possuem o dobro de incidência, quando comparadas a mulheres caucasianas4. São os sarcomas vaginais mais comuns em adultas. Originam-se em qualquer parte da vagina, mas também podem surgir em células de músculo liso em tecidos adjacentes.
A literatura desses casos baseia-se principalmente em alguns relatos e séries de casos5,6. Embora não haja sintomas típicos e características descritas, os mais frequentes são sangramento vaginal (56%), massas pélvicas (54%) e dor pélvica (22%), alguns casos dificuldade de micção e dispareunia. No exame físico, a maioria das pacientes apresenta nódulos cercados por mucosa vaginal normal, como uma massa vaginal, e, em casos de tumor avançado, pólipos com componente exofítico ou massas vaginais necróticas podem ser palpados. Esses tumores são capazes de invadir o reto ou tecidos pélvicos adjacentes à vagina3,7,8.
Os leiomiossarcomas vaginais são dificilmente diagnosticados precocemente. A idade média de diagnóstico é por volta dos 50 anos, chegando até 86 anos3,7,9. Visto que não há um diagnóstico pré-operatório claro para leiomiossarcoma vaginal, ele deve ser feito baseado nos resultados imuno-histoquímico e anatomopatológico após exérese. O padrão-ouro de diagnóstico é a histologia10,11. As distintivas características histopatológicas dos leiomiossarcomas são a presença de necrose coagulativa de células tumorais, atipia citológica, alta taxa mitótica e coloração positiva para marcadores musculares (actina, desmina, caldesmon)12,13.
Em razão da possibilidade de transformação e recidiva, esses tumores devem ser removidos inteiramente. A exérese radical do tumor é o tratamento primário e com melhores resultados. Os cirurgiões devem escolher a abordagem cirúrgica adequada de acordo com a localização do leiomiossarcoma. Poucos são os relatos que descrevem como removê-los cirurgicamente, a maioria relata apenas sobre a patologia desses tumores10,14. O papel adjuvante da radioterapia não é claramente definido em sarcomas vaginais, e ainda menos dados estão disponíveis a respeito da quimioterapia usada como terapia adjuvante. A radioterapia adjuvante parece ser indicada em pacientes com sarcomas de alto grau, tumor recorrente de baixo grau e se o tumor se estender além das margens cirúrgicas15.
Por não existir um protocolo específico para abordagem terapêutica de leiomiossarcomas de vagina, o tratamento, que tem por pedra angular a ressecção cirúrgica, é variável e levará em conta as características de cada caso, a experiência dos profissionais envolvidos e a condição clínica da paciente16. A diferenciação do grau do tumor é o fator mais importante para o prognóstico17, mas, mesmo assim, os leiomiossarcomas são caracterizados por comportamento agressivo e prognóstico reservado, mesmo em estágios precoces. Nas pacientes tratadas com quimioterapia ou radioterapia pós-operatória, a taxa de sobrevivência nos cinco anos seguintes é de apenas 36%7. Mesmo em estágios precoces apresenta taxas de recidiva de 53% a 71%. Algumas séries relatam sobrevida de cinco anos de 51% no estádio I, 25% no estádio II e 0% nos estádios III ou IV8.
Esses tumores podem apresentar recidiva e eventualmente evoluir com surgimento de metástase em órgãos distantes. Um estudo de autópsias mostrou que essas metástases ocorriam sem doença linfática, o que justifica uma disseminação hematogênica. Portanto, pacientes com essa doença têm prognóstico desfavorável, e a metástase para o pulmão acontece com frequência17,18.
O leiomiossarcoma vaginal é um tumor maligno que tem como características curso agressivo, apresentação variada, alta recorrência, e não possui um tratamento ideal estabelecido. As informações sobre esse tipo de sarcoma podem ser encontradas em escassos relatos de casos que possuem falta de consenso em relação ao tratamento, portanto, cabe ao médico individualizá-lo, com cautela, para cada paciente19.
A importância deste relato de caso é de divulgar e alertar a comunidade científica a respeito dessa neoplasia rara, assim como discutir a respeito dos achados clínicos, exames e tratamento cirúrgico. Tema relevante a ser discorrido, visto que há poucos levantamentos dessa doença.
Este estudo foi baseado em análise de prontuários médicos, que continham informações relevantes sobre o quadro clínico. Em paralelo, foi feita uma revisão de literatura em bases de dados como SciELO e PubMed, para que fosse feita uma comparação entre o que foi de fato realizado frente ao caso e o que preconiza a literatura científica.
O presente artigo foi aprovado pelo Comitê de Ética em Pesquisa (CEP), sob o número de parecer 5168096 (CAAE: 52890121.0.0000.5515), de acordo com a Resolução n.º 466/201220 do Conselho Nacional de Saúde.
RELATO DO CASO
Mulher, 39 anos, gestante de 31 semanas e 6 dias, quartigesta, com três partos cesáreos anteriores, procurou atendimento médico em um centro de referência em Ginecologia e Obstetrícia em um Hospital privado do interior de São Paulo, queixando-se de sangramento vaginal há 15 dias. Sangramento de coloração vermelho vivo e com saída de coágulos. O quadro teve início na 29ª semana. Nega comorbidades, tabagismo e etilismo. O pai da paciente apresentou câncer de vesícula biliar aos 72 anos.
No exame físico do abdome, constataram-se útero gravídico, altura uterina de 29 cm, batimentos cardiofetais de 144 por minuto, tônus uterino normal e dinâmica uterina ausente. O exame especular apresentou massa tumoral volumosa e friável de aproximadamente 10 cm, iniciando no terço superior da parede vaginal lateral direita e estendendo-se até o terço médio da vagina.
No mesmo dia do atendimento, foi realizada uma ultrassonografia que evidenciou uma formação sólida, lobulada, com componente exofítico, fluxo vascular ao doppler, com medida de 5,5 x 5,4 x 4,2 cm, volume de 67 cm3. Após duas semanas desse primeiro atendimento, foi realizada ressonância magnética da pelve que visualizou lesão sólida, heterogênea, no terço profundo da parede vaginal lateral direita, estendendo-se para a gordura adjacente, medindo de 8,2 x 8,1 x 4,6 cm e volume estimado de 157 cm3.
Na 35a semana de idade gestacional, por conta do aumento do sangramento vaginal, foi realizado o parto cesáreo com o nascimento de um recém-nascido com Apgar 9 e 10. Logo após o parto, foi realizada a ressecção da tumoração por via vaginal (Figura 1). O conteúdo removido foi enviado para análise anatomopatológica e imuno-histoquímica com o diagnóstico de leiomiossarcoma de alto grau e margens não avaliáveis em virtude da fragmentação do tumor (Figura 2). A imuno-histoquímica apresentou receptor de estrogênio +/3+ (15%); Ki-67 positivo (90%); desmina positiva; caldesmon positivo; CD 10 negativo; citoceratina de 40, 48, 50 e 50,6 kDa negativas e miogenina negativa.
Após oito semanas da cirurgia vaginal e do parto cesáreo, foi realizado o estadiamento sistêmico com tomografia de tórax e ressonância magnética de abdome, e visualizados múltiplos nódulos pulmonares inespecíficos, não calcificados, de até 0,7 cm nos lóbulos inferiores dos pulmões direito e esquerdo. Na ressonância de abdome e pelve, foram identificadas três lesões no lobo hepático direito, heterogêneas, com áreas de liquefação sugestivas de acometimento metastático, tendo o maior 7 cm em seu maior diâmetro. Também foi vista lesão expansiva no terço superior da parede vaginal lateral direita medindo 3,8 x 3,5 cm sugestiva de progressão local da doença.
Após reunião oncológica multidisciplinar, iniciou quimioterapia paliativa com docetaxel e cloridrato de gencitabina, realizando dois ciclos sem intercorrências. Apresentou progressão local da doença perceptível ao exame especular e novos episódios de sangramento, sendo assim submetida à nova ressecção cirúrgica de toda a massa tumoral macroscopicamente visível novamente por via vaginal. Essa segunda intervenção cirúrgica aconteceu quatro meses após a primeira. Após um mês da segunda cirurgia, foi submetida a dez sessões de radioterapia adjuvante. Evoluiu com quadro de abscesso hepático e teve melhora com tratamento clínico após internação prolongada de 45 dias.
Realizou nova ressonância de abdome que mostrou aumento dos três nódulos hepáticos progressão da doença metastática hepática, tendo o maior agora 16 cm. Após nova discussão multidisciplinar, iniciou nova quimioterapia paliativa com doxorubicina + ifosfamida + dacarbazina + pazopanibe. Após três ciclos do novo esquema de quimioterapia paliativa e 14 meses após a primeira cirurgia vaginal, apresentou progressão da doença hepática com alteração de enzimas hepática e ascite. Em nova discussão clínica, optou-se por suspender a quimioterapia e seguir apenas com cuidados paliativos. Após 18 meses do diagnóstico do leiomiossarcoma vaginal, a paciente faleceu por causa da progressão da doença metastática e sem sangramento vaginal.
O laudo histológico evidenciou neoplasia maligna, diagnosticada como leiomiossarcoma.
DISCUSSÃO
A vagina não é um local comum para desenvolvimento de tumores malignos primários. O leiomiossarcoma vaginal, em particular, é um tumor agressivo e muito incomum. A literatura médica indica que sarcomas malignos vaginais, além de prognóstico complica, têm altas taxas de recidiva local e a distância21.
A relevância clínica da discussão sobre leiomiossarcoma vaginal está relacionada à escassez de casos descritos, que representa menos de 2% das neoplasias malignas ginecológicas. Apresenta difícil diagnóstico e não possui sintomas específicos. Tais tumores são caracterizados por comportamento agressivo e prognóstico reservado e elevadas taxas de recidiva, chegando a quase 80% em dois anos22.
Apesar de a maioria dos relatos abordarem apenas a patologia desses tumores, é de suma importância que seja apresentada a remoção cirúrgica, já que a gravidade desse tumor é alta e o papel adjuvante da radioterapia e quimioterapia não é claramente definido, enquanto a exérese radical do tumor é tida como forma de tratamento primário23.
Em artigos científicos sobre casos similares, pode-se observar o predomínio de trabalhos que relatavam o aparecimento dessa neoplasia em mulheres adultas, a cirurgia como principal tratamento, e a radioterapia e a quimioterapia como complemento, embora ainda não se tenha um consenso sobre o tratamento ideal21,22.
Segundo os princípios de técnicas auxiliares da National Comprehensive Cancer Network (NCCN)24 de 2024, que analisa as aberrações cromossômicas e os genes relacionados a cada tipo de neoplasia, os leiomiossarcomas apresentam aberrações com complexas alterações, e os genes envolvidos ainda são desconhecidos. Isso evidencia a necessidade de novos estudos, não apenas clínicos, mas genéticos, para melhor delineamento da patologia e melhora na precisão do diagnóstico precoce.
Independentemente do quão precoce tenha sido o diagnóstico neste caso, a doença da paciente era complexa e de natureza agressiva; exames de imagem realizados dois meses após o parto já evidenciavam comprometimento pulmonar e hepático por possíveis metástases; e, na maioria dos casos, disponíveis na literatura, metástases pulmonares foram as mais comuns17,18.
Embora a paciente tenha recebido atendimento de elevada complexidade, com acesso a terapias adjuvantes e neoadjuvantes, drogas de alto custo e suporte multidisciplinar, o desfecho desfavorável, com progressão da doença e posterior óbito, vai ao encontro do que está descrito na literatura. Mesmo com diagnósticos precoces, a taxa de sobrevida em cinco anos para casos como este não chega a 40%, com recidivas chegando a 71% dos casos7,8.
CONCLUSÃO
O leiomiossarcoma vaginal é um câncer raro, retratando menos de 2% das neoplasias malignas ginecológicas, agressivo e com elevada taxa de recidivas. Há pouca evidência científica publicada nos últimos dez anos, e os genes relacionados ao desenvolvimento dessa patologia seguem desconhecidos. Diante das dificuldades para estabelecer o diagnóstico precoce, das lacunas no conhecimento acerca dessa neoplasia maligna rara e da elevada morbimortalidade, é essencial o aperfeiçoamento das técnicas terapêuticas e o fomento a novas pesquisas relacionadas ao tema.
CONTRIBUIÇÕES
Amanda de Queiroz Piffer, Ana Victoria Carvalho Domingues, Letícia Iamada Porto, Maria Amália Barbosa Duarte de Oliveira e Giuliano Tavares Tosello contribuíram na concepção e no planejamento do estudo; na obtenção, análise e interpretação dos dados; na redação e revisão crítica; e aprovaram a versão final a ser publicada.
DECLARAÇÃO DE CONFLITOS DE INTERESSES
Nada a declarar.
FONTES DE FINANCIAMENTO
REFERÊNCIAS
1. Khosla D, Patel FD, Kumar R, et al. Leiomyosarcoma of the vagina: a rare entity with comprehensive review of the literature. Int J Appl Basic Med Res. 2014;4(2):128-30.
doi: https://doi.org/10.4103%2F2229-516X.136806
2. Kim SH, Kim B. Vagina and vulva. In: Kim SH. Radiology illustrated gynecologic imaging. 2 ed. Berlim: Springer; 2012. p. 937.
3. Ciaravino G, Kapp DS, Vela AM, et al. Primary leiomyosarcoma of the vagina. A case report and literature review. Internat J Gynecol Cancer. 2000;10(4):340-7. doi: https://doi.org/10.1046/j.15251438.2000.010004340.x
4. Toro JR, Travis LB, Wu HJ, et al. Incidence patterns of soft tissue sarcomas, regardless of primary site, in the surveillance, epidemiology and end results program, 1978-2001: an analysis of 26,758 cases. Int J Cancer. 2006;119(12):2922-30.
5. Peters WA, Kumar NB, Andersen WA, et al. Primary sarcoma of the adult vagina: a clinicopathologic study. Obstet Gynecol. 1985;65(5):699-704.
6. Tavassoli FA, Norris HJ. Smooth muscle tumors of the vagina. Obstet Gynecol. 1979;53(6):689-93.
7. Nhan HYS, Sheperd JH, Fisher C, et al. Vaginal sarcoma: the royal marsden experience. Int J Gynecol Cancer. 1994;4(5):337-41. doi: http://dx.doi.org/10.1046/j.1525-1438.1994.04050337.x
8. Diz MDPE. Tumores do corpo uterino. In: Hoff PMG. Tratado de oncologia. 1 ed. São Paulo: Atheneu; 2013. p. 1977-8.
9. Tsai HJ, Ruan CW, Kok VC, et al. A large primary vaginal leiomyosarcoma diagnosed postoperatively and uterine leiomyomas treated with surgery and chemotherapy. J Obstet Gynaecol. 2013;33(6):643-4. doi: https://doi.org/10.3109/01443615.2013.795136
10. Xu Z, Zeng R, Liu J. A large primary retroperitoneal vaginal leiomyosarcoma: a case report. J Med Case Rep. 2015;9:130.
11. Jordanov A, Strateva D, Hinkova N. Vaginal leiomyoma-a case report and review of the literature. Akush Ginekol. 2014;53(8):33-5
12. Kobayashi H, Uekuri C, Akasaka FI, et al. The biology of uterine sarcomas: a review and update. Mol Clin Oncol. 2013;1(4):599-609. doi: https://doi.org/10.3892%2Fmco.2013.124
13. Abeler VM, Nenodovic M. Diagnostic immunohistochemistry in uterine sarcomas: a study of 397 cases. Int J Gynecol Pathol. 2011;30(3):236-43. doi: https://doi.org/10.1097/pgp.0b013e318200caff
14. Suh MJ, Park DC. Leiomyosarcoma of the vagina: a case report and review from the literature. J. Gynecol Oncol. 2008;19(4):261-4. doi: https://doi.org/10.3802%2Fjgo.2008.19.4.261
15. Reed NS, Mangioni C, Malmstrom H, et al. Phase III randomised study to evaluate the role of adjuvant pelvic radiotherapy in the treatment of uterine sarcomas stages I and II: an European Organisation for Research and Treatment of Cancer Gynaecological Cancer Group Study. Eur J Cancer. 2008;44(6):808-18. doi: https://doi.org/10.1016/j.ejca.2008.01.019
16. Ciaravino G, Kapp DS, Vela A, et al. Primary leiomyosarcoma of the vagina. A case report and literature review. Inter J. Gynecol Cancer. 2000;10(4):340-7.
17. Creasman WT, Phillips JL, Menk HR. The national cancer data base report on cancer of the vagina. Cancer. 1998;83(5):1033-40.
18. Rose PG. Pivete MS, Tsukada Y, et al. Patterns of metastasis in uterine sarcoma. Cancer. 1989;63(5):935-8. doi: https://doi.org/10.1002/1097-0142(19890301)63:5%3C935::aid-cncr2820630525%3E3.0.co;2-9
19. Keller NA, Godoy H. Leiomyosarcoma of the vagina: an exceedingly rare diagnosis. Case Rep Obstet Gynecol. 2015;2015(363895):1-4. doi: https://doi.org/10.1155/2015/363895
20. Conselho Nacional de Saúde (BR). Resolução n° 466, de 12 de dezembro de 2012. Aprova as diretrizes e normas regulamentadoras de pesquisas envolvendo seres humanos. Diário Oficial da União, Brasília, DF. 2013 jun 13; Seção I:59.
21.Laforga JB, Martín-Vallejo J, Molina-Bellido P, et al. Early recurrence of aggressive leiomyosarcoma of the vagina. Arch Gynecol Obstet. 2022;307(5):1641-2. doi: https://doi.org/10.1007/s00404-022-06581-6
22. Yuan H, Wang T. Primary vaginal sarcoma in a single center. Gynecol Oncol Reports. 2022;44(Supl 1):101110. doi: https://doi.org/10.1016/j.gore.2022.101110
23. Roser E, Harter P, Zocholl D, et al. Treatment strategies in patients with gynecological sarcoma: Results of the prospective intergroup real-world registry for gynecological sarcoma in Germany (REGSA-NOGGO RU1). Int J Gynecol Cancer. 2023;33(2):223-30. doi: https://doi.org/10.1136/ijgc-2022-003800
24. National Comprehensive Cancer Network [Internet]. Plymouth Meeting: NCCN; ©2024. [Acesso 2024 jul 18]. Disponível em: https://www.nccn.org/guidelines/guidelines-detail?category=1&id=1464
Recebido em 5/8/2024
Aprovado em 11/12/2024
Editora-científica: Anke Bergmann. Orcid iD: https://orcid.org/0000-0002-1972-8777
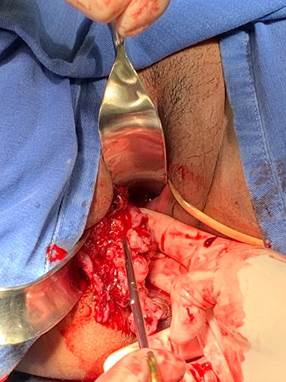
Figura 1.
Primeira ressecção tumoral
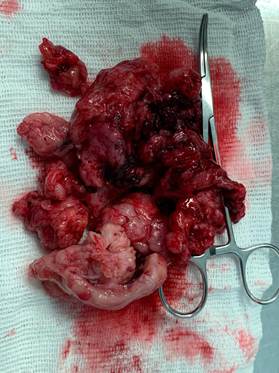
Figura 2. Macroscopia da massa tumoral
![]()
Este é um artigo publicado em acesso aberto (Open Access) sob a licença Creative Commons Attribution, que permite uso, distribuição e reprodução em qualquer meio, sem restrições, desde que o trabalho original seja corretamente citado.