ARTIGO DE OPINIÃO
Registros de Câncer de Base Populacional no Brasil: Relevância, Desafios e Oportunidades
Population-Based Cancer Registries in Brazil: Relevance, Challenges and Opportunities
Registros de Cáncer de Base Poblacional en Brasil: Relevancia, Desafíos y Oportunidades
https://doi.org/10.32635/2176-9745.RBC.2025v71n1.4878
Gil Patrus Mundim Pena1; Antonio Tadeu Cheriff dos Santos2; Camila Medeiros Pezzotti3; Carlos Anselmo Lima4; Cristiane Bastos Daniel5; Cyntia Asturian Laporte6; Donaldo Botelho Veneziano7; Dyego Leandro Bezerra de Souza8, Flávia Nascimento de Carvalho9; Helenira Fonseca de Alencar10; Janira Costa Silva11; Jonas Eduardo Monteiro dos Santos12; Josefa Angela Pontes de Aquino13; Juliana Aparecida Loro14; Juliana Natívio15 Julio Fernando Pinto Oliveira16; Leonardo Borges Lopes de Souza17; Lucrecia Aline Cabral Formigosa18; Luís Felipe Leite Martins19; Maria Fernanda Regueira Breda20; Maria do Rosario Dias de Oliveira Latorre21; Maurício Marinho dos Santos22; Michele Alcântara de Almeida da Hora23; Paulo César Fernandes de Souza24; Walmiro Ferreira Ramos Neto25; Marianna de Camargo Cancela26
1Secretaria Estadual de Saúde de Minas Gerais, Coordenação de Vigilância de Doenças e Agravos Crônicos não Transmissíveis e Câncer, Registro de Câncer de Base Populacional de Belo Horizonte. Belo Horizonte (MG), Brasil. E-mail: gil.pena@saude.mg.gov.br. Orcid iD: https://orcid.org/0000-0002-9395-6372
2,9,16,17,19Instituto Nacional de Câncer (INCA), Coordenação de Prevenção e Vigilância (Conprev), Divisão de Vigilância e Análise de Situação. Rio de Janeiro (RJ), Brasil. E-mails: cheriff@inca.gov.br; fcarvalho@inca.gov.br; julio.fernando@inca.gov.br; leonardo.souza@inca.gov.br; lfmartins@inca.gov.br. Orcid iD: https://orcid.org/0000-0002-3577-0772; Orcid iD: https://orcid.org/0000-0001-6789-6583; Orcid iD: https://orcid.org/0000-0002-9187-527X; Orcid iD: https://orcid.org/0000-0003-0468-5732; Orcid iD: https://orcid.org/0000-0001-5016-8459.
3Secretaria Municipal de Saúde de Santos, Registro de Câncer de Base Populacional de Santos. Santos (SP), Brasil. E-mail: camilapezzotti@santos.sp.gov.br. Orcid iD: https://orcid.org/0009-0001-7555-5049
4Universidade Federal de Saúde, Programa de Pós-Graduação em Ciências da Saúde. Hospital Universitário, Registro de Câncer de Base Populacional de Aracaju. Aracaju (SE), Brasil. E-mail: ca.lima01@gmail.com. Orcid iD: https://orcid.org/0009-0002-1019-0584
5Secretaria Estadual de Saúde do Distrito Federal, Assessoria de Políticas de Prevenção e Controle do Câncer, Registro de Câncer de Base Populacional do Distrito Federal. Brasília (DF), Brasil. E-mail: cristianebdaniel@gmail.com. Orcid iD: https://orcid.org/0009-0007-9002-8160
6Secretaria Municipal da Saúde de Curitiba, Centro de Epidemiologia, Registro de Câncer de Base Populacional de Curitiba. Curitiba (PR), Brasil. E-mail: claporte@sms.curitiba.pr.gov.br. Orcid iD: https://orcid.org/0009-0003-7537-703-X
7Fundação Amaral Carvalho, Registro de Câncer de Base Populacional de Jahu. Jahu (SP), Brasil. E-mail: rcbp.donaldo@amaralcarvalho.org.br. Orcid iD: https://orcid.org/0000-0001-9677-2133
8Universidade Federal do Rio Grande do Norte, Departamento de Saúde Coletiva. Natal (RN), Brasil. E-mail: dyego.souza@ufrn.br. Orcid iD: https://orcid.org/0000-0001-8426-3120
10Secretaria Estadual de Saúde do Ceará, Coordenadoria de Vigilância Epidemiológica e Prevenção em Saúde (Covep), Registro de Câncer de Base Populacional de Fortaleza. Fortaleza (CE), Brasil. E-mail: helenira.alencar@saude.ce.gov.br. Orcid iD: https://orcid.org/0000-0001-7975-4101
11Secretaria Estadual de Saúde de Roraima, Coordenadoria de Vigilância em Saúde (CGVS), Registro de Câncer de Base Populacional de Roraima. Boa Vista (RR), Brasil. E-mail: rcbp.rr@gmail.com. Orcid iD: https://orcid.org/0009-0007-0549-6665
12,26INCA, Coordenação de Pesquisa e Inovação. Rio de Janeiro (RJ), Brasil. E-mails: eduardo.monteiro@inca.gov.br; marianna.cancela@inca.gov.br. Orcid iD: https://orcid.org/0000-0001-8423-8320; Orcid iD: https://orcid.org/0000-0002-8169-8054
13Secretaria Estadual de Saúde da Paraíba, Registro de Câncer de Base Populacional de João Pessoa. João Pessoa (PB), Brasil. E-mail: zefapontes@hotmail.com. Orcid iD: https://orcid.org/0009-0007-7423-3076
14Secretaria Municipal de Saúde de Poços de Caldas, Coordenação de Vigilância Epidemiológica, Registro de Câncer de Base Populacional de Poços de Caldas. Poços de Caldas (MG), Brasil. E-mail: julloro@yahoo.com.br. Orcid iD: https://orcid.org/0000-0001-9744-8757
15Secretaria Municipal de Saúde de Campinas, Coordenadoria de Informações Epidemiológicas, Registro de Câncer de Base Populacional de Campinas. Campinas (SP), Brasil. E-mail: juliana.nativio@campinas.sp.gov.br. Orcid iD: https://orcid.org/0000-0002-0496-8292
18Secretaria Estadual de Saúde do Pará, Coordenação Estadual de Atenção Oncológica, Registro de Câncer de Base Populacional de Belém. Belém (PA). Brasil. E-mail: lacformigosa@gmail.com. Orcid iD: https://orcid.org/0000-0003-4245-672X
20Secretaria Estadual de Saúde de Santa Catarina, Gerência de Análises Epidemiológicas e Doenças e Agravos não Transmissíveis, Divisão de Vigilância, Coordenação Estadual de Registro Hospitalar de Câncer de Santa Catarina. Florianópolis (SC), Brasil. E-mail: rhcdive@saude.sc.gov.br. Orcid iD: https://orcid.org/0009-0003-0356-9307
21Universidade de São Paulo, Registro de Câncer de Base Populacional de São Paulo. São Paulo (SP), Brasil. E-mail: mdrddola@usp.br. Orcid iD: https://orcid.org/0000-0002-5189-3457
22Secretaria Estadual de Saúde de Rondônia, Agência Estadual de Vigilância em Saúde, Registro de Câncer de Base Populacional de Rondônia. Porto Velho (RO), Brasil. E-mail: mauriciomarinho33@gmail.com. Orcid iD: https://orcid.org/0009-0006-4752-4727
23Secretaria de Saúde do Estado da Bahia, Coordenação de Doenças e Agravos não Transmissíveis, Registro de Câncer de Base Populacional de Salvador. Salvador (BA), Brasil. E-mail: divep.neoplasia@saude.ba.gov.br. Orcid iD: https://orcid.org/0000-0003-0720-4711
24Secretaria Estadual de Saúde de Mato Grosso, Superintendência de Vigilância de Saúde. Cuiabá (MT), Brasil. E-mail: pcfernandesouza@gmail.com. Orcid iD: https://orcid.org/0000-0002-0032-1125
25Hospital de Amor, Unidade Barretos, Registro de Câncer de Base Populacional do Departamento Regional de Saúde de Barretos. Barretos (SP), Brasil. E-mail: walmiro.ramos@hcancerbarretos.com.br. Orcid iD: https://orcid.org/0009-0006-2560-3301
Endereço para correspondência: Marianna de Camargo Cancela. Rua do Resende, 128, 3º andar – Centro. Rio de Janeiro (RJ), Brasil. CEP 20231-092. E-mail: marianna.cancela@inca.gov.br
INTRODUÇÃO
O câncer é a segunda causa de morte prematura por doenças e agravos não transmissíveis no Brasil (entre 30 e 70 anos) e, em países com Índice de Desenvolvimento Humano (IDH) muito alto, já supera as doenças cardiovasculares como a principal causa de morte1. Estima-se que essa doença se torne cada vez mais relevante no Brasil com a crescente incidência que deve alcançar 1,07 milhão de casos novos em 20502. O câncer representa um conjunto de numerosas doenças, com diferenças significativas nos seus fatores de risco, estratégias de prevenção e diagnóstico precoce, além de apresentar um amplo espectro de prognósticos, desde desfechos mais favoráveis até os altamente letais.
As estratégias de saúde pública para lidar com uma doença complexa como o câncer requerem um sistema de vigilância próprio que permita avaliar a carga da doença estratificada para cada tipo de câncer3. Desse modo, é possível planejar ações especificamente dirigidas ao correto enfrentamento da doença (prevenção, detecção precoce e tratamento eficiente). No planejamento das ações, é necessário que o gestor público ou privado esteja munido das informações adequadas sobre a incidência da doença na população, permitindo priorizar as estratégias de enfrentamento, conforme o risco do surgimento dos diferentes tipos de câncer naquele território4. Os dados da incidência de câncer na população, associados ao envelhecimento e a fatores de riscos específicos, de natureza comportamental, ambiental e genética, dimensionam a sua magnitude como problema de saúde pública5.
Os Registros de Câncer de Base Populacional (RCBP) são reconhecidos mundialmente como parte fundamental de qualquer programa de controle do câncer e como a melhor estratégia (o “padrão-ouro”) para a vigilância populacional da doença3. Os RCBP são estruturas especializadas destinadas à coleta, ao armazenamento, ao processamento, à análise e à divulgação de informações sobre pessoas ou pacientes com diagnóstico confirmado de câncer, sendo a única fonte de informação sobre a incidência do câncer. Os RCBP permitem o planejamento racional das ações e fornecem meios para a avaliação de seus resultados4. Além disso, são fontes importantes para estudos epidemiológicos da doença.
Na ausência de dados de qualidade e confiáveis, provenientes de RCBP, o planejamento de ações de controle corre o risco de identificar prioridades equivocadas. Infelizmente, essa é uma situação em muitos países de baixa e média rendas, onde outras demandas dos sistemas de saúde são priorizadas em relação ao registro dos casos de câncer na população6. Nesse contexto, é importante reforçar a importância de investir nos RCBP, como elementos fundamentais para otimizar os recursos e melhorar desfechos para os pacientes7.
A metodologia de classificação do câncer, padronizada internacionalmente, é complexa e envolve aspectos da topografia e da morfologia, seguindo regras de codificação e de controle de qualidade8,9. Para proporcionar a comparabilidade das informações entre os diferentes países, os critérios para o registro e o relato de casos incidentes seguem regras internacionais, definidas pela International Agency for Research on Cancer (IARC) e pela International Association of Cancer Registries (IACR), as quais são adotadas pelo Instituto Nacional de Câncer (INCA)10. As informações mundiais sobre o câncer, produzidas pelos RCBP, são publicadas periodicamente pela IARC na série Cancer Incidence in Five Continents, iniciada em 1966 e que se encontra na 12ª edição11. Para ter seus dados publicados no CI5, os RCBP devem atender a quesitos de qualidade.
Muito ainda precisa ser feito para preencher lacunas na vigilância do câncer na América Latina, embora avanços venham ocorrendo. A implementação de RCBP é uma prioridade nos países da América Central, enquanto os RCBP sul-americanos necessitam de melhorias na qualidade dos dados e de maior disseminação e utilização das informações12.
O propósito deste artigo é discutir o panorama atual da vigilância do câncer no Brasil, com foco na situação dos RCBP, com especial interesse na integração com outros sistemas de informação existentes, na incorporação de novas tecnologias e na necessidade de enquadramento legal.
DESENVOLVIMENTO
RCBP: Situação atual e um breve histórico
O Brasil possui um sistema estruturado de vigilância de câncer que incorpora os componentes da incidência, morbidade hospitalar e mortalidade. As informações da incidência são processadas em 31 RCBP, com cobertura de cerca de 25% da população brasileira13.
O primeiro grande passo na estruturação dos RCBP brasileiros, como uma política nacional, ocorreu em 1999, com a implantação de convênios com as Secretarias Estaduais de Saúde (SES). Esses convênios aportavam recursos do Fundo Nacional de Saúde para o desenvolvimento do Programa de Avaliação e Vigilância do Câncer e de seus Fatores de Risco (PAV)14. Desse modo, puderam ser implementados núcleos técnicos dentro das SES, além da realização de vários cursos e treinamentos para formar profissionais para atuação e supervisão nos RCBP. A partir de 2006, os RCBP passaram a receber um repasse de recursos mensais específicos no teto financeiro da vigilância em saúde para as Secretarias Estaduais e Municipais (Portaria 2.607, de dezembro de 2005)15. Tais recursos regulares permitiram aos RCBP manter a equipe com menor rotatividade e melhorar o desempenho das suas funções, com divulgação das informações, atualidade e buscando um padrão internacional de qualidade14. Esse apoio mais efetivo, entretanto, deixou de existir alguns anos depois.
Os desafios para a implantação e manutenção dos RCBP não são triviais, incluindo a necessidade de financiamento contínuo e apoio governamental. No tabulador do site do INCA13, há informações disponíveis dos 31 RCBP, totalizando 2.277.896 casos registrados entre os anos de 1988 a 2020. O ano final de consolidação é o seguinte: cinco registros têm dados até 2017; sete até 2018; dois até 2019; e três consolidaram até o ano de 2020, somando 17 RCBP.
Esse cenário ilustra que a atualidade das bases consolidadas pelos RCBP no Brasil é bastante variável. Muitos RCBP não conseguem sequer ter dados que atendam ao período das chamadas para a publicação CI5 em virtude do atraso nos anos de incidência. Enquanto certo período para consolidação da qualidade dos dados é esperado16, existem RCBP com mais de dez anos de diferença em relação ao ano-calendário13. Muitos RCBP brasileiros têm dificuldades em manter as atividades rotineiras e trabalhar rapidamente em razão da falta de uma política permanente14.
Vários RCBP brasileiros têm participado na série de publicações do CI5 (Quadro 1). Boa parte dos registros consegue ter suas bases aprovadas, entretanto apresentam uma participação descontínua, refletindo a instabilidade de muitos RCBP.
Os RCBP de São Paulo, Poços de Caldas e de Florianópolis, por exemplo, cujas informações de qualidade já foram publicadas no CI5, encontram atualmente dificuldades para manter a operação, resultando em queda da cobertura de 25% para 19% da população brasileira. Isso demonstra a situação vulnerável vivida em alguns RCBP, apesar da sua história e importância. Se forem considerados apenas os RCBP com dados publicados no volume XII do CI5 e com alta qualidade de informação, a cobertura alcança apenas 4,4% da população11. São necessários financiamento e apoio governamental contínuo, com o foco em manter e reforçar a qualidade da informação dos registros existentes, mantendo a proporção da população brasileira coberta11,17, antes mesmo de procurar estabelecer novos registros ou mesmo ampliar a cobertura dos atuais.
Quadro 1. RCBP brasileiros com informações publicadas nos últimos cinco volumes da publicação Cancer Incidence in 5 Continents
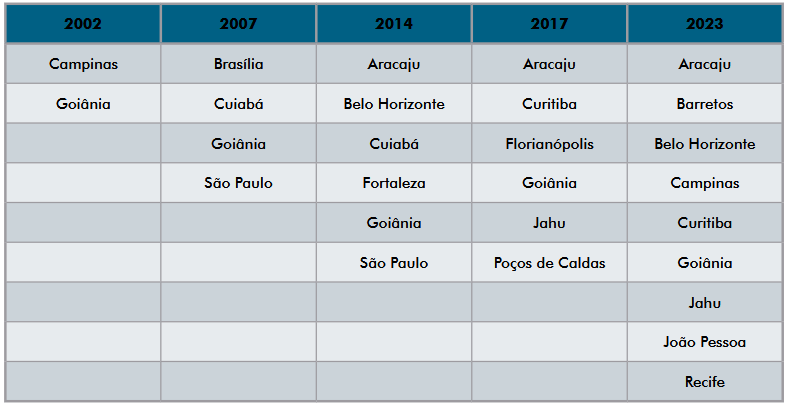
Fonte: CI5 Volumes XII a XI11,18-21.
Fluxo de trabalho nos RCBP
As estratégias para a coleta de casos de câncer variam de registro para registro, mas, em geral, consistem na identificação das fontes de notificação, centros onde são diagnosticados e/ou tratados os casos de câncer da população coberta (laboratórios de patologia, hospitais, laboratórios de imagem, serviços de hematologia e oncologia, serviços de radioterapia etc.). Identificadas as fontes, faz-se a solicitação para a coleta dos casos, tarefa a cargo dos registradores de câncer, que coletam as informações do caso. Não obstante, a importância dos RCBP para a vigilância da doença, uma das principais dificuldades enfrentadas pelo RCBP, é o acesso à informação dos casos de câncer tratados ou diagnosticados nos centros especializados e laboratórios privados.
Os RCBP produzem informações que permitem descrever e monitorar o perfil da incidência do câncer em uma população geograficamente definida, em geral um munícipio, mas podendo abranger todo o Estado ou alguma Região ou Sub-região estadual. O registro coleta informações de forma sistemática, contínua e exaustiva, garantindo a abrangência dos dados ao buscar informações em diversas fontes de diagnóstico e tratamento. Como o câncer é uma doença crônica, os pacientes percorrem diferentes pontos da rede de atenção, o que torna necessária a busca ativa em múltiplas fontes8,9. Diferentemente do sistema de mortalidade, que registra o evento de óbito uma única vez com informações completas, os dados para o RCBP chegam de forma fragmentada e precisam ser construídos no decorrer do tempo. Essa fragmentação dificulta o registro oportuno e completo dos casos, exigindo um esforço contínuo de integração e verificação das informações. Para definir que o caso ocorre na população de cobertura do registro, é necessário coletar a informação sobre o local de residência do paciente, no momento do diagnóstico. A identificação completa do paciente (nome, nome da mãe, data de nascimento, documentos de identificação) é necessária para individualizar cada caso e determinar o momento do primeiro diagnóstico (incidência). Na etapa de identificação, todas as notificações referentes àquele paciente são reunidas, reportando-se apenas um caso incidente, para cada neoplasia que venha a apresentar3.
O INCA disponibiliza para os RCBP brasileiros uma interface web para o registro dos casos: o Sisbasepop web. A plataforma permite a inclusão dos casos (etapa de notificação), a identificação e a eleição dos casos definitivos. Também produz uma série de relatórios relacionados às informações das taxas de incidência (bruta e ajustada), à supervisão do gestor e à qualidade das informações, para os diferentes tipos de câncer. Há também a funcionalidade de importação do Sistema para Informatização dos Dados de Registros Hospitalares de Câncer (SisRHC), referente ao território de cobertura do RCBP, uma medida efetiva de integração das informações dos Registros Hospitalares e os Populacionais. Também é possível a importação dos arquivos do Sistema de Informações sobre Mortalidade (SIM), para os casos de óbitos das pessoas com câncer residentes dentro da área de cobertura do registro.
Diante da complexidade crescente das classificações das neoplasias e da diversidade de tratamentos disponíveis, atualmente coleta-se um número básico de variáveis, relacionadas ao tumor (topografia, morfologia, data do diagnóstico, extensão da doença). No entanto, ainda existem desafios significativos na obtenção e no registro de informações detalhadas sobre a extensão da doença e o estadiamento do câncer tanto em tumores sólidos quanto em neoplasias hematológicas. Tais informações são relevantes para conhecer a realidade do diagnóstico precoce e avaliar a sobrevida pela doença22. Avanços nem tão recentes na caracterização da doença, como o status dos receptores hormonais e da proteína HER2 para os cânceres de mama, não estão ainda incorporados nas informações coletadas pelos registros brasileiros, embora a coleta dessas informações seja recomendada pelo American Joint Committee on Cancer (AJCC). A coleta de informações relacionadas ao tratamento não é realizada pelos RCBP brasileiros (data de início, modalidade do tratamento). Além disso, o estadiamento de Toronto23, para neoplasias infantis, também não é sistematicamente coletado. Como instrumentos para ação e promoção de equidade, é fundamental que os RCBP coletem informações sociodemográficas com qualidade, o que, por falta de recursos, não acontece atualmente.
Existe uma defasagem na atualização dos sistemas de classificação e de estadiamento do câncer em relação a outros países. No Sisbasepop, por exemplo, ainda se utiliza a versão original da 3ª edição da Classificação Internacional de Doenças para Oncologia (CID-O)24, embora a IARC já tenha disponibilizado a 2ª revisão dessa edição para a classificação das morfologias. O estadiamento pela 8ª edição do TNM25 – Classification of Malignant Tumours, preconizado pelo AJCC da Union for International Cancer Control (UICC) –, só teve a sua edição traduzida no Brasil publicada em 2022, mas seu uso já estava indicado para outros países desde o início de 2018.
Relevância dos RCBP na vigilância do câncer e relação com os demais sistemas de informação
A recente pandemia da covid-19 trouxe para a linha de frente a importância dos sistemas de informação para a vigilância em saúde26. A necessidade de informações em tempo real para o número de casos de covid-19, com atualizações diárias, possivelmente criou uma expectativa errada de que a vigilância do câncer necessitasse de ter informações em tempo real sobre a ocorrência de casos e que fosse amplamente abrangente em termos de território. Na vigilância em saúde, é preciso saber a diferença entre as estratégias relacionadas às doenças agudas transmissíveis, às crônicas transmissíveis, às crônicas não transmissíveis e, dentro destas últimas, as particularidades do câncer3.
Existem vários sistemas de informações em saúde no Brasil, cuja simples contabilização se mostra intrincada, às vezes com informações redundantes, com pouca transparência e frequentemente inacessíveis27. Alguns dos principais sistemas relacionados ao câncer e suas relações com os RCBP são apresentados na Figura 1. As informações desses diferentes sistemas são disponibilizadas pelo Ministério da Saúde, por meio do Departamento de Informação e Informática do Sistema Único de Saúde (DATASUS), mediante o Tabnet/Tabwin (desenvolvido há quase 30 anos). Os tabuladores das informações dos RCBP e dos RHC estão hospedados na página do INCA. O Instituto disponibiliza ainda um painel da mortalidade por câncer (Atlas da mortalidade)28. Um passo fundamental para o sistema de vigilância como um todo, e para os RCBP em particular, seria a efetiva integração entre esses diferentes sistemas, como será visto adiante.
No câncer, em particular, o foco principal da vigilância está em conhecer a incidência da doença e avaliar a sobrevida. Os RCBP são fontes críticas de informações relacionadas às metas globais de combate ao câncer. Por exemplo, o indicador associado à meta da Iniciativa Global da Organização Mundial da Saúde (OMS) contra o câncer infantil de atingir ao menos uma taxa de sobrevivência de 60,0% para crianças e adolescentes com câncer até 203029 só pode ser medido com as informações geradas pelos RCBP30,31. Do mesmo modo, a avaliação do indicador associado à meta para eliminação do câncer do colo do útero, em que todos os países devem atingir e manter uma taxa de incidência inferior a 4,0 por 100 mil mulheres, necessita das informações dos RCBP32,33.
São as informações dos RCBP13, em conjunto com as informações da mortalidade (SIM/DATASUS)34, que possibilitam a elaboração das estimativas nacionais da incidência do câncer pelo INCA5 e as estimativas da IARC e do Global Cancer Observatory (Globocan)35.
Nesse emaranhado de sistemas, merece comentário um painel criado recentemente para o monitoramento da Lei dos 60 dias, que dispõe sobre o primeiro tratamento de paciente com neoplasia maligna comprovada e estabelece prazo para seu início36. Embora a vigilância desse intervalo pudesse ser feita com as informações dos Registros Hospitalares de Câncer (RHC), não era possível a gestão da assistência, com a busca pelo paciente já diagnosticado, cujo tratamento não tenha sido iniciado no prazo legal. O Painel de Oncologia tem, portanto, um papel que pode ser interpretado mais como uma ferramenta de gestão da assistência do que da vigilância37. O Painel de Oncologia foi criado, a partir de 2018, para substituir o Sistema de Informação do Câncer (Siscan), idealizado com a missão de “permitir o monitoramento das ações relacionadas à detecção precoce, à confirmação diagnóstica e ao início de tratamento de neoplasias malignas38”. Houve evidentes dificuldades na implantação do Siscan, tal como inicialmente planejado39, e posteriormente voltou a ser um sistema restrito aos cânceres do colo uterino e de mama, congregando os antigos sistemas Siscolo e Sismama. As informações do Painel de Oncologia integram dados de diferentes bancos de produção (diagnóstico e tratamento) e cadastro (Figura 1), com o objetivo de monitorar o tempo entre o diagnóstico e o início do primeiro tratamento em tempo real37. Nas bases utilizadas, as informações do sistema são alimentadas pelos prestadores de serviço, sem a participação do registrador de câncer, profissional essencial para garantir a acurácia da informação em relação ao diagnóstico e à classificação da neoplasia.
O SIM34 é um dos melhores exemplos de um sistema de informação consolidado, resultado de planejamento, investimento, tempo, compromisso governamental e continuidade de esforços, além de adesão às melhores práticas de qualidade, inclusive com o monitoramento de indicadores. O SIM foi implementado na década de 1970, estando, desde então, em contínuo aperfeiçoamento de acordo com as diretrizes internacionais40. Os dados da mortalidade proporcionam informações epidemiológicas relevantes sobre toda a população brasileira, estando entre os melhores sistemas do mundo em relação à cobertura da população41 e à porcentagem de causas de óbito mal definidas (6,0% em 2022)42. As estatísticas vitais disponibilizadas pelo SIM são fundamentais para conhecer a mortalidade pelo câncer. A integração das bases do SIM com as dos RCBP permite o seguimento passivo dos pacientes com câncer, possibilitando a avaliação da sobrevida, inclusive em termos populacionais. Além disso, as informações do RCBP podem qualificar os dados do SIM, especialmente nos casos de óbitos por câncer com localização mal definida ou metástase em órgãos como fígado, pulmão ou cérebro. Isso se deve ao fato de que o RCBP registra os tumores primários, enquanto o SIM muitas vezes não distingue entre o tumor primário e a metástase. Dessa forma, a integração das informações do RCBP pode aprimorar a precisão e a qualidade dos dados de mortalidade.
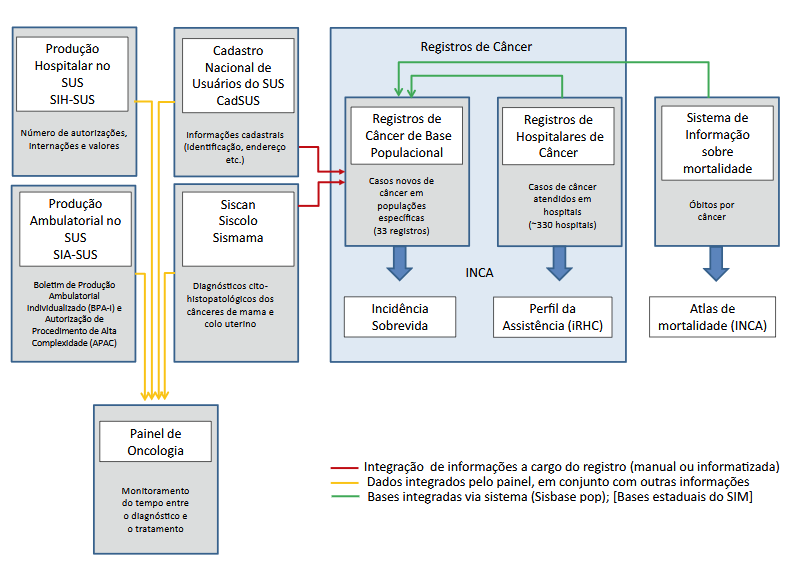
Figura 1. Principais sistemas de informação relacionados ao câncer no Brasil
Nota: A supervisão dos Registros de Câncer de Base Populacional e Hospitalares é realizada pelo INCA, que também hospeda os tabuladores relacionados a essas bases. O INCA disponibiliza as informações da mortalidade por câncer no Brasil (valores absolutos e taxas), por meio do Atlas de Mortalidade. O Painel de Oncologia integra o cadastro do CadSUS com dados do Sistema de Informação Ambulatorial (SIA) por meio do Boletim de Produção Ambulatorial Individualizado (BPA-I) e da Autorização de Procedimento de Alta Complexidade (Apac) do Sistema de Informação Hospitalar (SIH) e do Sistema de Informações de Câncer (Siscan/Siscolo/Sismama).
Oportunidades de coleta passiva e inclusão da vigilância populacional do câncer na estratégia de saúde digital
A produção de estatísticas populacionais é muito enriquecida nos RCBP nos quais existem possibilidades de vincular informações do próprio RCBP com informações de outras fontes, frequentemente coletadas para diferentes fins, com a eleição da melhor informação disponível43. Os países nórdicos executam esse tipo de vinculação com excelência, tendo sido os pioneiros nessa prática e referência mundial em qualidade de informações de base populacional sobre câncer44. No Brasil, vários RCBP utilizam métodos de linkage para o aprimoramento de suas bases de dados. Nos RCBP de Belo Horizonte, Curitiba, Aracaju, São Paulo, Jahu, João Pessoa, por exemplo, as bases do RCBP são cruzadas com as bases do SIM estadual para a atualização do status vital dos casos registrados, buscando-se por casos com óbito registrado fora da área de cobertura e sem o diagnóstico de câncer na declaração de óbito. Em outra estratégia, as notificações pela declaração de óbito do RCBP são cruzadas com as bases de todos os RHC do Estado, buscando-se pelo diagnóstico dos casos, reduzindo-se a proporção de casos notificados somente pela declaração de óbito. Outras bases de dados passíveis de serem utilizadas por RCBP são: CadSUS, SIH, SIA, BPA, Siscan, entre outras. Ressalta-se a dificuldade de obtenção de bases de dados provenientes da saúde suplementar. As informações dos sistemas de informação em saúde poderiam ser usadas como fontes para os RCBP por meio do fluxo contínuo dessas informações e da importação ou envio dessas bases de dados, qualificando as informações dos RCBP, assim como ocorre em outros países45-47. É relevante para os RCBP a integração com o CadSUS, possibilitando obter as informações de endereço de residência e, com a base nacional do SIM, possibilitando a atualização passiva da sobrevida relacionada ao câncer, dos pacientes com incidência em determinado território, que estejam residindo em outro Estado da Federação, no momento do óbito.
A importância da coleta passiva de dados por meio de sistemas eletrônicos robustos se mostrou relevante durante a pandemia da covid-19. Um inquérito internacional verificou que os RCBP que utilizam esse método foram menos afetados pelas disfunções causadas pela crise sanitária45. Aproximadamente 45% dos RCBP relataram que foram tomadas medidas de contingência para mitigar o impacto da pandemia, incluindo a ampliação da capacidade e segurança em tecnologia da informação (TI). A rápida adoção e implementação tecnológica durante o início da pandemia foi destacada por muitos registros como um lado positivo da crise48.
A Estratégia de Saúde Digital (ESD) para o Brasil prevê a interoperabilidade dos sistemas e a expansão da Rede Nacional de Dados de Saúde (RNDS), constituindo-se uma ferramenta potencial para os RCBP. A ESD 2020-2028 prevê que, até 2028, a RNDS estará estabelecida e reconhecida como a plataforma digital de inovação, informação e serviços de saúde para todo o Brasil, em benefício de usuários, cidadãos, pacientes, comunidades, gestores, profissionais e organizações de saúde49. É importante que os RCBP estejam incluídos na ESD. O Decreto n.º 12.069 de 21 de junho de 202450 institui a Estratégia Nacional de Governo Digital para o período de 2024 a 2027 e, no artigo 8º, menciona como objetivo geral a busca de um Estado mais inclusivo, eficaz, proativo, participativo e sustentável, em especial por meio:
I - da oferta de soluções que atendam às necessidades da sociedade e reconheçam as desigualdades sociais e as barreiras de acesso aos serviços públicos;
II - da adaptação de seus processos às demandas atuais da sociedade, com inovação, uso adequado de tecnologias, reuso seguro de dados e melhor aplicação dos recursos públicos; e
III - da transparência, do acesso à informação, da participação social na formulação de políticas públicas e da promoção do desenvolvimento sustentável.
Esses pontos se aplicam à vigilância do câncer, mediante a utilização de sistemas já existentes que coletam informações, a alimentação dos RCBP de maneira passiva e a regulamentação racional da Lei n.º 13.685, de 25/06/201851, que estabelece a notificação compulsória do câncer.
A notificação compulsória per se não é garantia de melhoria de qualidade dos dados, nem é a panaceia para registrar adequadamente os casos incidentes de câncer no Brasil. Inclusive, em alguns países, o anseio de obter dados ditos “nacionais”, por meio de sistemas automatizados e compulsórios, acaba se sobrepondo à qualidade dos dados, podendo levar a números equivocados e consequentemente à formulação de políticas com essas informações3,52. Comparações desses sistemas com dados dos RCBP na Colômbia e no Peru, por exemplo, mostram subestimação da incidência e superestimação de sobrevida utilizando dados administrativos53-55.
O Distrito Federal estabeleceu exitosamente a regulamentação da Lei n.º 13.68551, por meio da Portaria n.º 18056 de 21 de março de 2019, distritalmente, colocando oficialmente a Coordenação do RCBP do Distrito Federal como receptora das informações provenientes de fontes do setor privado a cada trimestre e a migração das informações referente aos RHC do Distrito Federal, conforme o calendário determinado pelo INCA, por meio da interface do SisIntegradorRHC e do SisBasePop. Cabe lembrar que o acesso às fontes do setor privado é fundamental, pois 26,3% da população brasileira em março de 2024 estava coberta por planos de saúde, sendo a maior cobertura observada no Estado de São Paulo com 43,2%57. Os pacientes com câncer podem transitar entre os setores público e privado, de maneira não mutuamente exclusiva, fazendo com que as informações de um único caso possam estar esparsas entre ambos os setores. Em Campinas, a Lei Municipal n.º 15.371, de 6 de janeiro de 201758, instituiu oficialmente o RCBP, reforçando a notificação compulsória das neoplasias, possibilitando o acesso a todas as fontes e as incluindo oficialmente como parte da vigilância do câncer, sejam elas públicas ou privadas.
Arcabouço legal
Um passo importante para a sustentabilidade dos RCBP em longo prazo seria um enquadramento legal que fornecesse melhor sustentação jurídica para as ações de vigilância do câncer desenvolvidas pelos registros. A mais recente Política Nacional de Prevenção e Controle do Câncer no âmbito do Sistema Único de Saúde (SUS) e o Programa Nacional de Navegação da Pessoa com Diagnóstico de Câncer, estabelecido pela Lei n.º 14.758, de 19 de dezembro de 202359, coloca como objetivo no artigo 2º, inciso I, “diminuir a incidência dos diversos tipos de câncer”. Além disso, define, no seu artigo 3º, inciso VII, “a organização da vigilância do câncer por meio da informação, da identificação, do monitoramento e da avaliação das ações de controle da doença e de seus fatores de risco e de proteção”, como um de seus princípios e diretrizes gerais. É omissa, entretanto, em descrever a forma como se faria essa vigilância, mencionando apenas “a utilização, de forma integrada, dos dados e das informações epidemiológicas e assistenciais, coletados por meio dos RHC e por outras fontes disponíveis, para o planejamento, o monitoramento e a avaliação das ações e dos serviços para prevenção e controle do câncer” (artigo 3º, inciso VIII). Os governos que têm acesso a dados inadequados ou não acurados, ou nenhum dado de RCBP, não estarão preparados para elaborar e implementar políticas de controle de câncer que resultem na redução da incidência de câncer e na melhoria da sobrevivência60. Apesar disso, em nenhum ponto, a Lei se refere aos RCBP, embora sejam a única fonte de informações sobre incidência.
Embora a Lei n.º 14.75859, de 19 de dezembro de 2023, faça referência ao âmbito do SUS, os serviços privados ou complementares estão sujeitos à norma, conforme define a Lei Orgânica da Saúde (Lei n.º 8.080 de 19 de setembro de 1990)61, em seu artigo 22. “Na prestação de serviços privados de assistência à saúde, serão observados os princípios éticos e as normas expedidas pelo órgão de direção do Sistema Único de Saúde (SUS) quanto às condições para seu funcionamento”. Cabe ainda ressaltar que as ações de saúde desenvolvidas pelo SUS abrangem toda a população, e não se limitam à assistência, incluindo ações de promoção, proteção e recuperação da saúde, com a realização integrada das ações assistenciais e das atividades preventivas, além das ações de Vigilância Sanitária e de Vigilância Epidemiológica61. Desse modo, para a realização da Vigilância do Câncer desenvolvida no âmbito dos RCBP, toda a população coberta tem de estar necessariamente incluída, seja atendida pelo SUS ou em serviços privados ou complementares.
Nos Estados Unidos, em 1971, o National Cancer Act, assinado pelo Presidente Richard Nixon, já estabelecia, entre os seus numerosos elementos, a criação de uma base de dados de vigilância capaz de publicar e avaliar tendências na incidência, mortalidade e sobrevivência do câncer. O programa Vigilância, Epidemiologia e Resultados Finais (do inglês, Surveillance, Epidemiology, and End Results – SEER) é uma coalizão de RCBP em áreas específicas dos Estados Unidos. O SEER trabalha em conjunto com os Centros de Controle e Prevenção de Doenças (CDC) e com o Censo dos Estados Unidos, e publica as taxas de diagnósticos de câncer e de mortalidade. O SEER também fornece dados para estudos espaciais sobre risco de câncer e padrões de tratamento62. Essa longa tradição na vigilância do câncer, por meio dos registros como o SEER, fornece informações admiráveis sobre o impacto do esforço nacional contra o câncer naquele país. Os frutos desse trabalho são reconhecidos. A 8ª edição do Manual de Estadiamento do Câncer da AJCC, por exemplo, foi dedicada aos registradores de câncer, em reconhecimento ao seu compromisso, profissionalismo, dedicação, liderança e contribuição, ao registrar e fazer a manutenção de dados essenciais para o tratamento de pacientes com câncer63. Em 1992, o Cancer Registries Amendment Act64 foi aprovado para estabelecer o suporte do CDC para outros registros estaduais e coletar dados sobre câncer, como incidência, estágio e tratamento. Tal Lei64 criou o National Program of Cancer Registries (NPCR), que permitiu que os Estados Unidos alcançassem 100% de cobertura da população. Alguns exemplos (não exaustivos) de países onde os RCBP são regulamentados por leis específicas são: Rússia47, Suíça65, Japão66, Austrália67, Uruguai68 e China69, este último apresentando expansão da cobertura populacional nos últimos anos, com 157 RCBP no CI5 XII (12,8% da população)70. Tais leis estabelecem a notificação compulsória, sendo os casos diretamente notificados aos RCBP, para tratamento adequado das informações dentro dos padrões internacionais.
Paradoxalmente, alguns registros de câncer bem estabelecidos foram fechados nos últimos cinco anos, e outros têm sido ameaçados de fechamento, com base na ideia de que a coleta, curadoria, análise e interpretação de dados por epidemiologistas podem ser substituídas por sistemas de inteligência artificial ainda não validados60.
Os RCBP dependem de financiamento governamental para manter suas atividades, estando sujeitos ao planejamento anual e à aprovação das respectivas linhas orçamentárias, o que levanta preocupações quanto à sustentabilidade, se a vigilância do câncer não estiver dentro de um programa operacional claramente estabelecido52. Um exemplo no Brasil foi a descontinuidade do RCBP de São Paulo, em razão da interrupção do vínculo com a Secretaria Municipal de Saúde desde junho de 2020. Apesar das previsões de aumento da magnitude do câncer na América Latina e do crescente interesse nos dados sobre câncer, parece não haver planejamento em longo prazo, nem entendimento da especificidade da vigilância do câncer na Região54. Legisladores e formuladores de políticas devem reconhecer que os RCBP são instrumentos eficientes em saúde pública, fornecendo apoio político, legislativo e financeiro em longo prazo. Sem as informações que apenas os RCBP podem fornecer, o planejamento de programas de controle do câncer corre o risco de ser feito às cegas60.
Nesse vácuo legal sobre o funcionamento da Vigilância do câncer realizada dentro dos RCBP, interpretações restritivas da Lei Geral de Proteção de Dados pelas Fontes de Notificação trouxeram dificuldades ainda maiores de acesso aos diagnósticos de câncer, levando a Diretoria-Geral do INCA-MS a reafirmar, em ofício71, que:
O sigilo das informações cadastrais, das pessoas portadoras de neoplasia, dos profissionais responsáveis pela assistência, dos nomes das instituições notificadoras, é um pressuposto garantido por cada membro da equipe do registro de câncer por meio de assinatura em termo de compromisso de confidencialidade das informações. É também garantido pela Lei Geral de Proteção de Dados Pessoais (LGPD) nº 13.709, de 14 de agosto de 2018 que nos artigos 11 e 13 estabelece que hospitais públicos, serviços de saúde, assim como demais entidades sanitárias estão autorizadas a realizar o tratamento de dados sensíveis dos pacientes, sem o seu consentimento específico, visando à tutela da saúde.
Conforme visto anteriormente, o artigo 4º, da Lei dos 60 dias, cuja redação foi dada pela Lei n.º 13.68551, de 25 de junho de 2018, estabelece a notificação e o registro compulsórios das doenças, agravos e eventos em saúde relacionados às neoplasias, pelos serviços de saúde públicos e privados em todo o território nacional. Essa Lei ainda carece de regulamentação e permanece em um limbo jurídico, não obstante o exemplo do Distrito Federal descrito anteriormente.
Os registros de câncer são ferramentas fundamentais para conhecer a situação da doença, possibilitando o planejamento de medidas de controle, com ações relacionadas à prevenção (cessação do tabagismo, vacinação contra o HPV), ao rastreamento para a detecção precoce de casos (citologia oncótica para o câncer de colo uterino, mamografia para o câncer de mama), ao diagnóstico e à disponibilização de tratamento oportuno e adequado (cirurgia, quimioterapia, radioterapia, terapia-alvo etc.), medidas de conforto ou paliativas, nos casos em que o objetivo do controle da progressão da doença não seja mais alcançável. E finalmente, nas avaliações da sobrevida global pela doença, como um indicador eficaz para o monitoramento do tratamento. Em vários países, essas informações são coletadas por RCBP, mas, no Brasil, elas persistem esparsas entre diversos sistemas públicos de informação e fontes privadas, limitando o estudo de desigualdades em saúde entre usuários de serviços públicos e usuários de saúde complementar ou privada.
É preciso promover o letramento em vigilância do câncer dos numerosos atores envolvidos na temática do câncer, sobre o seu papel na vigilância, incluindo não apenas os registros, mas as fontes notificadoras públicas e privadas. Mesmo epidemiologistas e oncologistas acabam publicando trabalhos conceitualmente equivocados, em revistas científicas, com revisão por pares72,73. Aos gestores públicos, cabe reconhecer a importância das informações de qualidade para o enfrentamento racional da doença. Não se pode perder o que foi conquistado com a implantação de registros de câncer por todo o país. Mesmo com as limitações e as dificuldades de manutenção das atividades, não é possível pensar em outra estratégia melhor para a vigilância do câncer. Vários RCBP brasileiros já contam hoje com mais de duas décadas de série histórica, demonstrando mais do que resiliência, persistência e dedicação. Por outro lado, há também muitos exemplos de descontinuidade, demonstrando as dificuldades de manter o funcionamento contínuo das atividades. Nesse sentido, é necessário trabalhar para consolidar os registros em operação, bem como progredir na qualidade e na amplitude da informação em relação ao câncer.
Não é incomum que as clínicas e os centros especializados que dificultam o acesso dos RCBP para a coleta de casos ilustrem as suas apresentações sobre o câncer com um cenário estatístico da ocorrência da doença, reconhecendo a importância global do problema. É comum que utilizem os mapas disponibilizados no Globocan2, mantido pela IARC, e as próprias estimativas nacionais elaboradas pelo INCA5. A propalada inexistência de dados estatísticos sobre a saúde (a doença) dos brasileiros persiste hoje no desconhecimento e negligência ao esforço RCBP de proporcionar um retrato mais confiável e fiel da realidade do câncer no Brasil. O trabalho de cada registro de câncer é um grande passo no sentido de reverter esse apagão estatístico. Mantê-los em funcionamento é uma longa e difícil caminhada, dependendo basicamente da vontade política local, quando deveria ser uma Política de Estado, inscrita nas políticas de controle do câncer, como ocorre em vários países.
CONCLUSÃO
Ainda há um longo caminho pela frente. É necessário trabalhar no sentido de manter as conquistas feitas até aqui, bem como garantir o acesso à informação dos casos, possibilitando a coleta de dados mais abrangentes sobre os casos de câncer, incluindo as variáveis relacionadas ao tratamento. Faz-se necessário um arcabouço legal que garanta a continuidade do funcionamento. É preciso também repensar os processos de coleta e de consolidação das informações, incorporando técnicas de coleta passiva automatizada de diferentes bases e outras ferramentas, inserindo enfim as estratégias de vigilância dentro do planejamento das ações de desenvolvimento da saúde digital. A busca contínua pela qualidade de informação, seguindo os parâmetros internacionais que possibilitam a comparabilidade das informações para as diferentes populações, deve ser prioridade.
CONTRIBUIÇÕES
Gil Patrus Mundim Pena e Marianna de Camargo Cancela contribuíram substancialmente na concepção e no planejamento do estudo; na obtenção, análise e interpretação dos dados; na redação e revisão crítica. Antonio Tadeu Cheriff dos Santos, Camila Medeiros Pezzotti, Carlos Anselmo Lima, Cristiane Bastos Daniel, Cyntia Asturian Laporte, Donaldo Botelho Veneziano, Dyego Leandro Bezerra de Souza, Flávia Nascimento de Carvalho, Helenira Fonseca de Alencar, Janira Costa Silva, Jonas Eduardo Monteiro dos Santos, Josefa Angela Pontes de Aquino, Juliana Aparecida Loro, Juliana Natívio, Julio Fernando Pinto Oliveira, Leonardo Borges Lopes de Souza, Lucrecia Aline Cabral Formigosa, Luís Felipe Leite Martins, Maria Fernanda Regueira Breda, Maria do Rosario Dias de Oliveira Latorre, Maurício Marinho dos Santos, Michele Alcântara de Almeida da Hora, Paulo Cesar Fernandes de Souza e Walmiro Ferreira Ramos Neto contribuíram substancialmente na análise e interpretação dos dados; na redação e revisão crítica. Todos os autores aprovaram a versão final a ser publicada.
AGRADECIMENTOS
À Marion Piñeros pelo incentivo e por suas valiosas sugestões na redação deste artigo.
DECLARAÇÃO DE CONFLITO DE INTERESSES
Nada a declarar.
FONTES DE FINANCIAMENTO
Não há.
REFERÊNCIAS
1. Bray F, Laversanne M, Weiderpass E, et al. The ever-increasing importance of cancer as a leading cause of premature death worldwide. Cancer. 2021;127(16):3029-30. doi: https://doi.org/10.1002/cncr.33587
2. International Agency for Research on Cancer [Internet]. Lyon: IARC; ©1965-2024. Cancer tomorrow. [acesso 2024 jun 6]. Disponível em: https://gco.iarc.who.int/today/
3. Piñeros M, Znaor A, Mery L, et al. A global cancer surveillance framework within noncommunicable disease surveillance: making the case for population-based cancer registries. Epidemiol Rev. 2017;39(1):161-9. doi: https://doi.org/10.1093/epirev/mxx003
4. Jensen OM, Parkin DM, MacLennan R, et al., editores. Cancer registration: principles and methods. Lyon: IARC; 1991. (Scientific Publications nº. 95).
5. Santos MO, Lima FCS, Martins LFL, et al. Estimativa de incidência de câncer no Brasil, 2023-2025. Rev Bras Cancerol. 2023;69(1):e-213700. doi: https://doi.org/10.32635/2176-9745.RBC.2023v69n1.3700
6. Bray F, Cueva P, Znaor A, et al. Planning and developing population-based cancer registration in low- and middle-income settings. Geneva: World Health Organization; 2014.
7. Saraiya M, Tangka FKL, Asma S, et al. Importance of economic evaluation of cancer registration in the resource limited setting: laying the groundwork for surveillance systems. Cancer Epidemiol. 2016;45:S1-3. doi: https://doi.org/10.1016/j.canep.2016.10.001
8. Bray F, Parkin DM. Evaluation of data quality in the cancer registry: principles and methods. part I: comparability, validity and timeliness. Eur J Cancer. 2009;45(5):747-55. doi: https://doi.org/10.1016/j.ejca.2008.11.032
9. Parkin DM, Bray F. Evaluation of data quality in the cancer registry: principles and methods part II completeness. Eur J Cancer. 2009;45(5):756-64. doi: https://doi.org/10.1016/j.ejca.2008.11.033
10. Instituto Nacional de Câncer José Alencar Gomes da Silva. Manual de rotinas e procedimentos para registros de câncer de base populacional. Rio de Janeiro: INCA; 2012.
11. Bray F, Colombet M, Aitken JF, et al. Cancer incidence in 5 continents. Lyon: IARC; 2023. v. XII. (Coleção IARC Cancer Base nº. 19). [Acesso 2023 dez 13]. Disponível em: https://ci5.iarc.who.int
12. Piñeros M, Abriata MG, Mery L, et al. Cancer registration for cancer control in Latin America: a status and progress report. Rev Panam Salud Pública. 2017;41:e2. doi: https://doi.org/10.26633/rpsp.2017.2
13. Instituto Nacional de Câncer [Internet]. Rio de Janeiro: INCA; 2023. Incidências do BasePop. [Acesso 2023 dez 14]. Disponível em: https://www.inca.gov.br/BasePopIncidencias/Home.action
14. Ministério da Saúde (BR), Departamento de Ciência e Tecnologia. Integração de informações dos registros de câncer brasileiros. Rev Saúde Pública. 2007;41:865-8. doi: https://doi.org/10.1590/S0034-89102007000500024
15. Ministério da Saúde (BR). Portaria Nº 2.607, de 28 de dezembro de 2005. Institui com recursos do teto financeiro de vigilância em saúde incentivo financeiro para custeio das atividades desenvolvidas pelo Registro de Câncer de Base Populacional – RCBP [Internet]. Diário Oficial da União, Brasília, DF. 2005 dez 29; Seção 1:113. [Acesso 2024 jul 25]. Disponível em: https://bvsms.saude.gov.br/bvs/saudelegis/gm/2005/prt2607_28_12_2005.html
16. Zanetti R, Schmidtmann I, Sacchetto L, et al. Completeness and timeliness: cancer registries could/should improve their performance. Eur J Cancer. 2015;51(9):1091-8. doi: https://doi.org/10.1016/j.ejca.2013.11.040
17. Valsecchi MG, Steliarova-Foucher E. Cancer registration in developing countries: luxury or necessity? Lancet Oncol. 2008;9(2):159-67. doi: https://doi.org/10.1016/s1470-2045(08)70028-7
18. Parkin DM, Whelan SH, Ferlay J, et al. Cancer incidence in five continents. Lyon: IARC; 2002. v. VIII. (IARC Scientific Publication Nº. 155).
19. Curado MP, Edwards BK, Shin HR, et al. Cancer incidence in five continents [Internet]. Lyon: IARC; 2007. v. IX. (IARC Scientific Publication Nº. 160). [Acesso 2023 dez 14]. Disponível em: https://publications.iarc.fr/Book-And-Report-Series/Iarc-Scientific-Publications/Cancer-Incidence-In-Five-Continents-Volume-IX-2007
20. Forman D, Bray F, Brewster DH, et al. Cancer incidence in five continents [Internet]. Lyon: IARC; 2014. v. X. (IARC Scientific Publication Nº. 164). [Acesso 2023 dez 14]. Disponível em: https://publications.iarc.fr/Book-And-Report-Series/Iarc-Scientific-Publications/Cancer-Incidence-In-Five-Continents-Volume-IX-2007
21. Bray F, Colombet M, Mery L, et al. Cancer incidence in five continents. Lyon: IARC; 2017. v. XI. (IARC Scientific Publication Nº. 166).
22. Allemani C, Matsuda T, Di Carlo V, et al. Global surveillance of trends in cancer survival 2000-14 (CONCORD-3): analysis of individual records for 37 513 025 patients diagnosed with one of 18 cancers from 322 population-based registries in 71 countries. Lancet Lond Engl. 2018;391(10125):1023-75. doi: https://doi.org/10.1016/s0140-6736(17)33326-3
23. Gupta S, Aitken JF, Bartels U, et al. Paediatric cancer stage in population-based cancer registries: the Toronto consensus principles and guidelines. Lancet Oncol. 2016;17(4):e163-72. doi: https://doi.org/10.1016/s1470-2045(15)00539-2
24. Fritz A, Percy C, Jack A, et al., editors. International classification of diseases for oncology (ICD-O). 3 ed. Geneva: World Health Organization; 2013.
25. Brierley JD, Gospodarowicz M, Wittekind Ch, editors. TNM Classification of Malignant Tumours. 8 ed. Chichester, West Sussex, UK: Wiley Blackwell; 2017.
26. Fornazin M, Rachid RR, Neto GCC. A saúde digital nos últimos quatro anos e os desafios para o novo governo. Rev Eletrônica Comun Informação Inov Em Saúde. 2022;16(4):753-8. doi: https://doi.org/10.29397/reciis.v16i4.3515
27. Coelho Neto GC, Chioro A. Afinal, quantos sistemas de informação em saúde de base nacional existem no Brasil? Cad Saúde Pública. 2021;37:e00182119. doi: https://doi.org/10.1590/0102-311X00182119
28. Atlas On-line de Mortalidade [Internet]. Rio de Janeiro: Instituto Nacional de Câncer José Alencar Gomes da Silva. c1996-2014 - [acesso 2024 fev 7]. Disponível em: https://mortalidade.inca.gov.br/MortalidadeWeb/
29. World Health Organization. CureAll Framework: WHO global initiative for childhood cancer. Geneva: World Health Organization; 2021.
30. World Health Organization. WHO global initiative for childhood cancer on the path to bridging the survival gap and attaining universal health coverage: a 5-year review. Geneva: WHO; 2023.
31. Piñeros M, Mery L, Soerjomataram I, et al. Scaling up the surveillance of childhood cancer: a global roadmap. J Natl Cancer Inst. 2021;113(1):9-15. doi: https://doi.org/10.1093/jnci/djaa069
32. Piñeros M, Saraiya M, Baussano I, et al. The role and utility of population-based cancer registries in cervical cancer surveillance and control. Prev Med. 2021;144:106237. doi: https://doi.org/10.1016/j.ypmed.2020.106237
33. World Health Organization. Global strategy to accelerate the elimination of cervical cancer as a public health problem [Internet]. Geneva: WHO; 2020. [Acesso 2024 jan 7]. Disponível em: https://iris.who.int/bitstream/handle/10665/336583/9789240014107-eng.pdf
34. SIM: Sistema de Informação sobre Mortalidade [Internet]. Versão 3.2.1.2. Brasília (DF): DATASUS. [data desconhecida] - [acesso 2024 jan 20]. Disponível em: http://sim.saude.gov.br/default.asp
35. Ferlay J, Ervik M, Lam F, et al. Global cancer observatory: cancer today [Internet]. Lyon, France: International Agency for Research on Cancer; 2020. [acesso 2024 fev 28]. Disponível em: https://gco.iarc.fr/today
36. Presidência da República (BR). Lei nº 12.732, de 22 de novembro de 2012. Dispõe sobre o primeiro tratamento de paciente com neoplasia maligna comprovada e estabelece prazo para seu início. Diário Oficial da União, Brasília, DF. 2012 nov 23; Edição 226; Seção 1:1.
37. Atty ATM, Jardim BC, Dias MBK, et al. PAINEL-Oncologia: uma ferramenta de gestão. Rev Bras Cancerol. 2020;66(2):e-04827. doi: https://doi.org/10.32635/2176-9745.RBC.2020v66n2.827
38. Ministério da Saúde (BR). Portaria Nº. 876 de 16 de maio de 2013. Dispõe sobre a aplicação da Lei nº 12.732, de 22 de novembro de 2012, que versa a respeito do primeiro tratamento do paciente com neoplasia maligna comprovada, no âmbito do Sistema Único de Saúde (SUS). Diário Oficial da União, Brasília, DF. 2013 maio 17; Edição 150; Seção 1:135-6.
39. Araújo DE, Guimarães RBM, Tomassini E. Sistema de informação do câncer: cenário histórico e expectativas para o SISCAN. In: Giannotti EM, Fonseca FCS, Panits LM, organizadores. Sistemas de informação da atenção à saúde: contextos históricos, avanços e perspectivas no SUS. Brasília, DF: Organização Panamericana de Saúde; 2015. p. 133-49.
40. Mello Jorge MH, Laurenti R, Gotlieb SLD. O Sistema de Informações sobre Mortalidade – SIM: concepção, implantação e avaliação. In: Mello Jorge MH, Laurenti R, Gotlieb SLD. A experiência brasileira em sistemas de informação em saúde. Brasília, DF: MS; 2008. (Textos Básicos de Saúde B).
41. Department of Economic and, Statistics Division (USA) [Internet]. Washington, DC: UNS; ©2024. Demographic and social statistics. [acesso 2024 jul 1]. Disponível em: https://unstats.un.org/unsd/demographic-social/crvs/
42. SIM: Sistema de Informação sobre Mortalidade [Internet]. Versão 3.2.1.2. Brasília (DF): DATASUS. [data desconhecida] - [acesso 2024 11 22]. Disponível em: http://sim.saude.gov.br/default.asp
43. Thompson CA, Jin A, Luft HS, et al. Population-based registry linkages to improve validity of electronic health record-based cancer research. Cancer Epidemiol Biomark Prev Publ Am Assoc Cancer Res Cosponsored Am Soc Prev Oncol 2020;29(4):796-806; doi: https://doi.org/10.1158/1055-9965.EPI-19-0882
44. Pukkala E, Engholm G, Højsgaard Schmidt LK, et al. Nordic cancer registries - an overview of their procedures and data comparability. Acta Oncol. 2018;57(4):440-55. doi: https://doi.org/10.1080/0284186X.2017.1407039
45. Gjerstorff ML. The danish cancer registry. Scand J Public Health. 2011;39(7):42-5. doi: https://doi.org/10.1177/1403494810393562
46.Costantini A, Michels FS, Ruhl J, et al. The trajectory of pediatric cancer data and collection in the United States. J Regist Manag. 2023;50(3):82-4.
47. Barchuk A, Belyaev A, Gretsova O, et al. History and current status of cancer registration in Russia. Cancer Epidemiol. 2021;73:101963. doi: https://doi.org/10.1016/j.canep.2021.101963
48. Soerjomataram I, Bardot A, Aitken J, et al. Impact of the COVID-19 pandemic on population-based cancer registry. Int J Cancer. 2022;150(2):273-8. doi: https://doi.org/10.1002/ijc.33792
49. Ministério da Saúde (BR), Secretaria Executiva, Departamento de Informática do SUS. Estratégia de saúde digital para o Brasil - 2020-2028. Brasília, DF: Ministério da Saúde; 2020.
50. Presidência da República (BR). Decreto Nº 12.069, de 21 de junho de 2024. Dispõe sobre a Estratégia Nacional de Governo Digital e a Rede Nacional de Governo Digital – Rede Gov.br e institui a Estratégia Nacional de Governo Digital para o período de 2024 a 2027. Diário Oficial da União, Brasília, DF. 2024 jun 24; Edição 119; Seção 1:9-10.
51. Presidência da República (BR). Lei No 13.685 de 25/06/2018. Altera a Lei nº 12.732, de 22 de novembro de 2012, para estabelecer a notificação compulsória de agravos e eventos em saúde relacionados às neoplasias, e a Lei nº 12.662, de 5 de junho de 2012, para estabelecer a notificação compulsória de malformações congênitas [Internet]. Diário Oficial da União, Brasília, DF. 2018 jul 26; Ano CLV; nº121; Seção 1:1. [Acesso 2024 jan 7]. Disponível em: https://legis.senado.leg.br/norma/27410223
52. Piñeros M, Abriata MG, Vries E, et al. Progress, challenges and ways forward supporting cancer surveillance in Latin America. Int J Cancer. 2021;149(1):12-20. doi: https://doi.org/10.1002/ijc.33407
53. Piñeros M, Ramos W, Antoni S, et al. Cancer patterns, trends, and transitions in Peru: a regional perspective. Lancet Oncol. 2017;18(10):e573-86. doi: https://doi.org/10.1016/S1470-2045(17)30377-7
54. Vries E, Pardo C, Wiesner C. Active versus passive cancer registry methods make the difference: case report from Colombia. J Glob Oncol. 2018;4:1-3. doi: https://doi.org/10.1200/JGO.17.00093
55. Bravo LE, Hernández Vargas JA, Collazos P, et al. Survival in stomach cancer: analysis of a national cancer information system and a population-based cancer registry in Colombia. Colomb Med (Cali). 2022;53(4):e2025126. doi: https://doi.org/10.25100/cm.v53i4.5126
56. Secretaria de Estado de Saúde (DF). Portaria nº 180 de 21 de março de 2019. Define a implantação e regulamenta o funcionamento dos registros de câncer como ferramenta de vigilância de câncer no Distrito Federal [Internet]. Diário Oficial do Distrito Federal, Brasília, DF. 2018 mar 28; Edição 59; Seção 1:4. [Acesso 2024 jan 1]. Disponível em: https://www.sinj.df.gov.br/sinj/Norma/db6ec9476f814825b3d640671ed3a44e/Portaria_180_21_03_2019.html
57. Agência Nacional de Saúde Suplementar [Internet]. Brasília, DF: MS; [Sem data]. ANS TABNET, informações em saúde suplementar. [acesso 2024 jan 7]. Disponível em: https://www.ans.gov.br/anstabnet/index.htm
58. Prefeitura de Campinas (SP). Lei Nº. 15.371 de 6 de janeiro de 2017. Dispõe sobre o registro de câncer de base populacional de campinas. Diário Oficial de Campinas, Campinas, SP. 2017 jan 9; nº 11.513; Seção 1:1-2.
59. Presidência da República (BR). Lei Nº. 14.758 de 19 de dezembro de 2023. Institui a Política Nacional de Prevenção e Controle do Câncer no âmbito do Sistema Único de Saúde (SUS) e o Programa Nacional de Navegação da Pessoa com Diagnóstico de Câncer; e altera a lei nº 8.080, de 19 de setembro de 1990 (Lei Orgânica da Saúde). Diário Oficial da União, Brasília, DF. 2023 dez 20; Edição 241; Seção 1:1-3.
60. Allemani C, Silva GA, Mathur P, et al. The CONCORD-Lancet Global Commission on Cancer. The Lancet. 2024;404(10450):320-2. doi: https://doi.org/10.1016/s0140-6736(24)01345-x
61. Presidência da República. Lei No 8.080, de 19 de setembro de 1990. Dispõe sobre as condições, para a promoção, proteção e recuperação da saúde, a organização e o funcionamento dos serviços correspondentes e dá outras previdências. Diário Oficial da União, Brasília, DF. 1990 set 20; Edição 182; Seção 1:1-5.
62. Brawley OW, Goldberg P. The 50 years’ war: the history and outcomes of the national cancer act of 1971. Cancer. 2021;127(24):4534-40. doi: https://doi.org/10.1002/cncr.34040
63. Amin MB, Edge SB, Greene FL, et al., editores. The Eighth Edition AJCC Cancer Staging Manual: Continuing to build a bridge from a population-based to a more "personalized" approach to cancer staging. CA Cancer J Clin. 2017;67(2):93-9. doi: https://doi.org/10.3322/caac.21388
64. Congresso Nacional (USA). Lei Pública 102-515 de 24 de outubro de 1992. Lei de Emenda aos Registros de Câncer [Internet]. Washington, DC: Congresso Nacional; 1992. [Acesso 2024 jul 1]. Disponível em: https://www.congress.gov/bill/102nd-congress/senate-bill/3312/summary/00
65. Bulliard J-L, Ducros C, Germann S, et al. New law for cancer registration in Switzerland: opportunities and challenges. Rev Med Suisse. 2020;16(713):2099-103.
66. Centro de Controle do Câncer e Serviços de Informação [Internet]. Tóquio: Centro Nacional de Cancer; [2012]. Higashi T, Sato N, Nishimoto H, et al. Centro de registros de câncer. [Acesso em 2024 fev 2]. Disponível em: https://www.ncc.go.jp/en/cis/divisions/stat/index.html
67. Território da Capital Australiana (AU) [Internet]. Canberra: ACT: [sem data]. Cancer registry, 2024. [Acesso em 20224 fev 7]. Disponível em: https://www.act.gov.au/directorates-and-agencies/act-health/data-statistics-and-surveys/healthstats-act/data-collections/act-cancer-registry
68. Comisión Honoraria de Lucha contra el Cáncer. Montevidéu: [sem data]. Registro nacional de cáncer. [Acesso 2024 fev 7]. Disponível em: https://www.comisioncancer.org.uy/Institucional/Registro-Nacional-de-Cancer-uc201
69. Wei W, Zeng H, Zheng R, et al. Cancer registration in China and its role in cancer prevention and control. Lancet Oncol. 2020;21(7):e342-9. doi: https://www.doi.org/10.1016/S1470-2045(20)30073-5
70. Shivshankar S, Mhamane S, Budukh AM. Representation of Indian and Chinese cancer registries from 1964 to 2017 in cancer incidence in five continents: growing burden but low coverage. Int J Cancer. 2024;154(12):2200-3. doi: https://www.doi.org/10.1002/ijc.34885
71. Instituto Nacional de Câncer. Ofício nº 2983/2023/INCA/GAB/INCA/SAES/MS. Esclarecimento sobre os registros de câncer de base populacional e lei geral de proteção de dados pessoais (LGPD). Sistema Eletrônico de Informações (SEI), Rio de Janeiro. 2023 nov 1. [Acesso 2024 jan 7]. Disponível em: https://sei.saude.gov.br/sei/controlador_externo.php?acao=documento_conferir&codigo_verificador=0037040368&codigo_crc=C51BDAA2&hash_download=ffcd1991684bdfc1726fcd0b7e8b64246b848e72b7b2c92cfef0676d4db63b80dca8225cb6dda6301e3d499f574edfe6376145b036dec9fe56ad64fc0d84ec91&visualizacao=1&id_orgao_acesso_externo=0
72. De Camargo Cancela M, Oliveira Santos M, Migowski A, et al. Breast cancer among young women in Brazil: differences between hospital and population-based series. Cancer Epidemiol. 2022;79:102193; doi: https://doi.org/10.1016/j.canep.2022.102193
73. Pena GP. Cancer incidence in ELSA-Brasil: making the case for population based cancer registries in Brazil. Cancer Epidemiol. 2024;102638. doi: https://doi.org/10.1016/j.canep.2024.102638
Recebido em 15/8/2024
Aprovado em 8/10/2024
Editor-associado: Fernando Lopes Tavares de Lima. Orcid iD: https://orcid.org/0000-0002-8618-7608
Editora-científica: Anke Bergmann. Orcid iD: https://orcid.org/0000-0002-1972-8777
![]()
Este é um artigo publicado em acesso aberto (Open Access) sob a licença Creative Commons Attribution, que permite uso, distribuição e reprodução em qualquer meio, sem restrições, desde que o trabalho original seja corretamente citado.