Evidências para o Uso da Fotobiomodulação para Disfunção Sexual em Mulheres com Câncer de Mama em Uso de Hormonioterapia: Revisão Integrativa da Literatura
Evidence for the Use of Photobiomodulation in Sexual Dysfunction in Women with Breast Cancer Undergoing Hormone Therapy: Literature Integrative Review
Evidencias sobre el Uso de la Fotobiomodulación para la Disfunción Sexual en Mujeres con Cáncer de Mama en Tratamiento con Hormonoterapia: Revisión Integradora de la Literatura
https://doi.org/10.32635/2176-9745.RBC.2026v72n1.5333
Laura Ferreira de Rezende1; Vanessa Fonseca Vilas Boas2; Juliana Lenzi3; Regiane Luz Carvalho4
1,2,4Centro Universitário das Faculdades Associadas de Ensino (Unifae), Curso de Fisioterapia. São João da Boa Vista (SP), Brasil. E-mails: rezendelaura@hotmail.com; vanessa_boas@prof.fae.br; regiane.carvalho@prof.fae.br. Orcid iD: https://orcid.org/0000-0002-3714-1558; Orcid iD: https://orcid.org/0000-0002-0675-4781; Orcid iD: https://orcid.org/0000-0003-2948-8903
3Universidade Estadual de Campinas (Unicamp). Campinas (SP), Brasil. E-mail: julenzi97@gmail.com. Orcid iD: https://orcid.org/0000-0002-9454-0440
Endereço para correspondência: Laura Ferreira de Rezende. Largo Engenheiro Paulo de Almeida Sandeville, 15 – Jardim Santo André. São João da Boa Vista (SP), Brasil. CEP 13870-377. E-mail: rezendelaura@hotmail.com
RESUMO
Introdução: A hormonioterapia é um dos pilares do tratamento adjuvante em mulheres com câncer de mama com receptores hormonais positivos. Apesar de sua eficácia oncológica, está associada a efeitos colaterais significativos, especialmente disfunções sexuais decorrentes do hipoestrogenismo prolongado. A fotobiomodulação (FBM) tem sido proposta como alternativa não hormonal e não farmacológica para o tratamento de disfunções pélvicas femininas, mas sua aplicação nesse público ainda é incipiente. Objetivo: Avaliar as evidências sobre o uso da FBM em disfunções pélvicas femininas, com vistas à sua aplicabilidade em mulheres com câncer de mama em hormonioterapia. Método: Foi realizada uma busca em bases de dados nacionais e internacionais, seguindo as diretrizes PRISMA. Foram incluídos estudos com intervenção em disfunções pélvicas utilizando FBM, independentemente do tipo de estudo, idioma ou ano de publicação. Foram selecionados 38 estudos, sendo 25 incluídos. Resultados: Os estudos demonstraram efeitos positivos da FBM sobre dor, lubrificação vaginal, função sexual, estenose vaginal e qualidade de vida. A diversidade de protocolos e a escassez de ensaios clínicos controlados limitam a generalização dos resultados. Conclusão: Embora as evidências atuais sobre o uso da FBM para disfunção sexual em mulheres com câncer de mama em hormonoterapia ainda sejam limitadas e não permitam uma recomendação clínica robusta, esta revisão reúne informações relevantes que ampliam o conhecimento disponível sobre o tema, uma vez que identifica lacunas e aponta potenciais mecanismos fisiológicos e desfechos clínicos para o uso da FBM na saúde sexual feminina oncológica.
Palavras-chave: Neoplasias da Mama/complicações; Antineoplásicos Hormonais/efeitos adversos; Vaginite Atrófica/induzido quimicamente; Disfunções Sexuais Fisiológicas/induzido quimicamente; Terapia com Luz de Baixa Intensidade/métodos.
ABSTRACT
Introduction: Hormone therapy is one of the main strategies in the adjuvant treatment of women with hormone receptor-positive breast cancer. Despite its oncological benefits, it is associated with significant side effects, especially sexual dysfunction resulting from prolonged hypoestrogenism. Photobiomodulation has been proposed as a non-hormonal and non-pharmacological alternative for the treatment of female pelvic disorders, although its use in this population remains limited. Objective: Analyze, through an integrative literature review, the available evidence on the use of photobiomodulation in female pelvic disorders, considering its potential applicability in women undergoing hormone therapy for breast cancer. Method: Search at national and international databases following PRISMA guidelines. Studies involving photobiomodulation interventions for pelvic dysfunctions were included regardless of language, publication year, or study type. A total of 38 studies were identified, with 25 analyzed in greater detail. Results: The results indicated positive outcomes in pain reduction, vaginal lubrication, sexual function, vaginal stenosis, and quality of life. However, protocol heterogeneity and the lack of controlled clinical trials limit the generalization of the findings. Conclusion: Although current evidences on the use of photobiomodulation for sexual dysfunction in women with breast cancer undergoing hormone therapy remains limited and does not yet allow robust clinical recommendation, this review compiles relevant information that expands the available knowledge by identifying gaps and highlighting potential physiological mechanisms and clinical outcomes for the use of photobiomodulation in oncological female sexual health.
Key words: Breast Neoplasms/complications; Antineoplastic Agents, Hormonal/adverse effects; Atrophic Vaginitis/chemically induced; Sexual Dysfunction, Physiological/chemically induced; Low-Level Light Therapy/methods.
RESUMEN
Introducción: La hormonoterapia es una de las principales estrategias en el tratamiento adyuvante del cáncer de mama en mujeres con receptores hormonales positivos. A pesar de su eficacia oncológica, se asocia a efectos adversos importantes, especialmente disfunciones sexuales derivadas del hipoestrogenismo prolongado. La fotobiomodulación ha sido propuesta como una alternativa no hormonal y no farmacológica para el tratamiento de disfunciones pélvicas femeninas, aunque su uso en esta población aún es limitado. Objetivo: Analizar, mediante una revisión integradora de la literatura, la evidencia disponible sobre el uso de la fotobiomodulación en disfunciones pélvicas femeninas, considerando su aplicabilidad en mujeres con cáncer de mama en tratamiento hormonal. Método: Búsquedas en bases de datos nacionales e internacionales, siguiendo las directrices PRISMA. Se incluyeron estudios con intervención de fotobiomodulación para disfunciones pélvicas, sin restricciones de idioma, año o tipo de estudio. Se identificaron 38 estudios, de los cuales 25 fueron analizados en profundidad. Resultados: Los resultados mostraron efectos positivos de la fotobiomodulación sobre el dolor, la lubricación vaginal, la función sexual, la estenosis vaginal y la calidad de vida. Sin embargo, la heterogeneidad de los protocolos y la falta de ensayos clínicos controlados limitan la generalización de los resultados. Conclusión: Aunque la evidencia actual sobre el uso de la fotobiomodulación para la disfunción sexual en mujeres con cáncer de mama en tratamiento con hormonoterapia sigue siendo limitada y aún no permite una recomendación clínica sólida, esta revisión reúne información relevante que amplía el conocimiento disponible sobre el tema, ya que identifica vacíos y señala posibles mecanismos fisiológicos y resultados clínicos para el uso de la fotobiomodulación en la salud sexual femenina oncológica.
Palabras clave: Neoplasias de la Mama/complicaciones; Antineoplásicos Hormonales/efectos adversos; Vaginitis Atrófica/inducido químicamente; Disfunciones Sexuales Fisiológicas/inducido químicamente; Terapia por Luz de Baja Intensidad/métodos.
INTRODUÇÃO
O câncer de mama é a neoplasia mais comum entre mulheres em todo o mundo, sendo responsável por um quarto de todos os casos de câncer em mulheres1. Graças ao avanço da detecção precoce e da terapia adjuvante – incluindo quimioterapia, radioterapia, hormonioterapia e imunoterapia –, o número de sobreviventes tem aumentado significativamente. Esse ganho em sobrevida impõe desafios relacionados à manutenção da qualidade de vida, especialmente em aspectos psicossociais e sexuais1,2. Cerca de 70% dos cânceres de mama são hormônio-dependentes e tratados com terapia endócrina, como tamoxifeno ou inibidores da aromatase. Embora eficazes na redução da recorrência e da mortalidade, esses fármacos induzem hipoestrogenismo acentuado e prolongado, levando a manifestações do que hoje se denomina síndrome geniturinária da menopausa (SGM). Essa síndrome inclui secura vaginal, dispareunia, atrofia da mucosa, urgência urinária, queimação vulvar e infecções urinárias recorrentes1,3.
Estudos2,3 demonstram que até 74% das mulheres em tratamento com hormonioterapia relatam sinais e sintomas associados à SGM, e mais da metade sofrem com dor ou desconforto nas relações sexuais, alterações na autoimagem e prejuízos nos relacionamentos afetivos. É relevante destacar que, embora alternativas hormonais locais como os estrogênios vaginais tenham eficácia comprovada para alívio da SGM, seu uso é controverso em mulheres com histórico de câncer de mama, em virtude do temor de recidiva tumoral. Isso frequentemente leva à negligência do tratamento ou à adoção de medidas paliativas e ineficazes, como lubrificantes vaginais de uso pontual2,4.
Nesse cenário, destaca-se a fotobiomodulação (FBM) como uma abordagem terapêutica promissora, não hormonal e segura. A FBM refere-se ao uso de luz de baixa intensidade (geralmente laser ou LED com comprimentos de onda entre 600 e 1000 nm) com fins terapêuticos, sem promover efeito térmico ou ablativo5,6. Os principais mecanismos de ação da fotobiomodulação envolvem a absorção de fótons por cromóforos mitocondriais, especialmente a citocromo c oxidase, resultando em uma cascata de efeitos bioquímicos intracelulares. Esse processo leva ao aumento da produção de adenosina trifosfato (ATP), promovendo um metabolismo celular mais eficiente. Simultaneamente, ocorre a liberação de óxido nítrico, que induz vasodilatação e melhora da microcirculação local. Além disso, a terapia modula a resposta inflamatória por meio da redução da liberação de citocinas pró-inflamatórias, contribuindo para o alívio da dor e o controle do processo inflamatório. Por fim, há estímulo à regeneração tecidual, com incremento na proliferação celular, síntese de colágeno e neoangiogênese, favorecendo a reparação dos tecidos tratados6,7.
Estudos indicam que a FBM, quando aplicada via intravaginal, pode melhorar significativamente a lubrificação, reduzir a dor, restaurar a elasticidade da mucosa vaginal e melhorar a função sexual geral em mulheres pós-menopáusicas e oncológicas4,8. Uma coorte observacional multicêntrica mostrou melhora objetiva da dor e da qualidade de vida em mulheres com dor pélvica crônica submetidas à FBM transvaginal8. Outro estudo relata aumento da espessura epitelial e vascularização local após o uso7.
A importância de abordar a disfunção sexual em mulheres sobreviventes do câncer de mama vai além da esfera ginecológica. A função sexual tem sido apontada como um dos principais componentes da qualidade de vida relacionada à saúde, influenciando a autoestima, o bem-estar emocional e a adesão ao tratamento1,3. Ignorar essas queixas pode agravar quadros de depressão, ansiedade, isolamento e até abandono terapêutico.
Dessa forma, a FBM desponta como alternativa relevante e segura para o cuidado fisioterapêutico oncológico. Ao oferecer efeitos regenerativos, analgésicos e moduladores da inflamação sem ação hormonal direta, torna-se especialmente indicada para populações oncológicas sensíveis ao estrogênio, como mulheres em hormonioterapia para câncer de mama.
O objetivo deste estudo é analisar, por meio de uma revisão integrativa da literatura, as evidências disponíveis sobre o uso da FBM no tratamento das disfunções pélvicas femininas, com o propósito de avaliar a viabilidade e o potencial terapêutico dessa abordagem em mulheres com câncer de mama em uso de hormonioterapia.
MÉTODO
Revisão integrativa que busca reunir e analisar evidências científicas sobre a aplicação da FBM em disfunções pélvicas. A condução do estudo seguiu as recomendações do Preferred Reporting Items for Systematic Reviews and Meta-Analyses (PRISMA)-ScR9. A identificação dos estudos foi realizada por meio de uma busca abrangente e estruturada, baseada na combinação de termos previamente definidos. Foram incluídas publicações nacionais e internacionais, acessíveis em bases de dados como PubMed, LILACS, MEDLINE, Biblioteca Cochrane, EMBASE, SciELO e Google Scholar. Para essa busca, foram utilizados descritores como fotobiomodulação, laser, disfunções sexuais, disfunções pélvicas, pelve e LED, bem como suas respectivas traduções em inglês, combinados por meio de operadores booleanos (AND, OR), a fim de ampliar a abrangência em bases internacionais.
A seleção dos descritores levou em conta sua relevância para o tema e a frequência com que são utilizados em publicações científicas especializadas. Esses termos foram obtidos dos Descritores em Ciências da Saúde (DeCS), além dos vocabulários MeSH, que auxiliaram na padronização terminológica para as diferentes bases de dados.
Foram considerados elegíveis os estudos que abordassem diretamente a temática, sem restrição quanto ao idioma ou delineamento metodológico. Não foi aplicada delimitação temporal, com o intuito de permitir uma análise cronológica das publicações e ampliar a inclusão de estudos relevantes, dado o número reduzido de trabalhos disponíveis na área. Foram excluídos estudos de revisão sistemática e integrativa sobre o assunto, permanecendo apenas pesquisas originais que atendessem aos objetivos propostos.
Os artigos selecionados foram organizados na plataforma Rayyan10 e passaram por triagem independente realizada por dois revisores cegos. Inicialmente, as duplicatas foram eliminadas, e os estudos restantes foram selecionados com base na leitura dos títulos, resumos e textos completos. Os critérios de análise incluíram aspectos como qualidade metodológica, descrição da intervenção e os desfechos observados. Quando houve divergência entre os avaliadores, a decisão final foi tomada por consenso (Fluxograma 1).
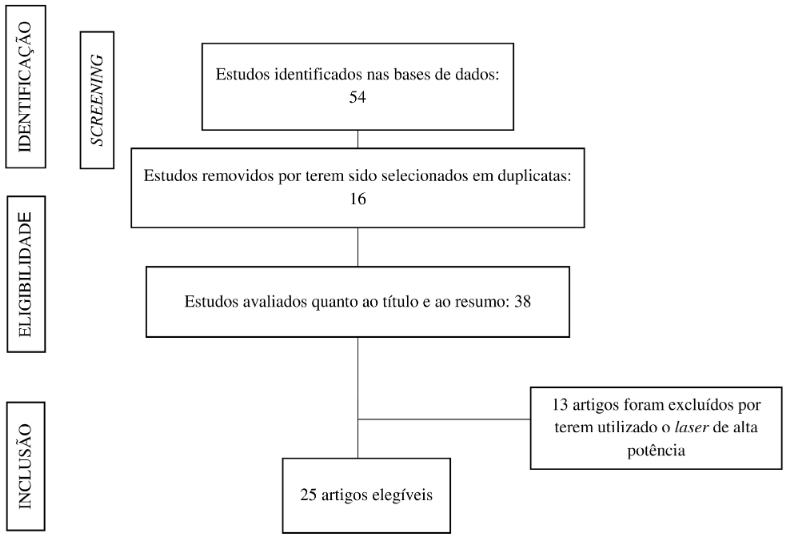
Figura 1. Fluxograma da busca de artigos nas bases de dados eletrônicas
Fonte: Adaptado de PRISMA9.
Cada artigo incluído foi submetido a uma leitura aprofundada, com interpretação crítica e identificação dos conceitos centrais feita coletivamente pelos pesquisadores. As informações extraídas foram organizadas em um quadro contendo dados como o tamanho da amostra, tipo de estudo, tipo de intervenção, instrumentos de avaliação utilizados, principais resultados, eficácia da intervenção e especificações técnicas dos equipamentos. As variáveis foram analisadas por meio da avaliação de conteúdo, considerando a caracterização da amostra, os métodos utilizados e os principais resultados reportados.
RESULTADOS
Após a aplicação dos critérios de elegibilidade e a análise do conteúdo completo dos artigos selecionados, foram incluídos 25 estudos que utilizaram a FBM como intervenção terapêutica para diferentes disfunções pélvicas femininas. Considerando que não foram identificados estudos robustos metodologicamente sobre o tema e que os estudos disponíveis apresentam heterogeneidade quanto aos equipamentos utilizados, aos parâmetros aplicados e à associação com outros recursos, optou-se por apresentar os achados em formato de análise descritiva. As principais informações reportadas nos artigos incluídos foram organizadas no Quadro 18,11-34.
A análise dos estudos incluídos evidenciou que, embora ainda existam poucas investigações sobre o uso da FBM para disfunção sexual em mulheres com câncer de mama em hormonioterapia, os artigos disponíveis para o uso da FBM nas disfunções pélvicas por diferentes disfunções reúnem informações que contribuem para ampliar o conhecimento sobre o tema.
Quadro 1. Artigos selecionados sobre o uso da FBM nas disfunções pélvicas
|
Autor |
Desenho de estudo |
Amostra |
Instrumento de avaliação |
Disfunção avaliada |
Intervenção |
|
Kohli et al.8 |
Estudo observacional |
128 mulheres com dor pélvica crônica
|
EAV |
Dor ao repouso, e dor ao se exercitar, sentar e ficar em pé, urinar, evacuar, ter relações sexuais e dor vulvar
|
SoLá Pelvic Therapy Laser de diodo de 15 W, 810 e 980 nm, por meio de uma sonda vaginal exclusiva, estéril e de uso único 9 sessões - 3 a 4 semanas
|
|
Arjmand et al.11 |
Revisão narrativa sobre FBM, mas que fala discretamente de Er:YAG e CO2 |
_____ |
_____ |
_____ |
_____ |
|
Barros et al.12 |
Estudo de casos |
2 mulheres com estenose vaginal pós-radioterapia por câncer de endométrio |
Exame físico, índice de células de maturação vaginal, índice de saúde vaginal, escala visual analógica, FSFI e escala Likert de satisfação
|
Estenose vaginal moderada com severa dispareunia: síndrome genitourinária |
10 sessões de 8 minutos LED azul (405 ± 5 nm, 30 W de potência, 0,000773 W/cm3 de irradiância) intra e extravaginal. Modelo Energy, DGMⓇ
|
|
Butrick e Lamvu13 |
Estudo de coorte para acompanhamento antes e após a intervenção |
140 mulheres com rigidez dos músculos do assoalho pélvico e síndrome da bexiga dolorosa/cistite intersticial 125 - 4 sessões 83 - 8 sessões |
EAV, avaliação clínica |
Dor ao urinar, fazer exercícios, sentar, ficar em pé, evacuar, nas relações sexuais e dor vulvar
|
Laser de diodo de 15 W - comprimentos de onda de 810 e 980 nm - sonda vaginal estéril de uso único
|
|
Silva et al.14 |
Ensaio clínico randomizado duplo-cego controlado por placebo |
22 mulheres com incontinência urinária de esforço: grupo 1 (FBM + fortalecimento) e grupo 2 (FBM placebo + fortalecimento) |
Qualidade de vida, força e da resistência de contração dos músculos do assoalho pélvico |
Incontinência urinária de esforço |
Laser infravermelho (808 nm, 100 mW) e 3 J/ponto - fluência de 107,1 J/cm2. A aplicação foi realizada em 3 pontos nas introduções vaginais e em outros 3 pontos dentro da cavidade do canal vaginal |
|
Marchi et al.15 |
Ensaio clínico randomizado duplo-cego |
33 mulheres com incontinência urinária de esforço |
_____ |
_____ |
____ |
|
Dias et al.16 |
Estudo de caso |
Mulher com estenose vaginal pós-radioterapia por adenocarcinoma cervical |
Acompanhamento clínico do caso |
Estenose vaginal |
Laser de diodo InGaAlP (fosfeto de índio, gálio e alumínio) (DMCⓇ) Parâmetros: comprimento de onda de 660 nm, potência de 100mW, energia de 2J, densidade de energia 71,4J/cm2, feixe do aplicador de 0,028 cm2 Seguintes pontos: paredes vaginais laterais (dois pontos), fórnice vaginal (1 ponto), parede vaginal posterior (2 pontos) |
|
Forret et al.17 |
Coorte prospectiva |
25 pacientes oncológicos com disfunção sexual |
Patient Global Impression of Improvement
FSFI |
Resposta sexual feminina: desejo, excitação, atividade e função sexual Lubrificação vaginal, orgasmo, satisfação sexual e dor
|
Seis sessões de fotobiomodulação sendo uma sessão de 25 minutos por semana com o dispositivo Milta do laboratório PhysioquantaⓇ 5 minutos com aplicação do dispositivo nos eixos femorais (vermelho e infravermelho a 337 Hz, depois 50 Hz e 17 Hz) Uso com dispositivo externo no nível perineal ou endo vaginal (de acordo com a vontade da paciente) com programas de “secura vaginal” (vermelho e infravermelho a 50 Hz e depois a 5 Hz) e “universal” (vermelho e infravermelho a 1.000 Hz e depois a 50 Hz e 5 Hz) por 10 minutos cada |
|
Frederice et al.18 |
Ensaio clínico randomizado |
100 mulheres com dor pélvica miofascial
|
EAV
Função muscular do assoalho pélvico: escala de Oxford e eletromiografia de superfície
Sintomas urinários: ICIQ-OAB e ICIQ-SF, e a constipação intestinal: critérios ROMA |
Sintomas urinários e dor pélvica miofascial |
10 sessões por 2 semanas - 100 mw - DMC - fornecendo 12 J à superfície por via intravaginal - 808 nm - 4J em 3 pontos). Grupo shamFBM associado a alongamento vaginal |
|
Frederice et al.19 |
Ensaio clínico randomizado |
103 mulheres com dor pélvica miofascial
|
EAV FSFI |
Dor no intercurso sexual e disfunção sexual
|
10 sessões por 2 semanas - 100 mw - DMC - fornecendo 12 J à superfície por via intravaginal - 808 nm - 4J em 3 pontos) Grupo shamFBM Associado a alongamento vaginal |
|
Garcia et al.20 |
Estudo clínico não randomizado prospectivo |
20 mulheres com secura vaginal |
Secura, ardência, dor, disúria, dispareunia, sangramento durante a relação sexual
VHIS: Elasticidade, secreção/volume de fluido volume, pH vaginal, integridade do epitélio e lubrificação/umidade do tecido vaginal
FSFI
|
Não usou a FBM isoladamente. Não é possível avaliar o resultado alcançado
|
12 sessões FBM (uma sessão de 5 min/ semana durante 12 semanas). Acompanhamento: um e doze meses após a última sessão MILTAPLUS intravaginal PhysioquantaⓇ |
|
Hottz et al.21 |
Estudo de caso |
Homem com câncer de ânus e canal anal - carcinoma invasivo de células escamosas - em tratamento quimiorradioterápico
|
Escala análogo visual e questionário de sintomas |
Radiodermite perianal grau 3 |
Laser de baixo intensidade (marca DMC - Potência: 100 MW, área do feixe: 0,03 mm), 660nm, 2 J por ponto de na área perianal e anal irradiadas, 2 vezes por semana, com um intervalo de 48 horas entre as sessões durante o tratamento com RT
|
|
Lanzafame et al.22 |
Apresentação do equipamento vSculpt (classe IIa) a partir de uma revisão, análise de segurança e apresentação de dados preliminares
|
48 mulheres com autorrelato de incontinência urinária de esforço e disfunção sexual
|
UDI-6 IIQ-7 FSFI FSDS-R Força muscular do assoalho pélvico VHIS Análise histológica |
Segurança e eficácia do vSculpt na função sexual e da bexiga |
Uso em dias alternados, por 45 dias A potência fotônica total de saída dos dispositivos varia entre 1,2 e 1,4 W, com densidade de energia de 16-24J/cm2, vibrando de 75-100hz Calor gerado: 40-42ºC (10min) e 40-44ºC (12min)
O vSculpt contém 9 LED colocados circunferencialmente dispostos radialmente em uma seção de 2,5 cm do corpo do dispositivo. Seis LED emitem luz 662-20nm, 15mW, ângulo de visão de 125 e três LED emitem luz 855-30nm, 15mW, ângulo de visão de 130 A potência total de saída do dispositivo é de 1,4 W, com densidades de energia fornecidas de 12J/cm2 a 6min, 17J/cm2 a 8min, 22J/cm2 aos 10min e 24J/cm2 aos 12min A densidade média de energia é de 34mW/cm2 |
|
Modesto et al.23 |
Estudo clínico prospectivo |
62 mulheres com candidíase resistentes à medicação: Group I: 16 mulheres com 3–4 episódios/ano; Group II: 21 mulheres com 5–11 episódios/ano; Group III: 25 mulheres com episódios ininterruptos |
Ausência de sintomas pelo menos duas semanas durante o tratamento e/ou quando submetido ao fator desencadeante e ausência de desenvolvimento de sintomas após um período de tratamento e/ou após um período de 6 meses de acompanhamento |
Candidíase vulvovaginal
|
10 sessões de LED azul de 405 nm (DGM Eletrônica®) com emissão de energia de 240 J, irradiância de 21,71 mW/cm², uma densidade de energia de 26,63 J/cm² e uma dose cumulativa de 79,89 J/cm²
|
|
Pavie et al.24 |
Série de casos |
10 mulheres com mucosa vaginal saudável |
Antes e após 21 ou 28 dias (dependendo do ciclo menstrual) dias: exames como citologia oncótica e medição do pH vaginal e presença dos sintomas: prurido, dor, queimação, disúria, eritema, fissura, edema, escoriações na vulva e no útero, e leucorreia
|
Estudo de segurança |
LED azul 401±5 nm, uma potência de 30 W e uma irradiância média de 0,000773 W/cm2 - 30 min
|
|
Pereira e Silva et al.25 |
Série de casos |
8 mulheres com vulvovaginite |
FSFI e the WHOQOL-bref |
Vulvovaginite |
LED azul 401±5 nm, uma potência de 30 W e uma irradiância média de 0,000773 W/cm2 - 3 sessões semanais |
|
Robatto et al.26 |
Estudo de caso |
Mulher, 52 anos, menopausada, com corrimento vaginal grumoso e pruriginoso na genitália externa |
Antes e após 21 dias: Avaliação microbiológica, pH vaginal, citologia cervicovaginal e microflora, manifestações clínicas
|
Corrimento vaginal grumoso e pruriginoso |
LED ultravioleta A/azul de 401± 5 nm, irradiância de 3,01 mW/cm2 Três fontes de LED dispostas em uma área circular de 3,5 cm, paralelos entre si, com 0,6 cm de distância, e ajustadas para uma única potência, usado em uma única sessão: inicialmente, a luz foi aplicada por 30 minutos dentro do canal vaginal usando um espéculo descartável de acrílico transparente com 10 cm, com energia de 1,353 J/ cm2. Imediatamente depois, a luz foi aplicada a uma distância de 5 cm da vulva, por 30 minutos com a região interna da vulva e o introito vaginal expostos, com energia de 5.418 J/cm2 |
|
Santos et al.27 |
Estudo em modelo animal |
15 ratos Wistar machos submetidos à indução da fístula anal e após 30 dias
Dois grupos com 5 ratos: grupo controle e intervenção, observado por mais 30 dias |
|
|
4J aplicado no orifício orifício externo da fístula, no ânus do animal e entre esses entre esses pontos, usando as seguintes configurações: modelo Foton Laser III, potência de 100 mw, área do feixe de 0,028 cm2, densidade de energia de 4J/cm2, densidade de potência de 3,57W/cm2, tempo de aplicação de 1,12 s por ponto, emissor visível de 660 nm de comprimento de onda InGaAlP (índio + gálio + alumínio + fósforo) |
|
Santos et al.28 |
Revisão sobre o mecanismo de ação da FBM na mucosa vaginal |
Revisão narrativa |
_____ |
_____ |
_____ |
|
Sarveazad et al.29 |
Estudo animal |
35 coelhos machos saudáveis |
Manometria Análise histológica Coloração com tricrômio de Mallory e ensaio quantitativo de colágeno Extração de RNA Síntese de cDNA PCR em tempo real Eletromiografia |
Foram produzidas lesões de esfíncter anal externo, esfíncter anal interno e laceração da mucosa anal |
660 nm and power of 100 mW (model Heltschl, modelo ME-TL10000-SK O dispositivo de irradiação a laser foi montado a 2 cm até o local da lesão para estabilizar o ponto de irradiação |
|
Sarveazad et al.30 |
Estudo animal |
35 coelhos machos saudáveis |
Manometria Análise histológica Coloração com tricrômio de Mallory e ensaio quantitativo de colágeno Extração de RNA Síntese de cDNA PCR em tempo real Eletromiografia
|
Foram produzidas lesões de esfíncter anal externo, esfíncter anal interno e laceração da mucosa anal |
660 nm and power of 100 mW (model Heltschl, modelo ME-TL10000-SK O dispositivo de irradiação a laser foi montado a 2 cm até o local da lesão para estabilizar o ponto de irradiação. Foram irradiados três pontos com 5 mm de largura. O primeiro e o segundo pontos incluíam a borda entre a lesão e o tecido saudável do esfíncter e o terceiro ponto o centro da lesão. O tempo de irradiação: 30 s (total de três pontos: 90 s) Imediatamente após a esfincterotomia, diária, por 14 dias
|
|
Starzec-Proserpio et al.31 |
Revisão narrativa sobre uso do laser ablativo e FBM nas disfunções vaginais |
_____ |
_____ |
_____ |
_____ |
|
Zipper e Lamvu32 |
Revisão narrativa sobre uso do laser ablativo e FBM nas disfunções vaginais |
_____ |
_____ |
_____ |
_____ |
|
Zipper e Pryor33 |
Estudo animal |
Mucosa vaginal íntegra de uma ovelha Suffolk/Dorset adulta |
Teste de viabilidade e irradiância do equipamento |
_____ |
Laser infravermelho próximo Classe IV e o aplicador transvaginal SoLá Pelvic Therapy Laser System - 5W em distintos momentos |
|
Zipper et al.34 |
Estudo observacional |
13 Mulheres com dor pélvica crônica (completaram 9 sessões) e 10 follow-up de 6 meses |
SF-MPQ: avaliação, 1 semana, 3 e 6 meses após a intervenção CGI |
Todos os critérios da ACOG para diagnóstico de dor pélvica crônica
|
Laser infravermelho próximo Classe IV e o aplicador transvaginal SoLá Pelvic Therapy Laser System - 5 a 8 W, com 3000 a 3500J Dois dias seguidos e depois quinzenalmente até completar 9 sessões |
Legendas: FBM: Fotobiomodulação; FSFI: Índice de Função Sexual Feminina; EAV: Escala análogovisual; ICIQ-OAB: Incontinence Questionnaire Overactive Bladder; ICIQ-SF: International Consultation on Incontinence Questionnaire - Short Form; ACOG: American College of Obstetricians and Gynecologists; SF-MPQ: Short Form-McGill Pain Questionnaire; CGI: Clinical Global Impression; VHIS: Escala do Índice de Saúde Vaginal; UDI-6: Urogenital Distress Inventory-Short Form; IIQ-7: Incontinence Impact Questionnaire-Short Form (IIQ-7); FSDS-R: Female Sexual Distress Scale-Revised 2005; WHOQOL-bref: World Health Organization Quality of Life.
A literatura identificada apresentou grande heterogeneidade de condições clínicas, parâmetros de aplicação e tipos de equipamentos utilizados, o que dificulta comparações diretas entre os estudos. No campo das alterações vaginais e disfunção sexual, alguns relatos e séries de casos apontam benefícios clínicos. Barros et al.12 observaram boa tolerabilidade e potencial para uso em sequelas de longo prazo em sobreviventes de câncer, com aparente baixa toxicidade. Dias et al.16 relataram que a aplicação facilitou o uso de dilatadores vaginais, reduzindo dor e sangramento e encurtando o tempo de recuperação. Em uma coorte prospectiva, Forret et al.17 encontraram melhora global autorreferida em 72% das participantes com distúrbios vulvovaginais, com mediana de melhora sintomática de 65%.
Na incontinência urinária de esforço, o ensaio clínico randomizado conduzido por Silva et al.14 demonstrou melhora significativa na qualidade de vida, força e resistência dos músculos do assoalho pélvico (p<0,05), enquanto o de Marchi et al.15 não obteve resultados positivos, possivelmente por não ter avaliado a FBM isoladamente. O estudo de Lanzafame et al.22, utilizando o dispositivo vSculpt, reportou mudanças clínicas sustentadas em mulheres na pós-menopausa com SGM e/ou incontinência urinária de esforço, sem eventos adversos.
Em condições dolorosas pélvicas, Butrick e Lamvu13 documentaram redução de dor em diferentes atividades, com melhora ≥ 1 ponto na escala visual analógica em 73,5% das mulheres e ≥ 2 pontos em 63,9% após oito sessões, além de diminuição expressiva da dor grave ou moderada (p<0,001). Kohli et al.8 também observaram reduções significativas da dor ao repouso e durante diversas atividades (p<0,000). Zipper et al.34, em estudo observacional, relataram melhora em 60% das participantes com dor pélvica crônica, e 75% destas classificaram a melhora como “muito” ou “muitíssimo” significativa, com redução média de 50% na gravidade da dor mantida por seis meses.
Nos quadros de infecção e inflamação vaginal, Modesto et al.23 relataram remissão completa dos sintomas de candidíase vulvovaginal em 58% das pacientes após seis meses, com melhora significativa do alívio sintomático já na quinta sessão (p=0,01). Pereira e Silva et al.25 registraram melhora ou cura de sinais e sintomas de vulvovaginite em todas as participantes, com incremento nos escores de função sexual e qualidade de vida em cinco delas. Robatto et al.26 descreveram resolução clínica e laboratorial de infecção por Candida albicans, com manutenção da remissão por 12 meses. Pavie et al.24 avaliaram a segurança do uso de LED azul na mucosa vaginal, não observando eventos adversos.
Alguns estudos não demonstraram eficácia ou apresentaram limitações metodológicas. Frederice et al.18,19 (dois ensaios clínicos) encontraram melhora nos grupos com e sem fotobiomodulação, sugerindo ausência de efeito específico. Garcia et al.20 e Marchi et al.15 não utilizaram a técnica de forma isolada, dificultando a atribuição dos resultados à intervenção. Santos et al.27,28 (modelo animal) observaram redução de inflamação e congestão vascular em fístula anal, mas sem fechamento completo do trajeto.
No campo experimental e pré-clínico, Sarveazad et al.29,30 testaram a FBM em lesões esfincterianas de coelhos, relatando melhora funcional e tecidual, incluindo aumento de colágeno e marcadores de regeneração muscular, embora um dos estudos tenha obtido resultados inferiores à terapia com células-tronco. Outros trabalhos de caráter narrativo como os de Arjmand et al.12, Santos et al.27,28, Starzec-Proserpio et al.31, Zipper e Lamvu32 discutiram possíveis aplicações da técnica, especialmente para disfunções vaginais, mas sem gerar evidência clínica robusta.
DISCUSSÃO
O aumento da sobrevida de mulheres com câncer de mama, decorrente dos avanços diagnósticos e terapêuticos, trouxe à tona consequências clínicas de longo prazo, entre elas a disfunção sexual. Entre 50% e 80% das pacientes em hormonioterapia apresentam algum grau de disfunção sexual, incluindo dor, secura, redução do desejo e dificuldade de excitação1,2, impacto frequentemente subestimado nos protocolos de seguimento oncológico e que compromete a qualidade de vida e a adesão ao tratamento adjuvante, muitas vezes estendido por cinco a dez anos35. A hormonioterapia, especialmente com inibidores da aromatase e tamoxifeno, promove supressão estrogênica acentuada, resultando na SGM, condição que compromete a mucosa vaginal e o assoalho pélvico, levando à atrofia epitelial, perda de elasticidade, alterações vasculares e neurológicas locais e inflamação persistente, fatores que elevam a prevalência de dispareunia e aversão sexual36.
É importante diferenciar a FBM de baixa potência de tecnologias ablativas, como o laser de CO₂ fracionado e o Er:YAG. Enquanto os dispositivos ablativos atuam por dano térmico controlado à mucosa, com remodelamento tecidual superficial, a FBM utiliza comprimentos de onda no vermelho e infravermelho próximo, com baixa densidade de potência, produzindo efeitos fotoquímicos sem lesão térmica32. Seu mecanismo envolve absorção fotônica por cromóforos mitocondriais, como a citocromo c oxidase, aumentando a produção de ATP, liberando óxido nítrico com consequente vasodilatação, modulando processos inflamatórios e estimulando regeneração tecidual por proliferação celular, síntese de colágeno e angiogênese5,17.
No contexto oncológico, o tratamento das disfunções sexuais enfrenta limitações relevantes, uma vez que terapias hormonais locais, como cremes de estrogênio, permanecem controversas ou contraindicadas, mesmo em doses mínimas, levando à adoção de medidas paliativas de eficácia limitada, como lubrificantes e hidratantes vaginais36. Nesse cenário, a FBM surge como alternativa não farmacológica e não hormonal, com perfil de segurança favorável e potencial aplicação em reabilitação pélvica8.
Os estudos incluídos nesta revisão apresentaram resultados positivos e não expressivos, e as diferenças entre eles parecem estar relacionadas a fatores metodológicos, parâmetros técnicos e características das populações investigadas. Em mulheres com dor pélvica crônica ou sequelas de tratamento oncológico, trabalhos como os de Kohli et al.8 e Forret et al.17 relataram melhora significativa de dor, lubrificação e função sexual, possivelmente associada ao uso de protocolos padronizados, com número adequado de sessões, parâmetros apropriados de comprimento de onda e fluência, e aplicação direcionada às áreas acometidas, favorecendo a ativação da cascata bioquímica esperada para a FBM5. Além disso, a inclusão de pacientes sintomáticas e refratárias a outras terapias pode ter amplificado a percepção de benefício clínico8.
Por outro lado, estudos como o de Frederice et al.18,19 não encontraram superioridade da FBM sobre o placebo, o que pode estar relacionado à associação com outras intervenções, dificultando o isolamento do efeito específico, ou à utilização de parâmetros subótimos, como potência e tempo de exposição insuficientes para desencadear alterações teciduais sustentadas. A heterogeneidade da amostra também pode ter contribuído para a diluição de benefícios em subgrupos potencialmente mais responsivos.
Resultados encorajadores foram observados em populações específicas, como nos estudos de Barros et al.12 e Dias et al.16, que aplicaram FBM em mulheres com estenose vaginal pós-radioterapia, registrando melhora da elasticidade tecidual, tolerância ao exame e adesão ao uso de dilatadores, provavelmente em razão do aumento da vascularização e da reorganização de fibras colágenas em tecidos previamente fibróticos. Silva et al.14 e Butrick e Lamvu13 observaram redução significativa de dor e melhora funcional do assoalho pélvico com protocolos padronizados, sugerindo um efeito reabilitador relevante.
Apesar dos avanços, a evidência disponível apresenta limitações. A maioria dos estudos conta com amostras pequenas, com número máximo de 141 participantes, ausência de grupos controle ou de cegamento duplo, e curto seguimento, o que reduz a robustez das conclusões4. Poucos trabalhos utilizam escalas padronizadas para avaliação da função sexual e, mesmo entre os que o fazem, muitas vezes não é possível isolar o efeito da FBM de outras intervenções associadas8,18. A heterogeneidade dos parâmetros técnicos, incluindo comprimento de onda, potência, fluência, via de aplicação e número de sessões distintos, dificulta comparações diretas e impede a formulação de recomendações clínicas definitivas5,17.
Assim, embora a FBM de baixa potência se apresente como intervenção promissora, segura e bem tolerada, especialmente em pacientes com contraindicação a terapias hormonais, a consolidação de seu uso clínico depende da realização de ensaios clínicos randomizados e controlados, preferencialmente multicêntricos, com protocolos padronizados e seguimento de longo prazo, permitindo avaliar sua eficácia de forma robusta e estabelecer a relação dose-resposta em diferentes contextos clínicos4,8.
CONCLUSÃO
Embora as evidências atuais sobre o uso FBM de baixa potência para disfunção sexual em mulheres com câncer de mama em hormonioterapia ainda sejam limitadas e não sustentem recomendações clínicas definitivas, esta revisão integra e analisa criticamente dados que ampliam o conhecimento disponível sobre o tema. Ao reunir estudos com diferentes desenhos, parâmetros e populações, o trabalho identifica lacunas importantes, aponta mecanismos fisiológicos plausíveis e destaca desfechos clínicos promissores, reforçando o potencial da técnica como abordagem não hormonal e segura no contexto oncológico.
Todos os autores contribuíram na concepção e no planejamento do estudo; na análise e interpretação dos dados; na redação e revisão crítica; e aprovaram a versão final a ser publicada.
DECLARAÇÃO DE CONFLITO INTERESSES
Nada a declarar.
DECLARAÇÃO DISPONIBILIDADE DE DADOS
Todos os conteúdos subjacentes ao texto do artigo estão contidos no manuscrito.
FONTES DE FINANCIAMENTO
A presente pesquisa foi financiada pela empresa DGM Eletrônica®.
REFERÊNCIAS
- Alnaim L. Health-related quality of life in women with breast cancer undergoing treatment with hormonal therapy - a review study. Eur J Breast Health. 2022;18(4):292-8. doi: https://www.doi.org/10.4274/ejbh.galenos.2022.2022-5-8
- Meriggiola MC, Villa P, Maffei S, et al. Vulvovaginal atrophy in women with and without a history of breast cancer: Baseline data from the PatiEnt satisfactiON studY (PEONY) in Italy. Maturitas. 2024;183:107950. doi: https://doi.org/10.1016/j.maturitas.2024.107950
- Falk SJ, Bober S. Cancer and female sexual function. Obstet Gynecol Clin North Am. 2024;51(2):365-80. doi: https://doi.org/10.1016/j.ogc.2024.03.003
- Zipper R, Lamvu G. Vaginal laser therapy for gynecologic conditions: re-examining the controversy and where do we go from here. J Comp Eff Res. 2022;11(11):843-51. doi: https://doi.org/10.2217/cer-2021-0281
- Hamblin MR. Mechanisms and applications of the anti-inflammatory effects of photobiomodulation. AIMS Biophys. 2017;4(3):337-61. doi: https://doi.org/10.3934/biophy.2017.3.337
- Freitas LF, Hamblin MR. Proposed mechanisms of photobiomodulation or low-level light therapy. IEEE J Sel Top Quantum Electron. 2016;22(3):7000417. doi: https://doi.org/10.1109/JSTQE.2016.2561201
- Vitale SG, Saponara S, Succu AG, et al. Efficacy and safety of non-ablative dual wavelength diode laser therapy for genitourinary syndrome of menopause: a single-center prospective study. Adv Ther. 2024;41(12):4617-27. doi: https://doi.org/10.1007/s12325-024-03004-7
- Kohli N, Jarnagin B, Stoehr AR, et al. An observational cohort study of pelvic floor photobiomodulation for treatment of chronic pelvic pain. J Comp Eff Res. 2021;10(17):1291-9. doi: https://doi.org/10.2217/cer-2021-0187
- Page MJ, McKenzie JE, Bossuyt PM, et al. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ. 2021;372(71):n71. doi: https://www.doi.org/10.1136/bmj.n71
- Ouzzani M, Hammady H, Fedorowicz Z. et al. Rayyan - a web and mobile app for systematic reviews. Syst Rev. 2016;5(210). https://doi.org/10.1186/s13643-016-0384-4
- Arjmand B, Khodadost M, Jahani Sherafat S, et al. Low-level laser therapy: potential and complications. J Lasers Med Sci. 2021;12:e42. doi: https://doi.org/10.34172/jlms.2021.42
- Barros D, Alvares C, Alencar T, et al. Blue LED as a new treatment to vaginal stenosis due pelvic radiotherapy: two case reports. World J Clin Cases. 2021;9(23):6839-45. doi: https://doi.org/10.12998/wjcc.v9.i23.6839
- Butrick CW, Lamvu G. Transvaginal photobiomodulation improves pain in women with pelvic muscle tenderness and interstitial cystitis/bladder pain syndrome: a preliminary observational study. Urology. 2022;170:14-20. doi: https://doi.org/10.1016/j.urology.2022.08.036
- Silva AL, Lopes-Martins RAB, Santos Oliveira A, et al. Effect of photobiomodulation associated with strengthening pelvic floor muscles in volunteers with urinary incontinence: a randomized, double-blinded, and placebo-controlled clinical trial. Lasers Med Sci. 2023;38(1):278. doi: https://doi.org/10.1007/s10103-023-03919-7
- Marchi T, Ferlito JV, Turra AC, et al. Pilates Method and/or photobiomodulation therapy combined to static magnetic field in women with stress urinary incontinence: a randomized, double-blind, placebo-controlled clinical trial. J Clin Med. 2023;12(3):1104. doi: https://doi.org/10.3390/jcm12031104
- Dias M, Roussenq SC, Rezende LF, et al. Low level Laser therapy in radiation-induced vaginal stenosis after cervical cancer treatment: case report. Braz J Develop. 2021;7(4):35230-40.
- Forret A, Mares P, Delacroix C, et al. Photobiomodulation et troubles vulvovaginaux après traitements anticancéreux [Photobiomodulation and vulvovaginal disorders after anticancer treatments]. Bull Cancer. 2023;110(9):883-92. doi: https://doi.org/10.1016/j.bulcan.2023.03.018
- Frederice CP, Brito LGO, Machado HC, et al. Vaginal stretching therapy and class IIIB vaginal laser treatment for pelvic floor myofascial pain: a randomized clinical trial. Lasers Med Sci. 2022;37(5):2421-30. doi: https://doi.org/10.1007/s10103-022-03501-7
- Frederice CP, Mira TAA, Machado HC, et al. Effect of vaginal stretching and photobiomodulation therapy on sexual function in women with pelvic floor myofascial pain - a randomized clinical trial. J Sex Med. 2022;19(1):98-105. doi: https://doi.org/10.1016/j.jsxm.2021.10.008
- Garcia PN, Andrino RL, González CG, et al. Use of intravaginal device based on photobiomodulation for the treatment of vaginal dryness: a pilot study. Aesthetic Medicine. 2020;6(4):23-9.
- Hottz F, Herchenhorn D, Lenzi J, et al. Photobiomodulation as a treatment for dermatitis caused by chemoradiotherapy for squamous cell anal carcinoma: case report and literature review. Radiat Oncol. 2022;17(1):49. doi: https://doi.org/10.1186/s13014-022-02015-4
- Lanzafame RJ, Torre S, Leibaschoff GH. The rationale for photobiomodulation therapy of vaginal tissue for treatment of genitourinary syndrome of menopause: an analysis of its mechanism of action, and current clinical outcomes. Photobiomodul Photomed Laser Surg. 2019;37(7):395-407. doi: https://doi.org/10.1089/photob.2019.4618
- Modesto W, Frederice C, Bardin M. Blue light-emitting diode therapy for recurrent vulvovaginal candidiasis: a Brazilian report. Lasers Med Sci. 2025;40(1):21. doi: https://doi.org/10.1007/s10103-025-04283-4
- Pavie MC, Robatto M, Bastos M, et al. Blue light-emitting diode in healthy vaginal mucosa-a new therapeutic possibility. Lasers Med Sci. 2019;34(5):921-7. doi: https://doi.org/10.1007/s10103-018-2678-3
- Pereira e Silva ACM, Brito MB, Robatto M, et al. Blue light-emitting diode therapy for chronic vulvovaginitis symptoms: a series of cases. Photobiomodul Photomed Laser Surg. 2022;40(11):747-50. doi: https://doi.org/10.1089/photob.2022.0038
- Robatto M, Pavie MC, Garcia I, et al. Ultraviolet a blue light-emitting diode therapy for vulvovaginal candidiasis: a case presentation. Lasers Med Sci. 2019;34(9):1819-27. doi: https://doi.org/10.1007/s10103-019-02782-9
- Santos CHMD, Guimarães FDS, Barros FHR, et al. Efficacy of low-level laser therapy on fistula-in-ano treatment. Arq Bras Cir Dig. 2021;34(1):e1572. doi: https://doi.org/10.1590/0102-672020210001e1572
- Santos FP, Carvalhos CA, Figueiredo-Dias M. New insights into photobiomodulation of the vaginal microbiome-a critical review. Int J Mol Sci. 2023;24(17):13507. doi: https://doi.org/10.3390/ijms241713507
- Sarveazad A, Babahajian A, Yari A, et al. Combination of laser and human adipose-derived stem cells in repair of rabbit anal sphincter injury: a new therapeutic approach. Stem Cell Res Ther. 2019;10(1):367. doi: https://doi.org/10.1186/s13287-019-1477-5
- Sarveazad A, Yari A, Babaei-Ghazani A, et al. Combined application of chondroitinase ABC and photobiomodulation with low-intensity laser on the anal sphincter repair in rabbit. BMC Gastroenterol. 2021;21(1):473. doi: https://doi.org/10.1186/s12876-021-02047-2
- Starzec-Proserpio M, Bardin MG, Morin M. Not all lasers are the same: a scoping review evaluating laser therapy for vulvodynia. Sex Med Rev. 2023;12(1):14-25. doi: https://doi.org/10.1093/sxmrev/qead039
- Zipper R, Lamvu G. Vaginal laser therapy for gynecologic conditions: re-examining the controversy and where do we go from here. J Comp Eff Res. 2022;11(11):843-51. doi: https://doi.org/10.2217/cer-2021-0281
- Zipper R, Pryor B. Evaluation of a novel deep tissue transvaginal near-infrared laser and applicator in an ovine model. Lasers Med Sci. 2022;37(1):639-43. doi: https://doi.org/10.1007/s10103-021-03315-z
- Zipper R, Pryor B, Lamvu G. Transvaginal photobiomodulation for the treatment of chronic pelvic pain: a pilot study. Womens Health Rep. 2021;2(1):518-27. doi: https://doi.org/10.1089/whr.2021.0097
- Runowicz CD, Leach CR, Henry NL, et al. American Cancer Society/American Society of Clinical Oncology breast cancer survivorship care guideline. CA Cancer J Clin. 2016;66(1):43-73. doi: https://doi.org/10.3322/caac.21319
- Lubián López DM. Management of genitourinary syndrome of menopause in breast cancer survivors: an update. World J Clin Oncol. 2022;13(2):71-100. doi: https://doi.org/10.5306/wjco.v13.i2.71
Aprovado em 27/8/2025
Editor associado: Fernando Lopes Tavares de Lima. Orcid iD: https://orcid.org/0000-0002-8618-7608
Editora-científica: Anke Bergmann. Orcid iD: https://orcid.org/0000-0002-1972-8777
![]()
Este é um artigo publicado em acesso aberto (Open Access) sob a licença Creative Commons Attribution, que permite uso, distribuição e reprodução em qualquer meio, sem restrições, desde que o trabalho original seja corretamente citado.